Презентация на тему: КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ АНТИТРОМБОТИЧЕСКИХ СРЕДСТВ

КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ АНТИТРОМБОТИЧЕСКИХ СРЕДСТВ Профессор И.С. Курапеев Кафедра анестезиологии и реаниматологии СПб МАПО

ИСПОЛЬЗУЮТСЯ ДЛЯ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ МНОГИХ ЗАБОЛЕВАНИЙ И ПАТОЛОГИЧЕСКИХ СОСТОЯНИЙ Антитромботические средства предназначены для предупреждения или ограничения тромбообразования, а также разрушения образовавшегося тромба

К АНТИТРОМБОТИЧЕСКИМ ПРЕПАРАТАМ ОТНОСЯТСЯ: АНТИКОАГУЛЯНТЫ АНТИТРОМБОЦИТАРНЫЕ ПРЕПАРАТЫ (АНТИАГРЕГАНТЫ) ТРОМБОЛИТИКИ

АНТИКОАГУЛЯНТЫ Прямого действия Зависимые от антитромбина III Нефракционированный гепарин Фракционированные гепарины Независимые от антитромбина III Гирудин и гирудиноподобные (бивалирудин, гируген) Олигопептиды (иногатран, новостан) Непрямого действия Производные кумарина (варфарин) Производные индандиона (фенилин)
АНТИКОАГУЛЯНТЫ ПРЯМОГО ДЕЙСТВИЯ

ГЕПАРИН- типичный представитель антикоагулянтов прямого действия. Выделен в 1916 году (J. MacLean) из печени, в связи с чем и получил свое название. По химической природе является полисахаридом с молекулярной массой около 16000 дальтон.

ФАРМАКОДИНАМИКА ГЕПАРИНА Механизм действия основан на связывании с антитромбином III, служащим физиологическим ингибитором активированных факторов свертывания крови: IХа, Ха, XIa, XIIa и тромбина. Гепарин также обладает способностью подавлять агрегацию тромбоцитов, удлиняя время кровотечения. Антикоагулянтное действие при однократном в/в введении развивается через несколько минут и продолжается до 4-5 часов. При п/к введении действие начинается через 20-30 мин и продолжается 12 часов и больше в зависимости от дозы.

ФАРМАКОКИНЕТИКА ГЕПАРИНА С белками плазмы крови связывается до 95% гепарина. Не покидает сосудистое русло из-за сильной связи с белками плазмы крови. Не проникает через плаценту. Метаболизируется в печени с участием гепариназы. Выделяется с мочой, преимущественно в виде неактивных метаболитов. Период полувыведения колеблется в пределах от 23 мин до 5 часов.

ПОКАЗАНИЯ К ПРИМЕНЕНИЮ НЕФРАКЦИОНИРОВАННОГО ГЕПАРИНА лечение острого коронарного синдрома профилактика и лечение венозных тромбозов, эмболии легочной артерии профилактика эмболии у больных мерцательной аритмией профилактика реокклюзии после тромболитической терапии профилактика и лечение артерильных тромбозов и тромбоэмболий при заболеваниях периферических артерий лечение диссеминированного внутрисосудистого свертывания профилактика непроходимости сосудистых катетеров создание искусственной гемофилии при экстракорпоральном кровообращении и эфферентной терапии

РЕКОМЕНДАЦИИ ПО ПРИМЕНЕНИЮ НЕФРАКЦИОНИРОВАННОГО ГЕПАРИНА Введение осуществляется под контролем АЧТВ с тем, чтобы через 6 часов после начала введения оно в 1,5-2,5 раза превышало контрольный (нормальный) показатель для лаборатории конкретного лечебного учреждения и затем стойко удерживалось на этом "терапевтическом" уровне. Начальная доза: болюс 60-80 Ед/кг (но не более 5000 ЕД), затем инфузия 12-18 Ед/кг/час (но не более 1250 Ед/час или 30000 ЕД за сутки) и определение АЧТВ через 6 ч, по данным которого производится коррекция скорости инфузии препарата.

Регулирование и подбор дозы нефракционированного гепарина (по Hirsh J. et al. Guide to anticogulant therapy: Heparin. A statement for healthcare professionals from the American Heart Association // Circulation. – 2001. – Vol. 103.- № 19. - P. 2994-3018.)

СОГЛАСНО НАСТОЯЩИМ РЕКОМЕНДАЦИЯМ: не следует превышать дозы 5000 ЕД при болюсном введении и 250 ЕД/час при внутривенной инфузии не рекомендуется использовать с целью контроля гепаринотерапии определение времени свертываемости крови

Номограммы введения нефракционированного гепарина с использованием относительных и абсолютных значений АЧТВ (Hirsh J. et al.The Six (2000) ACCP Guidelines for Antithrombotic Therapy for Prevention and Treatment of Thrombosis // Chest. – 2001. – Vol.119. - № 1 (Suppl).- Р.1S-2S.)

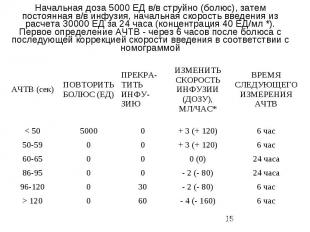
Начальная доза 5000 ЕД в/в струйно (болюс), затем постоянная в/в инфузия, начальная скорость введения из расчета 30000 ЕД за 24 часа (концентрация 40 ЕД/мл *). Первое определение АЧТВ - через 6 часов после болюса с последующей коррекцией скорости введения в соответствии с номограммой

ОСНОВНЫЕ НЕДОСТАТКИ НЕФРАКЦИОНИРОВАННОГО ГЕПАРИНА необходимость индивидуального подбора дозы под контролем АЧТВ и связанные с этим практические сложности необходимость длительного (несколько суток) внутривенного введения «реактивация» гиперкоагуляции после прекращения инфузии возможность развития иммунной тромбоцитопении с парадоксальным повышением опасности тромбозов
НИЗКОМОЛЕКУЛЯРНЫЕ ГЕПАРИНЫ

ФРАКЦИОНИРОВАННЫЕ ИЛИ НИЗКОМОЛЕКУЛЯРНЫЕ ГЕПАРИНЫ (НМГ) Средняя молекулярная масса 4000- 8000 дальтон. Механизм действия отличается от действия НФГ тем, что эти препараты обладают в большей степени активностью в отношении фактора Ха, но не в отношении тромбина.

В настоящее время используется около 10 препаратов НМГ. Наиболее известные и зарегистрированные в России: фраксипарин (надропарин) клексан (эноксапарин) фрагмин (дальтепарин).

ФРАКСИПАРИН (НАДРОПАРИН) Форма выпуска: водный раствор для инъекций (2500 ЕД мг в 1 мл) в готовых к использованию шприцах по 0,3, 0,6, 1,0 мл. Фармакодинамика: После п/к введения пик действия наблюдается через 3, а длительность эффекта составляет около 24 часов. Фармакокинетика: При подкожном введении биодоступность составляет 98%. Период полувыведения около 3,5 часов.

КЛЕКСАН (ЭНОКСАПАРИН) Форма выпуска: водный раствор для инъекций (100 мг в 1 мл) в готовых к использованию шприцах по 0,2, 0,4, 06, 0,8 и 1,0 мл. Фармакодинамика: После в/в введения действие сохраняется в течение 6, после п/к введения пик действия наблюдается через 3-3,5, а длительность эффекта составляет около 24 часов. Фармакокинетика: При п/к введении быстро и практически полностью всасывается (биодоступность 95%). Период полувыведения около 4 часов, удлиняется при почечной недостаточности и у пожилых, но коррекции дозы в этих случаях не требуется.

ФРАГМИН (ДАЛЬТЕПАРИН) Форма выпуска: водный раствор для инъекций в ампулах (10000 МЕ в 1 мл) и в готовых к использованию шприцах по 0,2 мл, содержащих 2500 МЕ или 5000 МЕ. Фармакодинамика: После п/к введения действие сохраняется в течение 16 часов. Фармакокинетика: При п/к введении быстро и практически полностью всасывается (биодоступность 87%). Период полувыведения около 2 часов, удлиняется при почечной недостаточности и у пожилых, но коррекции дозы в этих случаях не требуется.

ОСНОВНЫЕ ПРЕИМУЩЕСТВА НМГ более предсказуемый терапевтический эффект возможность расчета дозы с учетом массы тела больного нет необходимости контроля за АЧТВ или мониторинга других показателей свертываемости более высокая биодоступность при подкожном введении (примерно 90% против 30% для НФГ), что обеспечивает возможность подкожного введения и длительного применения (до нескольких месяцев) большая «равномерность» терапевтического эффекта отсутствие негативного влияния на профиль липидов крови и остеобласты, что особенно важно при длительной терапии

ЛЕЧЕБНЫЕ ДОЗЫ НИЗКОМОЛЕКУЛЯРНЫХ ГЕПАРИНОВ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ БЕЗ ПОДЪЕМА СЕГМЕНТА ST НА ЭКГ Обновленные рекомендации Всероссийского научного общества кардиологов «Лечение острого коронарного синдрома без подъема сегмента ST на ЭКГ» 2003 года: http://www.cardiosite.ru/ http://www.athero.ru/rusrecoms.htm

Фрагмин (далтепарин) - п/к 120 МЕ/кг (максимально 10 000 МЕ) каждые 12 час. Фрагмин (далтепарин) - п/к 120 МЕ/кг (максимально 10 000 МЕ) каждые 12 час. Фраксипарин (надропарин)- в/в струйно (болюс) 86 МЕ/кг, сразу вслед за этим п/к 86 МЕ/кг каждые 12 час. Клексан (эноксапарин) - п/к 100 МЕ/кг (1 мг/кг) каждые 12 часов. Первой п/к инъекции может предшествовать в/в струйное введение (болюс) 30 мг препарата. Длительность применения в течение 2-8 суток.

СЛЕДУЕТ ПОМНИТЬ, ЧТО: Низкомолекулярные гепарины не являются взаимозаменяемыми. Каждый из них имеет уникальный спектр антитромботического действия и профиль клинической эффективности. Нельзя переносить результаты, полученные с одним препаратом, на другой. Особое внимание следует обращать на специфические инструкции по дозировке для каждого препарата, так как для выражения доз используются различные системы единиц существуют различные дозировочные формы

ПРОТИВОПОКАЗАНИЯ К НАЗНАЧЕНИЮ ЛЮБЫХ ГЕПАРИНОВ геморрагический синдром любой этиологии неконтролируемая тяжелая артериальная гипертензия язвенная болезнь или опухоль желудочно-кишечного тракта с высоким риском развития кровотечения инфекционный эндокардит ретиноангиопатия тромбоцитопения (менее 100*109/л) заболевания, сопровождающиеся нарушениями процессов свертывания крови гиперчувствительность к гепарину

КЛАСС ПРЯМЫХ ИНГИБИТОРОВ ТРОМБИНА В противоположность гепарину антитромботическое действие прямых ингибиторов тромбина не зависит от присутствия в плазме крови антитромбина III. Прямые ингибиторы тромбина представлены следующими препаратами: гирудин, гирулог, тромбостоп, гируген и др.

Появившиеся в последние годы препараты нового класса прямых антикоагулянтов, прямые ингибиторы тромбина, обладают некоторыми преимуществами в сравнении с гепарином, однако вопреки ожиданиям не оказывают существенного влияния на результаты тромболизиса и прогноз у пациентов с острым коронарным синдромом в сравнении с гепарином. Высокая стоимость существенно ограничивает их применение в клинике: 3-х дневный курс внутривенной терапии гирудином стоит более 1000 $ США. Появившиеся в последние годы препараты нового класса прямых антикоагулянтов, прямые ингибиторы тромбина, обладают некоторыми преимуществами в сравнении с гепарином, однако вопреки ожиданиям не оказывают существенного влияния на результаты тромболизиса и прогноз у пациентов с острым коронарным синдромом в сравнении с гепарином. Высокая стоимость существенно ограничивает их применение в клинике: 3-х дневный курс внутривенной терапии гирудином стоит более 1000 $ США.

Лекарства этой группы называют пероральными антикоагулянтами. По механизму действия они являются антагонистами витамина К, играющего ключевую роль на заключительном этапе синтеза ряда важнейших факторов свертывания.

Пероральные антикоагулянты эффективны для лечения тромбозов и тромбоэмболий различной локализации, а также их профилактики у пациентов с высоким риском этих осложнений: мерцательная аритмия состояние после протезирования клапанов сердца состояние после коронарного шунтирования вторичная профилактика острого инфаркта миокарда

Основной метод контроля действия пероральных антикоагулянтов- определение протромбинового времени, отражающего работу плазменных факторов свертывания при активации по внешнему механизму.

Величина протромбинового времени зависит от используемого в лаборатории тромбопластина, поэтому для более корректной оценки принято рассчитывать протромбиновый индекс: отношение протромбинового времени нормальной плазмы к протромбиновому времени исследуемой плазмы, выраженное в процентах.

С целью стандартизации метода контроля действия пероральных антикоагулянтов- рекомендуется использовать международное нормализованное отношение (МНО), как отношение ПВ исследуемой плазмы к ПВ нормальной плазмы, возведенное в степень, равную "международному индексу чувствительности", полученному при сравнении используемого в лаборатории тромбопластина с Референтным Стандартом, зарегистрированным ВОЗ.

АНТИКОАГУЛЯНТЫ НЕПРЯМОГО ДЕЙСТВИЯ Варфарин Синкумар Фенилин

ВАРФАРИН (КУМАДИН) Форма выпуска: в таблетках по 2,5 мг. Фармакодинамика: Начало действия через 12-48 часв, пик эффекта на 3-5 день, продолжительность действия до 5 суток. Фармакокинетика: Биодоступность высокая, прием пищи на нее не влияет. На 97% связывается с белками плазмы. Метаболизм осуществляется в печени с образованием неактивных метаболитов. Период полувыведения 40 часов (от 1,5 до 2,5 суток). Элиминация метаболитов происходит через почки. Нарушения функции печени могут вызвать задержку разрушения, что требует коррекции дозы.

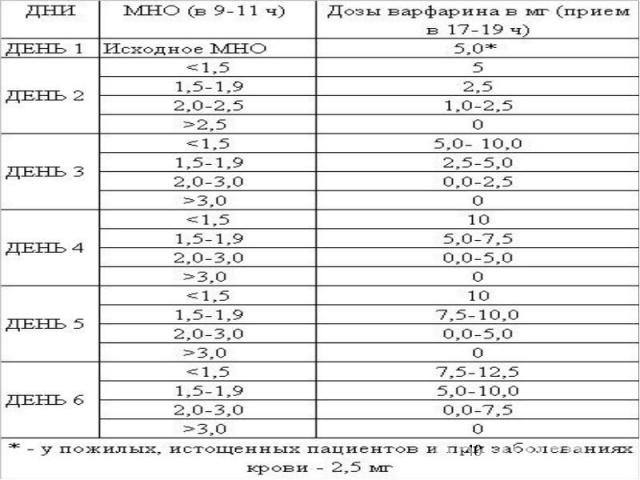
МЕТОДИКА ПРИМЕНЕНИЕ ВАРФАРИНА Суточная доза в один прием в одно и то же время суток. Начальные дозы обычно составляют 2,5-5 мг. Дальнейший режим дозирования устанавливают индивидуально, в зависимости от МНО. МНО определяют исходно, а затем ежедневно в первые дни лечения или не реже 1 раза в 2-3 дня при более медленном подборе дозы. При достижении целевого уровня МНО в двух повторных исследованиях, последующие пробы крови забирают еженедельно. Если в течение месяца МНО остается стабильным, контрольные исследования выполняют 1 раз в 4-8 недель

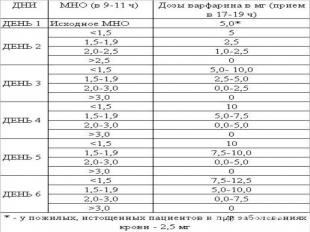
АЛГОРИТМ СТАРТОВОГО ЛЕЧЕНИЯ ВАРФАРИНОМ Лечение оральными антикоагулянтами: Рекомендации Всероссийской ассоциации по изучению тромбозов, геморрагий и патологии сосудов имени А.А. Шмидта. Б.А. Кудряшова. - Москва: РКИ Соверо пресс, 2002. - 36 с.

Оптимальный уровень дозировки Варфарина лежит на границе кровоточивости, поэтому пациент может иметь незначительные кровотечения (из десен), которые не опасны при отсутствии местных условий (язва, мочекаменная болезнь).

АНТИТРОМБОЦИТАРНЫЕ СРЕДСТВА

К антитромбоцитарным или антиагрегантным препаратам отнносят фармакологические агенты, воздействующие на тромбоцитарный компонент гемостаза за счет уменьшения функциональной активности тромбоцитов. В основном эти препараты используются для профилактики и купирования тромбозов в артериальном и микроциркуляторном русле. В хирургической практике применение их ограничено. Они могут выступать, как дополнение к антикоагулянтной терапии или самостоятельно у больных с сосудистой патологией при консервативном лечении.

АНТИТРОМБОЦИТАРНЫЕ СРЕДСТВА (АНТИАГРЕГАНТЫ) Ингибиторы метаболизма арахидоновой кислоты: 1) ингибиторы циклооксигеназы: ацетилсалициловая кислота, индобуфен, трифлузал 2) блокаторы тромбоксана: пикотамид, ридогрел, вапипрост Препараты, увеличивающие содержание цАМФ в тромбоцитах: 1) ингибиторы ФДЭ тромбоцитов: дипиридамол, трифлузал 2) стимуляторы аденилатциклазы: илопрост Блокаторы АДФ-рецепторов (тиенопиридины): тиклопидин; клопидогрель Антагонисты IIb/IIIa гликопротеиновых рецепторов тромбоцитов: абциксимаб; эптифибатид, тирофибан, ламифибан

Основным препаратом группы антиагрегантов остается аспирин. Его эффективность доказана в кардиологической практике многочисленными рандомизированными исследованиями. Признан препаратом только, купирующим тромбообразование, но и эффективным профилактическим средством при лечении ишемической болезни сердца. Лечение аспирином рекомендуется всем больным с подозрением на острый коронарный синдром при отсутствии явных противопоказаний.

Ацетилсалициловая кислота 1899 год – синтез АСК Goffman, начало промышленного производства аспирина концерном Bayer. 1967 год – описание антиагрегантных свойств АСК Weiss и Aledort 70-80-е годы XX века – серия клинических исследований, подтверждающих эффективность аспирина при атеросклеротических поражениях сосудов

Механизм действия аспирина- ингибиция циклооксигеназы-1, фермента, активно участвующего в метаболизме арахидоновой кислоты и образовании тромбоксана А2. Блокада его синтеза подавляет индуцируемую им агрегацию тромбоцитов. Эффективной считается доза от 75 до 325 мг/сутки.

Клопидогрель (Плавикс), представитель группы тиенопиридинов, тормозящий агрегацию тромбоцитов путем необратимой и селективной блокады их АДФ-рецепторов. Он также эффективен, как и аспирин. Одновременное назначение клопидогреля и аспирина более эффективно при лечении ОКС без подъема ST, чем монотерапия аспирином.

Антитромбоцитарный эффект развивается через 2 часа после приема нагрузочной дозы препарата. Максимальный эффект (60% подавления агрегации) отмечается на 4-7 день постоянного приема поддерживающей дозы лекарства и сохраняется на протяжении 7-10 дней.

Применение: если до поступления пациент не принимал клопидогрель, то первая доза составляет 300 мг внутрь однократно (нагрузочная доза), далее ежедневная поддерживающая доза- 75 мг один раз в сутки вне зависимости от приема пищи на протяжении от 1 до 9 мес.

Европейское общество кардиологов (ESC) обращает внимание на то, что многие антиагреганты не имеют доказательств преимущества перед аспирином и не должны его заменять!
ТРОМБОЛИТИКИ

В отличие от антитромбоцитарных препаратов, прямых и непрямых антикоагулянтов, действие которых направлено на предотвращение тромбообразования, механизм действия тромболитических средств заключается в растворении фибринового тромба.

Препараты I поколения, которые приблизительно в одинаковой мере активируют и связанный с фибрином, и циркулирующий в крови плазминоген (стрептокиназа, урокиназа).

Препараты II поколения, обладающие относительной специфичностью к связанному с фибрином плазминогену (проурокиназа, рекомбинантный тканевый активатор плазминогена- ТАП).

Препараты III поколения тканевые активаторы плазминогена, обладающие более высокой тромболитической активностью (альтеплаза).

ДЛЯ ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ ПРИМЕНЯЮТ СЛЕДУЮЩИЕ ПРЕПАРАТЫ: альтеплазу 100 мг в/в в течение двух часов стрептокиназу 250 тыс. Ед в/в в течение 30 минут, затем продолжают в/в введение со скоростью 100 тыс. Ед/ч в течение 24 часов

ПОБОЧНЫЕ ЭФФЕКТЫ ТРОМБОЛИЗИСА Реперфузионные аритмии. Кровотечение незначительное (из места пункции, изо рта, из носа). Кровотечение тяжелое (желудочно-кишечное, внутричерепное). Частота кровотечений: желудочно-кишечные - 5%, внутричерепные - 0,5-1,0%. Лихорадка. Возникает у 5% больных. Артериальная гипотония. Возникает у 10-15% больных. Сыпь. Возникает у 2-3% больных.

АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ К ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ Активное внутреннее кровотечение. Подозрение на расслоение аорты. Геморрагический инсульт любой давности. Инсульт или транзиторные ишемические атаки в течение последнего года.

ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ К ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ Тяжелая неконтролируемая гипертензия: АД > 180/110. Тяжелая постоянная гипертензия в анамнезе. Черепномозговая травма или другие внутримозговые заболевания. Недавняя травма (2-4 недели) или хирургическая операция (< 3 недели). Пункция неприжимаемых сосудов. Недавнее (2-4 недели) внутреннее кровотечение. Для стрептокиназы: использование препарата в прошлом или аллергические реакции Геморрагический диатез или одновременный прием антикоагулянтов (MHO > 2-3) Беременность Пептическая язва

Выбор тромболитика существенно не влияет на результаты лечения: нет различий в смертности при использовании тканевого активатора плазминогена, стрептокиназы или урокиназы.