Презентация на тему: ПНЕВМОНИИ У ДЕТЕЙ

Пневмонии у детей Лекция-семинар для студентов РУДН

Пневмония полиэтиологическое инфекционно-воспалительное заболевание нижних дыхательных путей с локализацией воспаления дистальнее терминальных бронхиол (в альвеолах и/или интерстициальной ткани), диагностируемое по синдрому дыхательной недостаточности, инфекционного токсикоза и, как правило, локальным физикальным и рентгенографическим данным.

Эпидемиология Заболеваемость внебольничной пневмонией в РФ, согласно исследованиям, проведенным с должным рентгенологическим контролем, составляет 4-17 на 1000 детей в возрасте от 1 мес. до 15 лет [Таточенко В. К., 1994]. Зарубежные источники при использовании более широких критериев (наличие мелкопузырчатых влажных хрипов, в т. ч. в отсутствие очага или инфильтрата на рентгенограмме) приводят показатели на порядок выше – 20-80 на 1000 детей [Pechere J.-C., 1995]. Доля пневмоний в общей массе ОРЗ составляет 1,8% у детей до 1 года, 1% - в возрасте 1-9 лет и 0,4% - у более старших [Таточенко В. К., 1994].

Классификация пневмонии у детей 2008

Этиология Внебольничная пневмония – пневмония, возникшая у ребенка в обычных условиях его жизни.
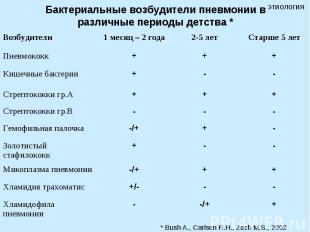
Бактериальные возбудители пневмонии в различные периоды детства *

Внутрибольничная (госпитальная, нозокомиальная) пневмония – пневмония, развившаяся через 72 часа пребывания ребенка в стационаре или в течение 72 часов после выписки оттуда.

Бактериальная этиология вентилятор-ассоциированных пневмоний у детей *

Этиология врожденной пневмонии

Крупозная пневмония - вариант долевой пневмонии, вызванной отдельными штаммами пневмококка, контагиозное инфекционно-аллергическое заболевание Особенности: острейшее начало у детей встречается обычно после 5 лет распространение инфильтрации по типу «масляного пятна» артериальная гипотензия, требующая введения кардиотоников и госпитализации в положении лежа
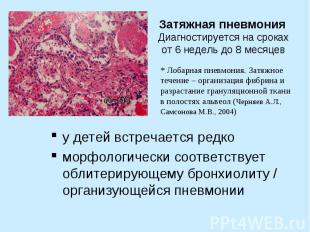
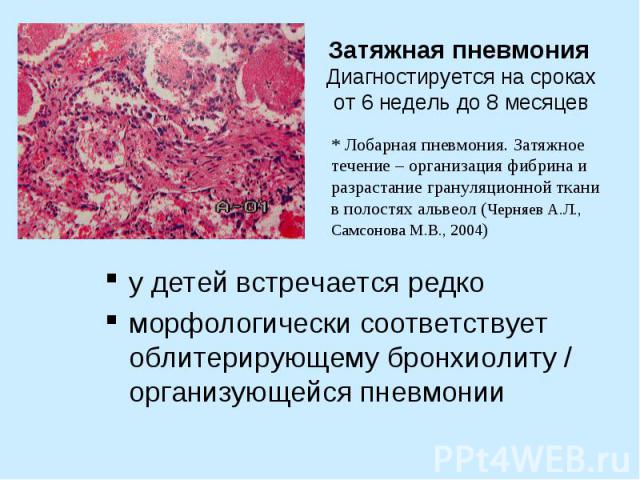
Затяжная пневмония Диагностируется на сроках от 6 недель до 8 месяцев у детей встречается редко морфологически соответствует облитерирующему бронхиолиту / организующейся пневмонии

Патогенез Колонизация дыхательных путей и распространение в нижние отделы респираторного тракта (пути) бронхогенный (аутоинфекция при большинстве случаев домашней пневмонии) контактный (при ВАП; через поры Кона и каналы Ламберта при крупозной пневмонии аэрогенный (при легионнелезе, общих инфекциях, например чуме, бруцеллезе) гематогенный (метастатическая пневмония при сепсисе) лимфогенный (стрептококковая)

Развитие воспалительной инфильтрации. Пневмония: Развитие воспалительной инфильтрации. Пневмония: паренхиматозная (альвеолярная): мелкоочаговая, очаговая, очагово-сливная, сегментарная, долевая (лобарная). Обычно бактериальной этиологии, нейтрофильная инфильтрация интерстициальная (стромальная): очаговая и сегментарная, всегда сочетается с бронхиолитом. Обычно вирусная, микоплазменная, хламидийная, пневмоцистная этиология, лимфоцитарная инфильтрация. Частота 1-13-15%

III. Дыхательная недостаточность – это состояние организма, при котором возможности легких обеспечить нормальный газовый состав крови ограничены (Зильбер А.П., 1989) вентиляционная: обструктивная, рестриктивная, центральная диффузионная перфузионная

IV. Гипоксия дыхательная гемическая (анемия) циркуляторная тканевая

V. Органные поражения

Алгоритм диагностики внебольничной пневмонии Начало осмотра (критерии ВОЗ): лихорадка более 38 0С более 3 дней и/или тахипноэ более 60 в мин. у детей до 3 мес. жизни, более 50 в мин. – от 3 мес. до 1 года, более 40 в мин. – от 1 года до 5 лет и/или втяжение уступчивых мест грудной клетки (без явлений бронхиальной обструкции) инфекционный токсикоз Локальные симптомы: укорочение перкуторного звука и/или локальное ослабление дыхания или бронхиальное дыхание и/или локальные хрипы, крепитация асимметрия влажных хрипов Общий анализ крови: лейкоцитоз >15*10 9/л

Основные диагностические критерии врожденной пневмонии: Основные диагностические критерии врожденной пневмонии: очаговые инфильтративные тени на рентгенограмме грудной клетки (при проведении рентгенографического исследования в первые 3 суток жизни в 30% случаев могут отсутствовать); высев у матери и ребенка идентичной микрофлоры (при условии взятия материала в первые сутки жизни); при аспирационном синдроме развитие пневмонии в течение первых 3 суток жизни (этот критерий применим в тех случаях, когда аспирация произошла интранатально и была подтверждена при отсасывании содержимого из трахеи непосредственно после рождения ребенка).

Вспомогательные диагностические критерии: Вспомогательные диагностические критерии: лейкоцитоз более 21×109/л (в сочетании со сдвигом лейкоцитарной формулы влево более 11% или без него) в общем анализе крови на первые сутки жизни; отрицательная динамика в общем анализе крови на 2-3 сутки жизни; усиление бронхососудистого рисунка при рентгенологическом исследовании (в сочетании с локальным снижением прозрачности легочных полей или без него) в первые 3 суток жизни; наличие инфекционных заболеваний у матери; наличие других гнойно-воспалительных заболеваний у ребенка в первые 3 суток жизни; наличие гнойной мокроты при первой интубации трахеи в первые 3 суток жизни; увеличение размеров печени в первые сутки жизни (более 2,5 см по средне-ключичной линии; для детей с массой тела менее 1500 г – более 2 см), иногда в сочетании с доступностью для пальпации селезенки (в отсутствие гемолитической болезни новорожденных); тромбоцитопения менее 170×109/л; концентрация иммуноглобулина М в сыворотке крови более 21 мг% в первые сутки жизни; наличие жидкости в плевральных полостях с первых суток жизни; воспалительные изменения, обнаруженные при гистологическом исследовании плаценты.

Диагностика внутрибольничной пневмонии Клинико-рентгенографическими критериями госпитальной пневмонии являются: появление «свежих» очагово-инфильтративных изменений на рентгенограмме и три или более из следующих признаков: повышение температуры тела более 38 0С, РаO2 <70 мм. рт. ст. (при дыхании комнатным воздухом) или РаO2/FiO2 <240 мм. рт. ст. (при ИВЛ или ингаляции кислорода), кашель, одышка, аускультативные признаки пневмонии, лейкопения <4*10 9/л или лейкоцитоз >12*10 9/л с палочкоядерным сдвигом >10%.
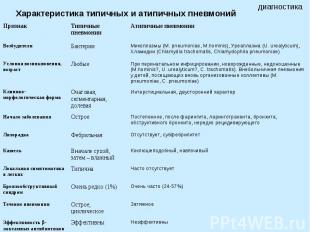
Характеристика типичных и атипичных пневмоний

Рентгенодиагностика пневмоний Тип инфильтрации: Альвеолярный тип – наблюдается при заполнении воспалительным экссудатом воздухосодержащих альвеол (air-space consolidation, уплотнение, консолидация воздухсодержащих пространств) инфильтрация гомогенна, симптом «воздушной бронхограммы» Интерстициальный тип – наблюдается при заполнении экссудатом межальвеолярных пространств, при этом альвеолы содержат воздух (ground-glass opacity, симптом матового стекла)

Рентгенологическая диагностика. Стадии пневмонии. Стадия инфильтрации (первая неделя болезни). Затенение легочной ткани без четких контуров и границ, которое, как правило локализуется в периферических отделах сегментов, доли. В определенных участках затенение может быть ограничено межсегментарными или междолевыми перегородками, в смежных сегментах выявляется реакции интерстициума. Стадия рассасывания (вторая неделя болезни). Протяженность и интенсивность инфильтрации уменьшаются, возможна визуализация дольковых затенений и очаговых теней различного размера в сочетании с участками легочной ткани обычной или повышенной пневматизации на фоне усиления легочного рисунка за счет интерстициального компонента. Стадия интерстициальных изменений (конец второй – начало третьей недели). Инфильтративные изменения отсутствуют и выявляются интерстициальные изменения на месте инфильтрации в виде перибронхиальных изменений, сетчатой деформации легочного рисунка, тяжистости.

Тяжесть пневмонии обусловлена дыхательной, сердечной недостаточностью, инфекционным токсикозом, наличием осложнений.

Осложнения Синпневмонический плеврит – гнойный, фибринозно-гнойный развивается одновременно с пневмонической инфильтрацией. Метапневмонический плеврит - серозно-фибринозный, иммунопатологической природы, проявляется на фоне обратного развития пневмонии, после 1-2 дней нормальной/субфебрильной температуры тела или одновременно с развитием легочной деструкции. Типична высокая лихорадка, рефрактерная к антибактериальной терапии, повышение СОЭ до 50-60 мм/ч. Используются НПВП.
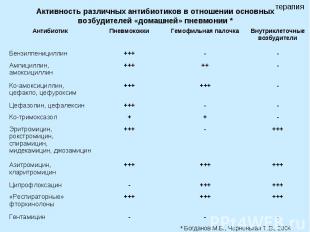
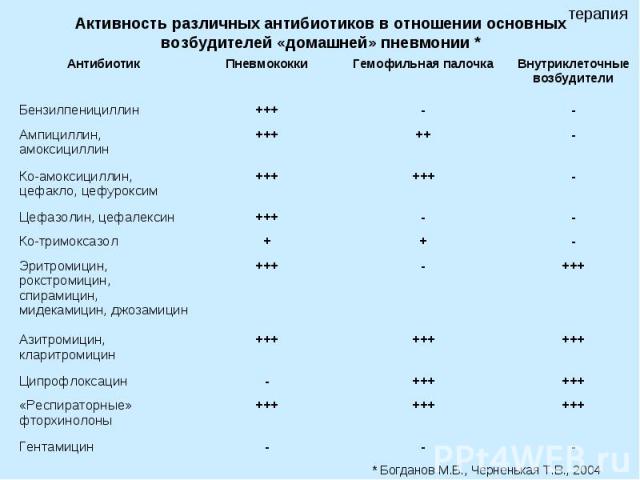
Активность различных антибиотиков в отношении основных возбудителей «домашней» пневмонии *

Макролиды, действующие на внутриклеточные патогены


Антибактериальная терапия пневмоний новорожденных

Деэскалационная терапия госпитальной пневмонии Назначение АБ широкого спектра с бактерицидным механизмом действия, создающих высокие концентрации в дыхательных путях и активных в отношении всех вероятных госпитальных возбудителей – грам(+) и грам(-); Комбинированная АБ-терапия. Избегать применения препаратов, эффективность которых в отношении наиболее частых возбудителей госпитальной пневмонии является сомнительной; Начинать лечение ГП нужно с максимально возможных доз. Вводить АБ парентерально; Последующий переход на целенаправленную терапию против конкретного возбудителя с учетом результатов микробиологического исследования и клинической оценки эффективности лечения. Переход к целенаправленной терапии не исключает использование тех же антибиотиков, что и при стартовом лечении. При этом возможно снижение дозы, замена комбинаций препаратов, переход на монотерапию; Необходимо проводить мониторинг побочных эффектов, непосредственных (нефро-, гепатотоксического, развитие дисбактериоза кишечника, аллергических реакций) и отдаленных (оценка ото-, нейро-, иммунотоксического действия, влияние на миелопоэз, мегакариоцитопоэз) осложнений от применения АБ.

Типичные ошибки антибактериальной терапии внебольничной пневмонии у детей



![Эпидемиология Заболеваемость внебольничной пневмонией в РФ, согласно исследованиям, проведенным с должным рентгенологическим контролем, составляет 4-17 на 1000 детей в возрасте от 1 мес. до 15 лет [Таточенко В. К., 1994]. Зарубежные источники при ис… Эпидемиология Заболеваемость внебольничной пневмонией в РФ, согласно исследованиям, проведенным с должным рентгенологическим контролем, составляет 4-17 на 1000 детей в возрасте от 1 мес. до 15 лет [Таточенко В. К., 1994]. Зарубежные источники при ис…](https://fs1.ppt4web.ru/images/95289/134849/640/img2.jpg)