Презентация на тему: ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ

Внебольничные пневмонии и грипп: комплексный взгляд на проблему

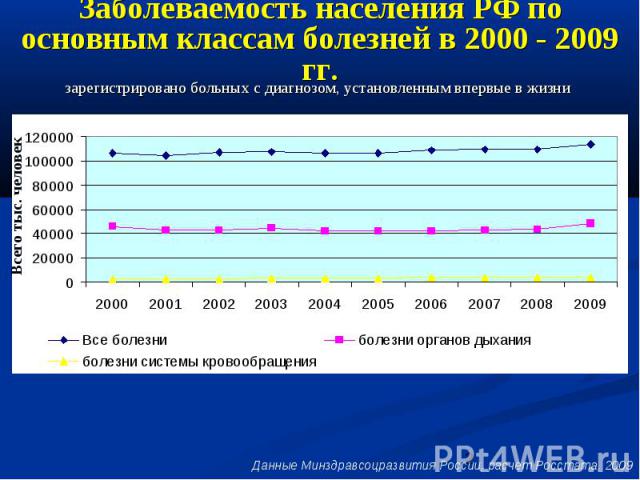
Заболеваемость населения РФ по основным классам болезней в 2000 - 2009 гг.

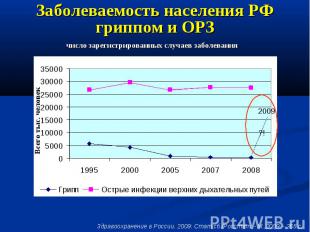
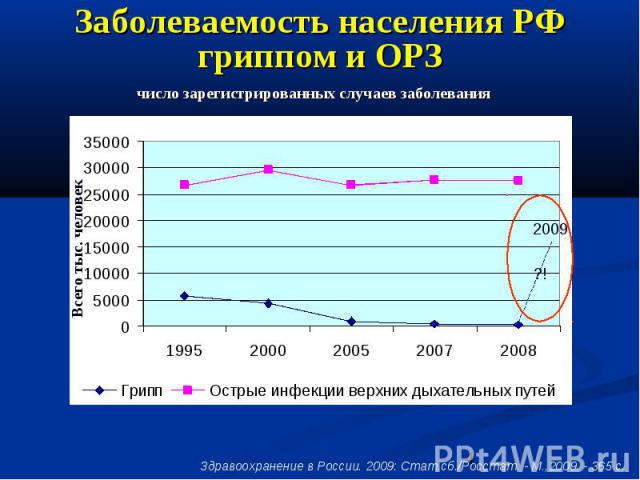
Заболеваемость населения РФ гриппом и ОРЗ

Заболеваемость населения РФ гриппом и ОРЗ В августе 2010г. по сравнению с августом 2009г. больных ОРЗ было выявлено на 16,3% больше В августе 2009г. по сравнению с августом 2008г. больных гриппом было выявлено в 4,1 раз больше

Процент подтверждения диагноза ОРЗ у больных, направляемых в стационар

Острый синусит Острый синусит Острый средний отит Орбитальные осложнения синусита (флегмоны орбиты, периостит и др.) Пневмонии Бронхиолит Внутричерепные осложнения (абсцесс головного мозга, тромбоз венозных синусов) Прочие
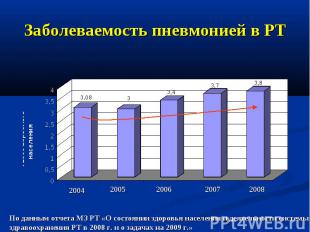
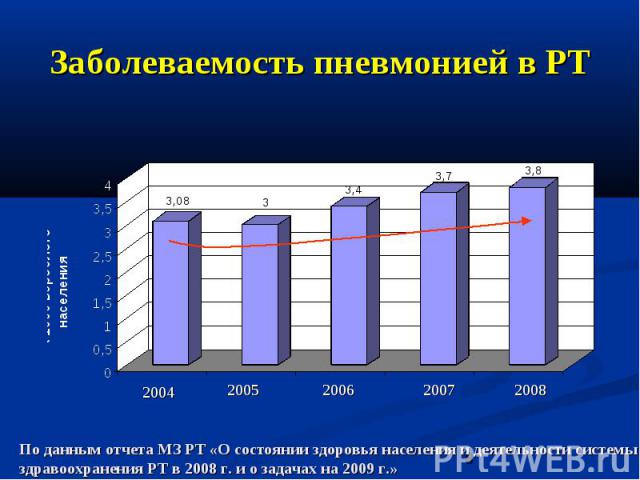
Заболеваемость пневмонией в РТ

Неблагоприятные исходы пневмоний Смертность от болезней органов дыхания по РТ в 2004 г. 56,8 на 100 тыс. населения (4-е место после сердечно-сосудистой патологии, травматизма и новообразований). Смертность от ВП по РТ в 2002 г. 23,0 на 100 тыс. Госпитальная летальность от пневмоний среди взрослых в % к выбывшим больным составила в 2004 г. по РТ 3,59 (для болезней системы кровообращения 2,81, травматизма 2,33, злокачественных новообразований 2,47, средний показатель по всем классам заболеваний 1,06).

Диагностика пневмонии (1) “золотой стандарт” острое начало лихорадка сухой (впоследствии малопродуктивный) кашель Ro выявляемая инфильтрация легочной ткани плевральные боли одышка

Диагностика пневмонии (2) пожилые, иммунокомпрометированные Лихорадка невыраженная или отсутствует Немотивированная слабость, потливость Нарушения сознания Боли в животе «атипичные» возбудители (Micoplasma pneumoniae, Chlamydophila pneumoniae) более часто нетяжелое течение (особенно у молодых) возможность рецидивирующего течения упорный сухой кашель, дисфония миалгии, головные боли

Обязательные лабораторно-инструментальные исследования Общий анализ крови с лейкоформулой в динамике лечения в поликлинике в 1-е и на 7-10 сутки, далее по показаниям в стационаре в первые 2 часа госпитализации, на 2-3 сутки и после завершения АБТ Анализ мокроты на бактериоскопию и культуральное исследование (до начала АБТ) – в стационаре Рентгенография грудной клетки (в 2-х проекциях) в 1-е сутки и в динамике

Общий анализ крови лейкоцитоз более 10-12×109/л , сдвиг лейкоформулы влево, токсическая зернистость нейтрофилов указывает на высокую вероятность бактериальной инфекции; лейкопения ниже 4×109/л или лейкоцитоз выше 25×109/л являются неблагоприятными прогностическими признаками; СОЭ нецелесообразна в качестве критерия эффективности и достаточности АБТ и маркера бактериальной инфекции, так как снижение до нормы после перенесенной ВП может происходить в течение длительного времени
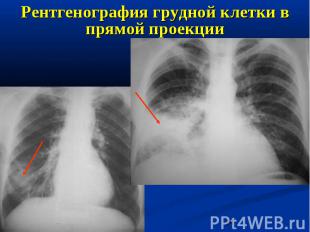
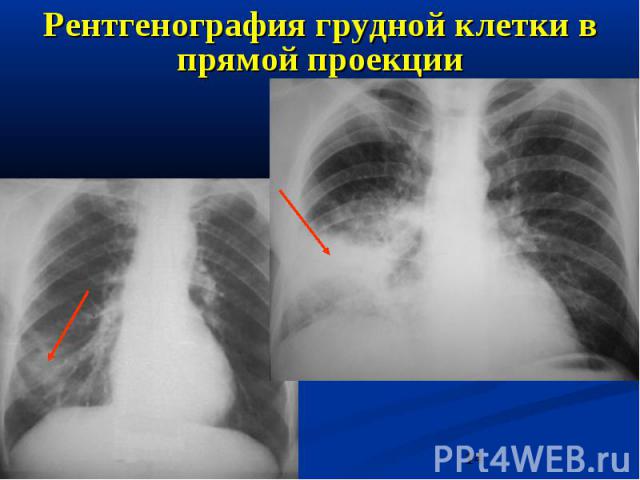
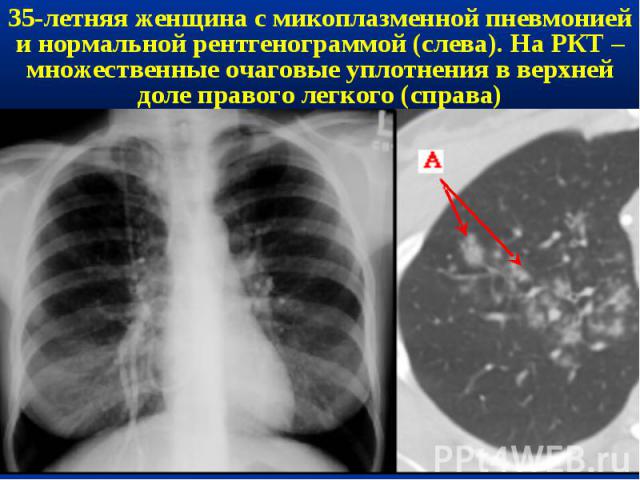
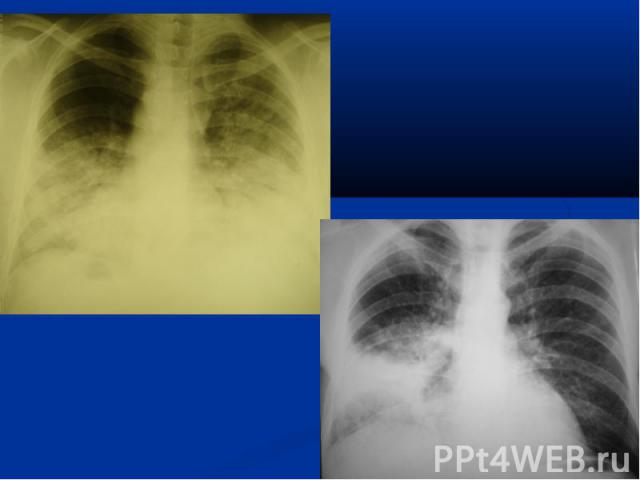
Рентгенография грудной клетки в прямой проекции
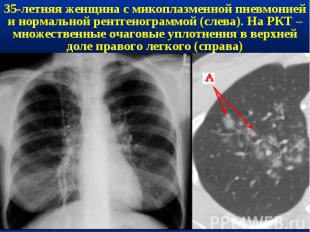

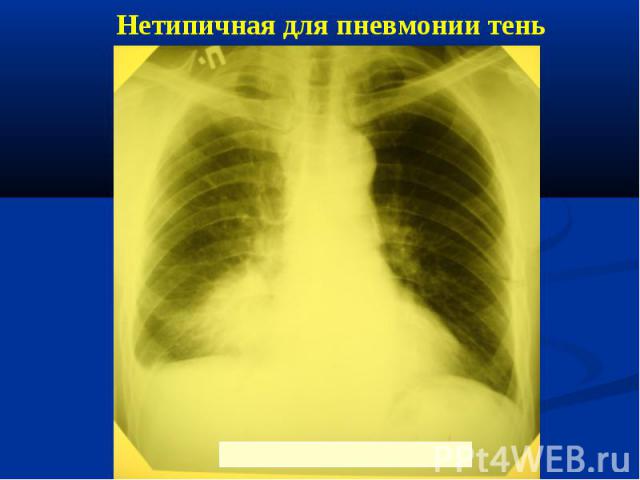
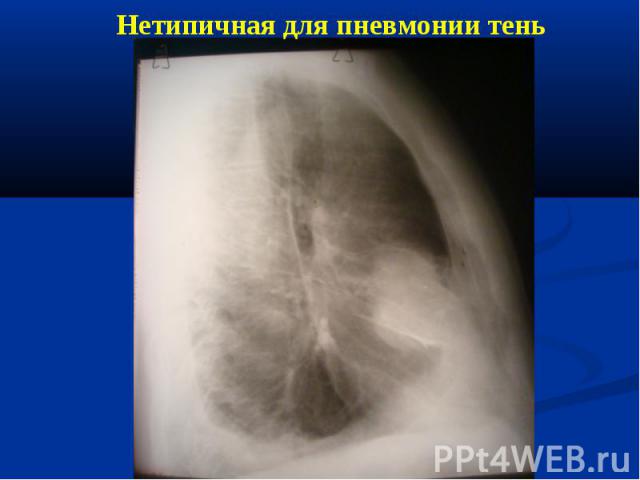
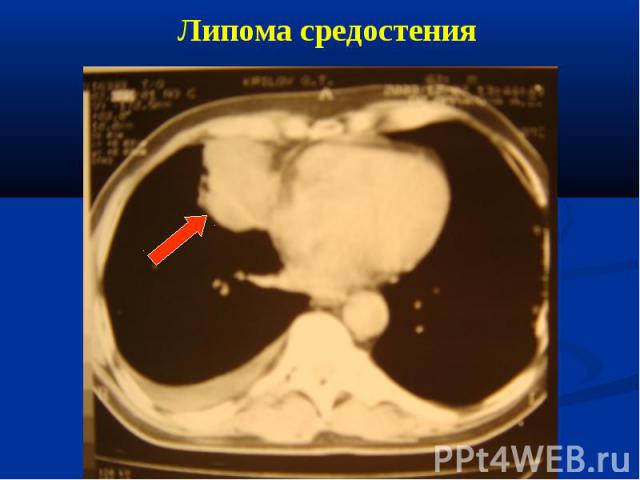
Показания к РКТ при явной клинической симптоматике пневмонии на рентгенограмме отсутствуют изменения в легких; диагностика осложнений пневмонии при рентгенологическом исследовании выявляются нетипичные для пневмонии изменения (обтурационный ателектаз, инфаркт легкого на почве тромбоэмболии легочной артерии, абсцесс легкого и др.); рецидивирующая пневмония, при которой инфильтративные изменения возникают в той же доле (сегменте), что и в предыдущем эпизоде заболевания, или затяжная пневмония, при которой длительность существования инфильтративных изменений в легочной ткани превышает 4 нед.



Дополнительные лабораторно-инструментальные исследования (1) Биохимические анализы крови: мочевина, креатинин, ФПП, глюкоза, общий белок, калий, натрий, "острофазовые" тесты (у пациентов, имеющих хронические соматические заболевания, влияющие на прогноз и ограничения лечения, при необходимости диф.диагностики с небактериальной этиологией).

Дополнительные лабораторно-инструментальные исследования (2) ЭКГ (выявление сопутствующей кардиоваскулярной патологии, влияющей на прогноз, возможные ограничения лечения – интервал QT на фоне АБТ) Пульсоксиметрия (SaО2<90% - критерий тяжелого течения и показание к кислородотерапии) Исследование плевральной жидкости

Сходную клинико-рентгенологическую картину могут иметь: туберкулез легких; инфильтративный рост новообразования; кардиогенный отек легочной ткани как следствие ХСН; тромбоэмболия мелких ветвей легочной артерии; ателектазы; острый респираторный дистресс-синдром; легочные геморрагии, коагулопатии, митральный стеноз и т.д.; ушиб легкого; лучевые пневмониты; лекарственные пневмониты (например, химически индуцированная легочная эозинофилия, простая легочная эозинофилия, "амиодароновое" легкое, лекарственный фиброзирующий альвеолит и т.д.); васкулиты (синдром Гудпасчера, гранулематоз Вегенера, узелковый полиартериит и т.д.).

Диагностика вирусной и вирусно-бактериальной пневмонии у больных гриппом А/H1N1
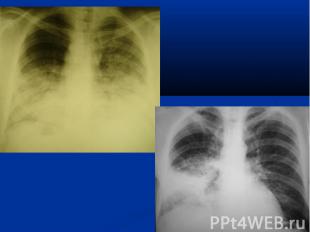

I тип. Пневмония первых двух дней заболевания. I тип. Пневмония первых двух дней заболевания. Этиология вирусная (H1N1)

II тип. Пневмония конца 1-й – начала 2-й недели заболевания вирусно-бактериальной этиологии. II тип. Пневмония конца 1-й – начала 2-й недели заболевания вирусно-бактериальной этиологии. Возбудители – Streptococcus pneumoniae, Staphylococcus aureus и т.д.

III тип. Пневмония после 14-го дня от начала заболевания; III тип. Пневмония после 14-го дня от начала заболевания; Возбудители – грамотрицательные микроорганизмы

Лихорадка более трех дней Лихорадка более трех дней Одышка, затрудненное дыхание, цианоз Кровь в мокроте, гнойная мокрота, низкое артериальное давление Сонливость, нарушение в сфере сознания, выраженная общая слабость Признаки дегидратации: снижение диуреза, головокружение
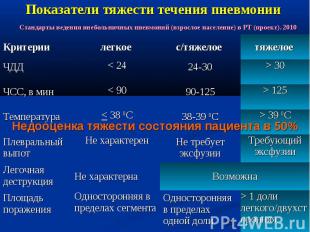
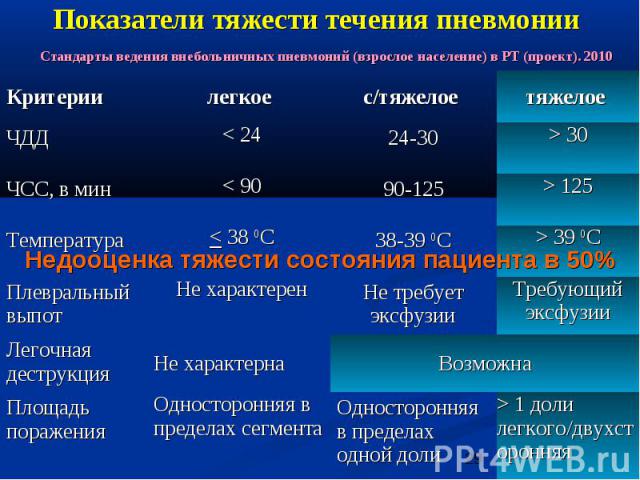
Показатели тяжести течения пневмонии

CRB-65: выбор места лечения ВП (модифицировано по Lim W.S. e.a. Thorax 2003)

Антимикробная активность в отношении большинства вероятных возбудителей заболевания Антимикробная активность в отношении большинства вероятных возбудителей заболевания Структура антибиотикорезистентности Эпидемиологические характеристики (возраст, сопутствующие заболевания, путешествия и пр.) Профиль безопасности (НЯ, лекарственные взаимодействия) Параметры PK/PD (предпочтительность 1-2 кратного назначения в сутки) Стоимость



Как не надо лечить ВП: выбор препарата Чучалин А.Г. и соавт. Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике. Пособие для врачей. 2010 г.

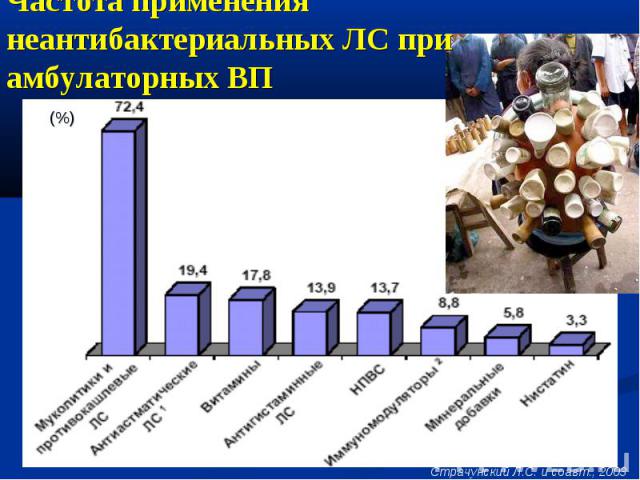
Частота применения неантибактериальных ЛС при амбулаторных ВП

Критерии стартовой эффективности АБТ (2-3-й день)* Температура тела < 37,50С. Уменьшение интоксикации. Уменьшение проявлений дыхательной недостаточности (ЧД менее 20 в минуту). *Должно быть соответствие хотя бы одному критерию

Критерии отмены (эффективности/достаточности) АБТ при нетяжелой ВП Температура < 37,50C на протяжении 48-72 ч; Частота сердечных сокращений ≤ 100/мин; Частота дыхания ≤ 24 в мин; Систолическое АД ≥ 90 мм рт. ст; Сатурация O2 ≥90% или PaO2 ≥ 60 мм рт. ст при дыхании комнатным воздухом. Отсутствие гнойной мокроты; Положительная динамика других симптомов и отсутствие признаков клинической нестабильности; Количество лейкоцитов в крови < 10х109 /л, с/я нейтрофилов < 80%, юных форм < 6%. Отсутствие отрицательной динамики на рентгенограмме

Показания для госпитализации Абсолютные показания наличие признаков среднетяжелого и тяжелого течения заболевания, неэффективность стартовой АБТ при условии ее соответствия принципам рациональной антимикробной терапии, невозможность адекватного ухода и выполнения всех врачебных предписаний в амбулаторно-поликлинических условиях. Относительные показания возраст старше 60 лет, тяжелые сопутствующие заболевания (ХОБЛ, бронхоэктазы, злокачественные новообразования, сахарный диабет, хроническая почечная и печеночная недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания), беременность, желание пациента и/или членов его семьи.


Антибактериальная терапия тяжелых ВП у госпитализированных пациентов Препараты выбора защищенные пенициллины (амоксициллин /клавуланат ), цефалоспорины III (цефотаксим, цефтриаксон) или IV (цефепим) парентерально (в/в, в/м) в обязательной комбинации с парентеральными макролидами (азитромицин, кларитромицин) Альтернативные препараты парентерально «респираторные» фторхинолоны (левофлоксацин, моксифлоксацин) в комбинации с цефалоспоринами III

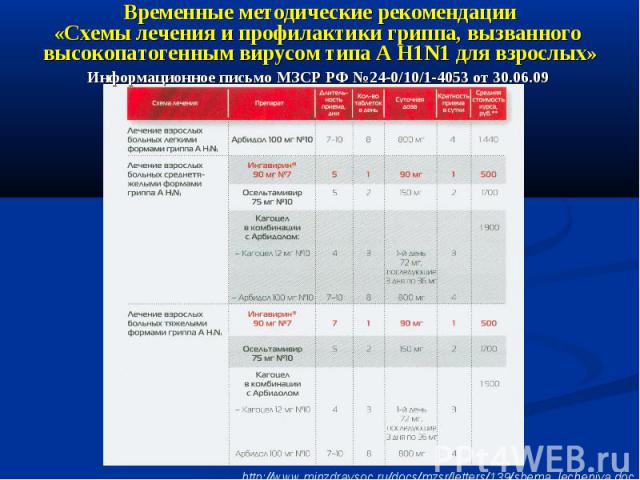
Противовирусная терапия при вирусной пневмонии А/H1N1 Осельтамивир (Тамифлю®) 150 мг 2 р/с или Занамивир (Реленза®) 20 мг/с или Имидазолилэтанамид пентандиовой кислоты (Ингавирин®) 90 мг 1 р/с (180 мг/с при тяжелых формах)
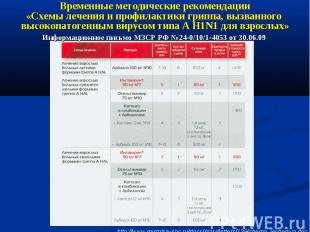

Антимикробная терапия при гриппе, осложненном пневмонией (1)

Антимикробная терапия при гриппе, осложненном пневмонией (2)

Анализ антибактериальной терапии госпитализированных пациентов с ВП в различных регионах РФ: уроки многоцентрового фармакоэпидемиологического исследования (2009) Ретроспективная оценка первичной медицинской документация 3798 пациентов с ВП (средний возраст 49,5±19,9 лет, 58% мужчин, 29,5% - с тяжёлым течением заболевания), госпитализированных в 29 ЛПУ 13 городов РФ в 2005-2006 гг. Частота предшествовавшей АБТ составила в среднем 21,1%, cистемные АМП в стационаре получали 99,8% пациентов. Наиболее часто в качестве стартовой монотерапии нетяжёлой ВП применялись цефотаксим (28,3%), ампициллин (21,2%) и цефтриаксон (17,3%), при тяжёлой ВП - ампициллин (26%), цефотаксим (18,3%) и цефтриаксон (14,8%); комбинации АМП назначались в 15,7 и 33,7% случаев при нетяжёлой и тяжёлой ВП соответственно. Выбор стартового режима АБТ соответствовал национальным рекомендациям при нетяжёлой ВП в 72,3% случаев, при тяжёлой - в 14,7%. Ступенчатая АБТ применялась в среднем у 18% пациентов, средняя длительность АБТ составила 13,2±5,6 дней. Исследование продемонстрировало высокую вариабельность качества АБТ госпитализированных пациентов с ВП. Наибольшие проблемы представляют неадекватная стратегия стартовой АБТ при тяжёлой ВП, применение нерациональных комбинаций АМП, низкая частота использования ступенчатой АБТ.

Ошибки стартовой терапии тяжелой (крайне-тяжелой) пневмонии монотерапия цефотаксимом и цефтриаксоном (не перекрывают спектр потенциальных возбудителей, в частности L. pneumophila); монотерапия ампициллином (не перекрывают спектр потенциальных возбудителей тяжелой ВП, в частности, S. aureus и большинства энтеробактерий); антисинегнойные цефалоспорины III поколения (уступают по активности в отношении S.pneumoniae цефотаксиму и цефтриаксону; использование оправдано только при подозрении на инфекцию, вызванную P.aeruginosa). внутримышечное и тем более пероральное введение антибиотиков ввиду возможного снижения скорости и степени абсорбции препарата в системный кровоток.

Причины неэффективности АБТ Особенности макроорганизма пациента: сопутствующая соматическая патология; локальные причины (эндобронхиальный рост опухоли, аспирация инородного тела); осложненное течение; наличие прогностически неблагоприятных факторов; ошибочный диагноз пневмонии.
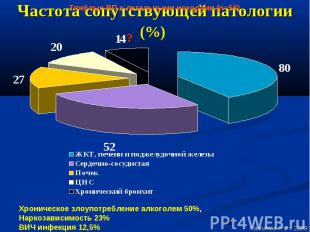
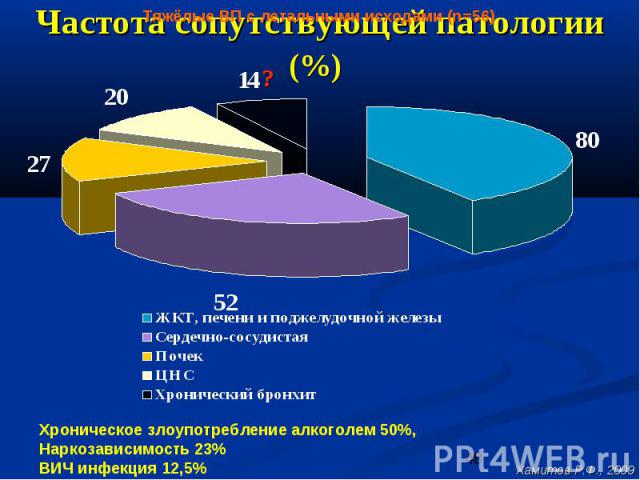
Частота сопутствующей патологии (%)

Выводы Неблагоприятными факторами угрозы летального исхода ВП являются: поздняя госпитализация (5 дней спустя от начала заболевания); недооценка тяжести состояния пациента при первичном осмотре; сопутствующая соматическая патология и двухсторонний характер пневмонии; нерациональное использование методов рентгенологической диагностики пневмоний; неадекватные режимы начальной АБТ. Актуальными ошибками начальной АБТ умерших пациентов явились нерациональность путей введения препаратов (49%), неадекватность режима монотерапии (27%), неадекватные суточные дозы (25%) и частота введения препаратов (9%).

Индикаторы качества ведения пациентов с ВП Рентгенография органов грудной клетки всем пациентам с клиническими признаками ВП в течение первых суток госпитализации; Бактериологическое исследование мокроты (у всех госпитализированных пациентов), (при тяжелом течении ВП – также и крови) до назначения антибиотиков; Начало антибактериальной терапии у всех госпитализированных пациентов с ВП в первые 4 ч с момента поступления; Соответствие стартового режима антибактериальной терапии национальным рекомендациям или составленным на их основе локальным рекомендациям/стандартам терапии; Использование ступенчатой терапии у госпитализированных пациентов, нуждающихся в парентеральном введении АМП; Рекомендации по вакцинации пневмококковой вакциной и вакцинации против гриппа пациентов из группы риска.