Презентация на тему: Гипертоническая болезнь

ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ Заболевание, характеризующееся снижением адаптационных возможностей сердечно-сосудистой системы, нарушением механизмов регулирующих гемодинамику, ускорением возрастных сосудистых изменений, прогрессирующими осложнениями.

Распространенность гипертонической болезни В экономически развитых странах гипертонической болезнью страдают 20-25% населения. В настоящее время в России около 45 миллионов людей страдают от гипертонической болезни. только 57% гипертоников знают о своей болезни; только 17 % из них получают лечение, только у 8% терапия является адекватной. В России доля смертности от сердечно-сосудистых заболеваний в общей смертности составляет 53,5%, при этом 48% обусловлено ИБС, 35,2% - цереброваскулярными заболеваниями. Инсульты в России возникают в 4 раза чаще, чем в США и странах Западной Европы.

Эпидемиология АГ в России По данным обследования репрезентативной выборки (1993 г.), стандартизованная по возрасту распространенность АГ (>140/90 мм рт. ст.) в России составляет среди мужчин 39,2%, а среди женщин – 41,1%. Женщины лучше, чем мужчины, информированы о наличии у них заболевания (58,9% против 37,1%), чаще лечатся (46,7% против 21,6%), в том числе эффективно (17,5% против 5,7%) У мужчин и женщин отмечается отчетливое увеличение АГ с возрастом. До 40 лет АГ чаще наблюдается у мужчин, после 50 лет – у женщин.

Эпидемиология АГ в России Среди мужчин до 40 лет лекарственную терапию получают только 10% больных АГ, в последующих возрастных группах этот показатель увеличивается до 40% у больных 70–79 лет. Эффективность лечения АГ у мужчин практически не зависит от возраста и колеблется от 4 до 7%. Среди женщин антигипертензивную терапию получают от 30% в возрастной группе 20–29 лет до 58% в возрастной группе 60–69 лет. Эффективность лечения уменьшается с возрастом: если до 50 лет эффективно лечится каждая 5-я, то в последующем число эффективно леченных женщин уменьшается до 8%, достигая минимума в последние годы жизни (1,5%).

Возрастные особенности распространенности ГБ среди 20-29-летних - каждый 14-й (7,1%) среди 30-39-летних - каждый 6-й (16,3%) среди 40-49-летних - каждый 4-й (26,9%) среди 50-59-летних - каждый 3-й (34,4%)

Выводы В целом полученные данные свидетельствуют о: высокой распространенности АГ в российской популяции, плохой осведомленности больных о наличии у них заболевания (особенно среди мужчин), недостаточном назначении лекарственной терапии больным АГ и катастрофически низкой ее эффективности.

Факторы риска Мужщины55 лет; Женщины65 лет Нарушение липидного обмена (общий холестерин 6,5 ммоль/л) Сахарный диабет, микроальбуминурия Семейный анамнез ранних С-С заболеваний Нарушение толерантности к глюкозе Ожирение Малоподвижный образ жизни Повышение фибриногена Стресс Избыточное употребление алкоголя.
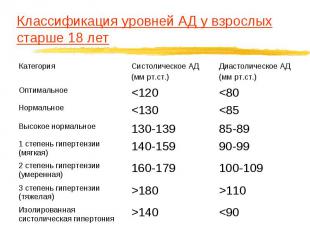
Классификация уровней АД у взрослых старше 18 лет

Критерии диагностики АГ АГ диагностируют, если систолическое АД составляет 140 мм рт.ст. и более, диастолическое – 90 мм рт. ст. и более у лиц, не принимающих антигипертензивных препаратов. нормальные значения АД для периода бодрствования составляют 135/85 мм рт. ст., в период сна – 120/70 мм рт. ст. со степенью снижения АД в ночные часы на 10–20%. АГ диагностируют при среднесуточном АД >135/85 мм рт. ст., в период бодрствования >140/90 мм рт. ст., в период сна >125/75 мм рт. ст.

Правила измерения АД Необходимо измерять давление на обеих руках При разнице АД, равной или большей 10 мм.рт.ст., в последующем измерения проводят на руке с большим давлением Если окружность плеча более 33см необходимо использовать более широкую манжету, в противном случае, цифры АД будут завышены. АД необходимо измерять как минимум дважды с интервалом 3 мин. И рассчитывать среднее значение 2х измерений Методически правильное и систематическое измерение АД – залог успешного лечения гипертонической болезни!

Не медикаментозные методы лечения АГ Отказ от курения Снижение избыточной массы тела Уменьшение потребления поваренной соли Адекватное потребление калия (за счет потребления овощей и фруктов) Необходимое для здоровья потребление кальция и магния. Уменьшение потребления алкоголя (Больным АГ следует рекомендовать уменьшение потребления алкоголя по крайней мере до 20–30 г чистого этанола в день для мужчин (соответствует 50–60 мл водки, 200–250 мл сухого вина, 500–600 мл пива) и 10–20 г в день для женщин.) Комплексная модификация диеты Увеличение физической активности
Три «кита», составляющие основу современной профилактики ССЗ.

7 «золотых» правил диеты 1. Уменьшить общее потребление жира 2. Резко уменьшить потребление насыщенных кислот(животные жиры, сливочное масло, яйца)- способствуют гиперлипедемии 3. Увеличить потребление продуктов, обогащенных полиненасыщенными жирными кислотами (растительные масла, рыба, птица, морские продукты)- снижают уровень липидов в крови) 4. Увеличить употребление клетчатки и сложных углеводов (овощи, фрукты) – не менее 35мг в день. 5. Заменить при приготовлении сливочное масло растительным 6. Резко уменьшить употребление продуктов богатых холестерином. 7. Ограничить количество поваренной соли в пище (до 3-5 г/сут.) В древней системе Хатха-Йога даны советы по однодневному голоданию по средам и пятницам (разгрузочный дни). Такие же постные дни рекомендованы и в Библии)

Физические тренировки «Хватить через край – не значит достигнуть цели» (О.Бальзак) «Последовательность создает стиль, так же как постоянство создает силу» (Г. Флобер) «Будь мудр: тем, кто спешит, грозит падение» (У.Шекспир)

Режим и интенсивность физических упражнений Аэробные упражнения- основной вид! - В них принимают участие большие группы мышц Можно прводить в течении длительного времени Ходьба, бег трусцой, плавание, теннис, катание на велосипеде. Продолжительность ходьбы не менее 30-45 мин. в день Регулярность не менее 4х дней в неделю.

В течение 2х часов воздержаться от занятий При недомогании (грипп, простуда) занятия прекратить После болезни интенсивность и продолжительность тренировок несколько уменьшить Не следует пугаться болезненности мышц Знание симптомов обострения основного заболевания позволит своевременно прекратить тренировку.
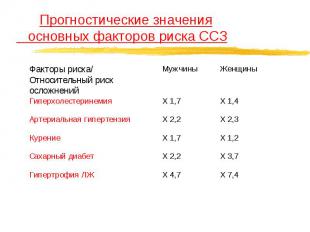
Прогностические значения основных факторов риска ССЗ

АГ и дислипидемия Нарушение липидного профиля плазмы. Наиболее распространены гиперлипротеидемии с повышением уровня общего холестерина, липопротеидов низкой плотности и триглицеридов. Повышенное или высокое содержание холестерина в крови – гиперхолестеримия

Гипертрофия левого желудочка Гипертрофия левого желудочка является сильным независимым фактором риска внезапной смерти, инфаркта миокарда, инсульта и других сердечно-сосудистых осложнений. Данные исследований свидетельствуют о возможности снижения массы миокарда левого желудочка и уменьшения толщины его стенок на фоне приема антигипертензивных препаратов. Регресс электрокардиографических признаков гипертрофии левого желудочка ассоциируется со снижением риска сердечно-сосудистых осложнений

АГ и ИБС Наличие ИБС у пациента с АГ свидетельствует об очень высоком риске сердечно-сосудистых осложнений, который прямо пропорционален уровню АД. Установлено, что b-адреноблокаторы у пациентов, перенесших инфаркт миокарда, приблизительно на 25% уменьшают риск повторного инфаркта и сердечной смерти.

АГ и заболевания почек При доказанной возможности существенного снижения частоты инсультов и ИБС при лечении АГ обозначилась новая проблема в виде возрастания частоты почечной недостаточности у больных АГ, в том числе получавших лечение. АГ может быть как причиной, так и следствием нефропатии. Однако в любом случае она является основным фактором риска прогрессирования поражения почек. С другой стороны, уровни креатинина и протеинурии позволяют прогнозировать развитие не только почечной недостаточности, но и основных сердечно-сосудистых осложнений. Риск развития сердечно-сосудистых осложнений при наличии нефропатии сопоставим с таковым при сердечно-сосудистых заболеваниях. Доказано, что нормализация АД приводит к замедлению прогрессирования поражения почек.

АГ и сахарный диабет АГ чаще встречается при сахарном диабете II типа. Предположительно АГ и нарушения углеводного обмена патогенетически взаимосвязаны и являются следствием инсулинорезистентности-гиперинсулинемии. Сочетание нарушения углеводного обмена, АГ, дислипидемии и центрального ожирения известно как метаболический синдром. Сочетание сахарного диабета и АГ повышает риск развития микрососудистых и макрососудистых нарушений и соответственно сердечной смерти, ИБС, сердечной недостаточности, церебральных осложнений и заболеваний периферических сосудов.

Гипертонический криз Клинические проявления Внезапное повышение систолического и диастолического АД Страх, головные боли Боли в области сердца Тошнота, головокружение Иногда судороги, рвота, возбуждение Необходимые меры до прихода врача Покой, полулежачее положение. Клофелин-0,075-0,15 мг. Под язык. Или Каптоприл 25-50мг под язык. Или Кордафлекс 10-20 мг под язык


Комбинации с доказанной эффективностью для лечения артериальной гипертонии диуретик + бета-адреноблокатор диуретик + ингибитор АПФ диуретик + антагонист рецепторов ангиотензина II антагонист кальция группы нифедипина + бета-адреноблокатор антагонист кальция + ингибитор АПФ альфа1-адреноблокатор + бета-адреноблокатор

Выбор антигипертензивного препарата Завершившиеся рандомизированные исследования не выявили преимуществ у какого-либо класса антигипертензивных препаратов в отношении степени снижения АД. Главным критерием выбора препарата является его способность уменьшать сердечно-сосудистую заболеваемость и смертность при сохранении хорошего качества жизни. Контролируемые клинические исследования – основа доказательной медицины – свидетельствуют в этом плане о неоспоримых преимуществах b-блокаторов и диуретиков.

Преимущества применения ББ при лечении АГ У больных ГБ терапия ББ приводит к значительному снижению риска развития инсульта (29%) и застойной сердечной недостаточности (42%)

Основные механизмы гипотензивного действия бета-блокаторов Уменьшение сердечного выброса в результате снижения ЧСС и сократительной способности миокарда Антирениновое действие (блокада бета-1 рецепторов юкстагломерулярного аппарата почек) Изменение чувствительности барорецепторов дуги аорты и каротидного синуса Угнетение высвождения норадреналина из окончаний постганглионарных симпатических нервных волокон Воздействие на сосудодвигательные центры в головном мозге Уменьшение ОПСС

Требования к современному сердечно-сосудистому препарату Высокая эффективность, влияние на конечные точки Современность, соответствие международным стандартам Безопасность при длительном применении Влияние на качество жизни – приверженность пациентов терапии Удобство применения Доступность для пациентов

Конкор для врачей Эффективность Надежноcть Безопасность Экономичность Удобство Доступность

ЭФФЕКТИВНОСТЬ КОНКОРА. Конкор (5-10 мг однократно в сутки) обеспечивает и длительное дозозависимое снижение АД (Kirsten R, et al, 1986). Даже спустя 40 ч. после приема 10 мг Конкора на 4-й неделе лечения при мониторировании АД наблюдалось значительное снижение АД и ЧСС (Asmar R., 1987). Плавное снижение АД на протяжении суток, в том числе в ранние утренние часы: коэффициент конечный эффект/пиковый эффект для Конкора составляет 91,2, что свидетельствует о выраженном и равномерном гипотензивном действии (Кеim HJ, 1988; Метелица В.И., 1995). Конкор может применяться длительное время без снижения эффективности: в исследовании Giesecke HG et al (1990) 102 больных с артериальной гипертензией наблюдались в течение 3 лет. У 85% пациентов АД адекватно контролировалось при приеме 5-10 мг Конкора. Антигипертензивная эффективность Конкора не зависит от возраста: в исследовании, проведенном Hoffler D et al (1990), участвовали 2012 пациентов. После 8 недель лечения на терапию Конкором в дозе 5-10 мг “ответили” 94,9% пациентов моложе 60 лет и 90,6% пациентов старше 60 лет. Конкор вызывает регрессию гипертрофии миокарда (Gosse P., 1990)

Безопастность конкора Высокая селективность обеспечивает безопасность Конкора у больных с сахарным диабетом нарушениями периферического кровообращения нарушениями липидного обмена курильщиков пациенты с бронхообструкцией Длительный перид полувыведения обуславливает отсутвие синдрома отмены Безопасен у больных с нарушением функции печени и почек

Пожилой возраст Хотя считается, что с возрастом увеличивается риск осложнений при терапии b-блокаторами, формально пожилой возраст не является препятствием для их назначения b-блокаторы сохраняют свою эффективность у больных даже самого пожилого возраста. Так, в исследовании CCP смертность пациентов старше 80 лет, получавших b-блокаторы в постинфарктном периоде, была на 32% меньше, чем у пациентов того же возраста, не получавших этой терапии

Надежность




Экономичность





СПАСИБО ЗА ВНИМАНИЕ!