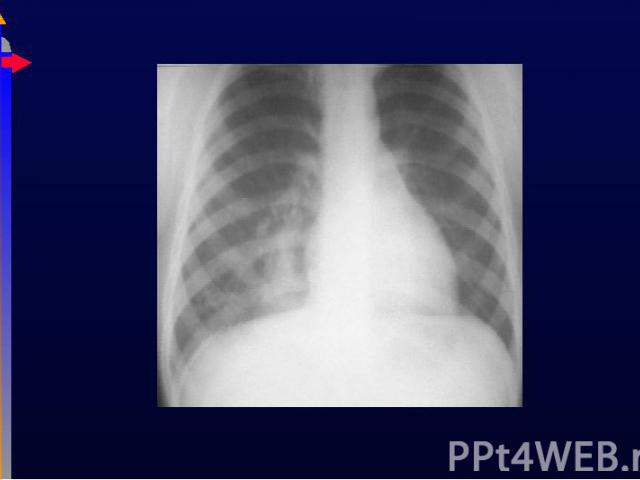
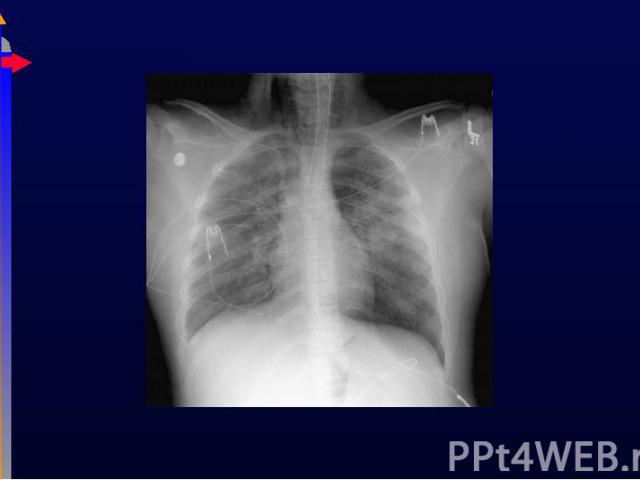
Презентация на тему: Дызательная недостаточность

Состояние организма, при котором возможности системы внешнего дыхания обеспечить нормальный газовый состав артериальной крови ограничены Состояние организма, при котором возможности системы внешнего дыхания обеспечить нормальный газовый состав артериальной крови ограничены
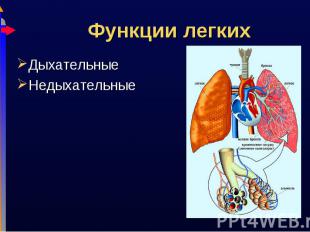
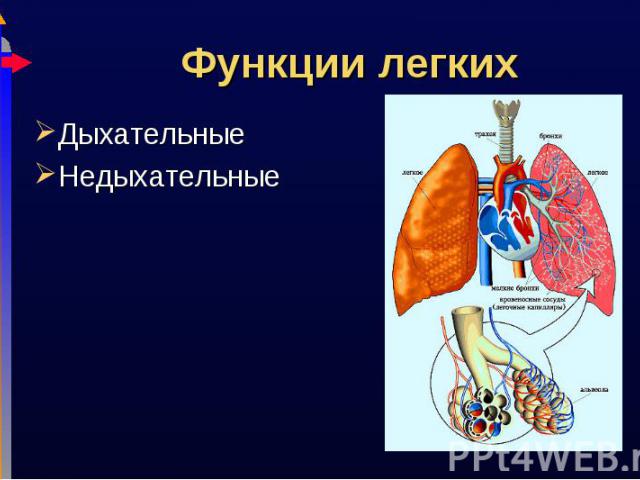
Дыхательные Дыхательные Недыхательные

Защитная Защитная Метаболическая Секреторная Терморегуляционная Очистительная гемодинамическая

Механические частицы, вирусы, бактериии обволакиваются слизью и удаляются Механические частицы, вирусы, бактериии обволакиваются слизью и удаляются В бронхиальном секрете присутствует иммуноглобулин, плазменный альбумин, лизоцим, полиморфноядерные нейтрофилы, источники протеолитических ферментов

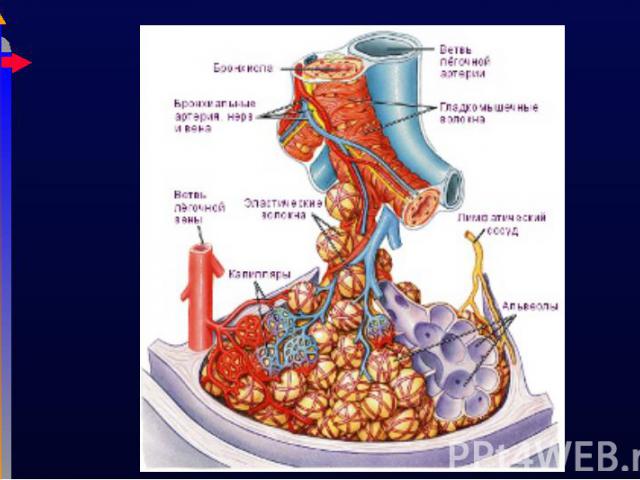
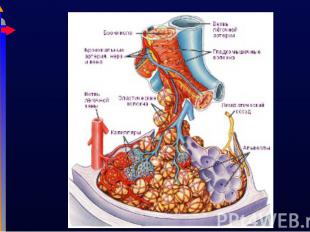
В легких активно захватываются и частично депонируются хиломикроны, жирные кислоты, фосфолипиды В легких активно захватываются и частично депонируются хиломикроны, жирные кислоты, фосфолипиды Продуцируются вазоактивные пептиды, инактивируется брадикинин, ангиотензин1 превращается в ангиотензин2. Синтезируется серотонин, гистамин, метаболизируется норадреналин Синтезируются компоненты свертывающей (7, 8) и противосвертывающей (гепарин) системы


Травма: ЧМТ, асфиксия, кровоизлияние Травма: ЧМТ, асфиксия, кровоизлияние Инфекция: менингит, энцефалит Опухоли Медикаменты: наркотики, седативные препараты Апноэ недоношенных Тяжелая гипоксия и гиперкапния Повышение внутричерепного давления вследствие одной из указанных причин

Верхние дыхат. пути Верхние дыхат. пути Анатомическая: атрезия хоан, трахеомаляция, гипертрофия миндалин, аденоидов, мембрана гортани, сосудистое кольцо, паралич голосовых связок, макроглоссия Аспирация: слизи, инородное тело, рвота Инфекция: эпиглоттит, абсцессы, ларинготрахеит Опухоли: гемангиома, кисты, папиллома, Ларингоспазм

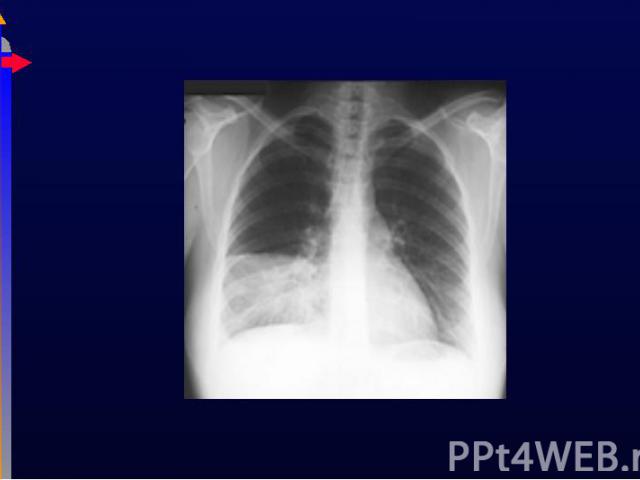
Паренхима легкого Паренхима легкого Анатомические: агенезия, киста Ателектаз РДС (болезнь гиалиновых мембран) ОРДС Инфекция: пневмония, бронхоэктазы, плеврит, Pneumocystis carinii Сд утечки воздуха: пневмоторакс Прочие: кровоизлияния, отек, пневмонит, фиброз

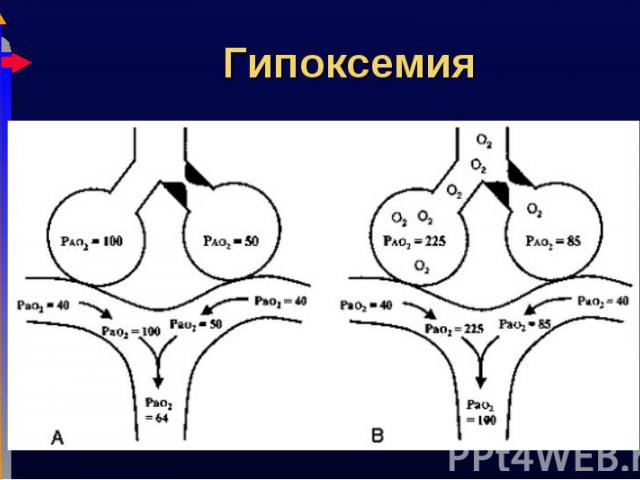
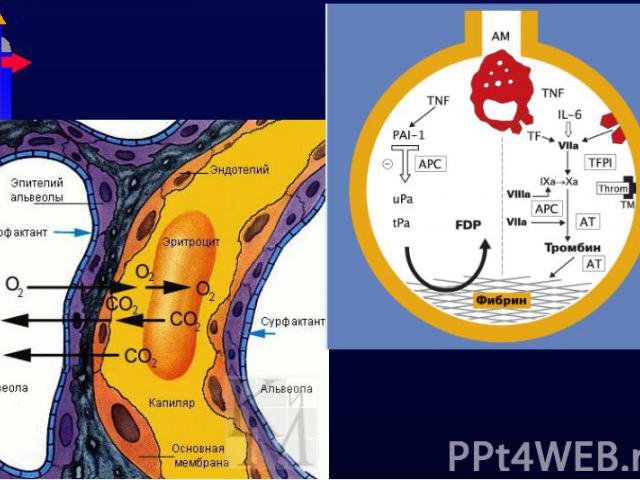
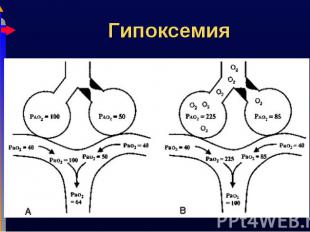
Нарушение V/Q Нарушение V/Q Наиболее частая причина. Кровь циркулирует по невентилируемому легкому. Причина пневмония, ателектаз, бронхоэктаз Глобальная гиповентиляция: апноэ Право-левый шунт Внутрисердечные причины, напр., Тетрада Фалло Неполная диффузия Кислороду приходится диффундировать через утолщенную альвеолокаппилярную мембрану (интерстициальный отек, фиброз, гиалиновые мембраны) Низкий FiO2: высота (горы, самолет)

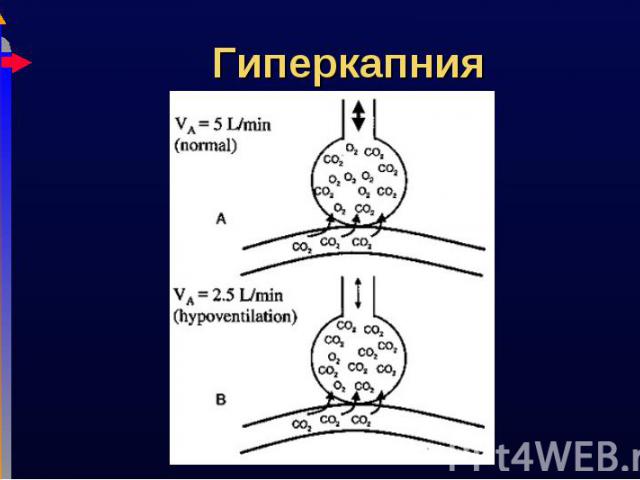
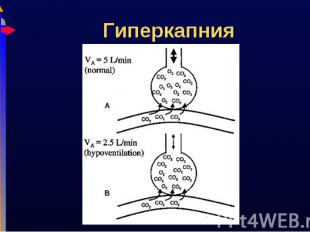
Слабость «дыхательной помпы» Слабость «дыхательной помпы» Потеря/снижение центральной стимуляции: апноэ, метаболический алкалоз, медикаменты, повреждение головного мозга, гипоксия Мышечная слабость: мышечная дистрофия Повышенная работа дыхания: снижение комплайнса, прогрессирование обструкции Повышенная продукция CO2: лихорадка, судороги, злокачественная гипертермия Увеличение мертвого пространства: нарушение V/Q соотношения (вентиляция неперфузируемых легких)

Тахипноэ Тахипноэ Диспноэ Западение грудины, межреберий Раздувание носа Хрюкание Тахикардия Гипертензия

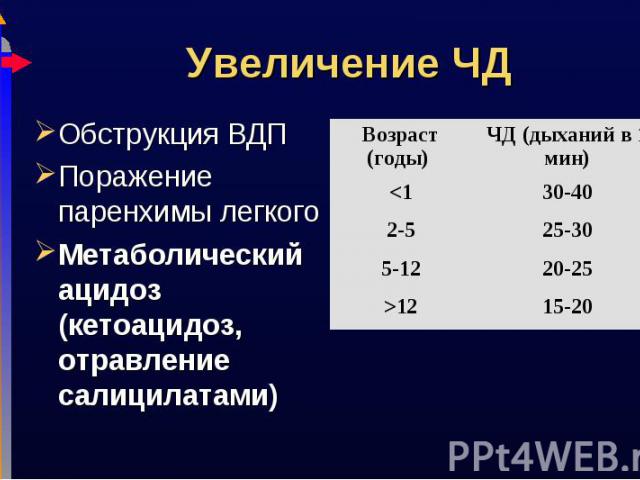
Обструкция ВДП Обструкция ВДП Поражение паренхимы легкого Метаболический ацидоз (кетоацидоз, отравление салицилатами)

Втяжение межрёберных промежутков, яремной вырезки или углубления мечевидного отростка. У детей с незавершенным окостенением. Втяжение межрёберных промежутков, яремной вырезки или углубления мечевидного отростка. У детей с незавершенным окостенением. Появление этих симптомов у ребенка старше 7 лет свидетельствует о тяжелой степени ДН

Сидя, наклонившись вперед Сидя, наклонившись вперед В полусидячем положении Шея вытянута вперед

Высокий инспираторный звук – стридор –признак обструкции гортани или трахеи. В тяжёлых случаях появляются экспираторные шумы, но инспираторный компонент обычно выражен сильнее. Высокий инспираторный звук – стридор –признак обструкции гортани или трахеи. В тяжёлых случаях появляются экспираторные шумы, но инспираторный компонент обычно выражен сильнее. Свистящий экспираторный оттенок указывает на обструкцию НДП и обычно лучше слышен на выдохе. Удлиненный выдох также указывает на сужение нижних дыхательных путей. Громкость звука не является показателем тяжести обструкции.

Мычание – звук на выдохе вследствие выдыхания против прикрытой голосовой щели. Это попытка создать положительное давление в конце выдоха и предотвратить коллабирование альвеол у детей с неподатливыми легкими. Мычание – звук на выдохе вследствие выдыхания против прикрытой голосовой щели. Это попытка создать положительное давление в конце выдоха и предотвратить коллабирование альвеол у детей с неподатливыми легкими. Это признак тяжёлого респираторного дистресса.

У взрослых признаком повышенной работы дыхания служит кивательная мышца. У взрослых признаком повышенной работы дыхания служит кивательная мышца. У детей первых лет жизни это проявляется движениями головы с каждым вдохом, делая дыхание неэффективным.

Признаки ДН смазаны или вообще отсутствуют: Признаки ДН смазаны или вообще отсутствуют: У ребенка, с усталостью дыхательной мускулатуры. Истощение - признак приближающегося терминального состояния. Центральная депрессия дыхания (отравление, ЧМТ, гипоксическое, метаболическое повреждение г.м.). Больной не будет демонстрировать усиленную работу дыхания в результате респираторного дистресса Дыхательная недостаточность проявляется сниженным респираторным драйвом (слабый вдох) Дети с нервно-мышечными заболеваниями – например, болезнь Верднига-Гоффмана – также не будут иметь респираторного дистресса. Дыхательная недостаточность у таких детей может быть выявлена при наблюдения за эффективностью дыхания и поиском других признаков ДН.

Аускультация грудной клетки показывает, приблизительный дыхательный объём. «Немая» грудная клетка - очень настораживающий признак. Аускультация грудной клетки показывает, приблизительный дыхательный объём. «Немая» грудная клетка - очень настораживающий признак. Полезную информацию предоставляет оценка степени экскурсии грудной клетки

Тахикардия – неспецифичный признак Тахикардия – неспецифичный признак Брадикардия, сочетающаяся с симптомами ДН – поздний признак декомпенсации

Цианоз – поздний, претерминалъный признак. Цианоз – поздний, претерминалъный признак. При ДН цианоз центральный Исключен порок сердца


Дефицит пульса на периферических артериях указывает на тяжелую ДН, возможную в ближайшее время декомпенсацию Дефицит пульса на периферических артериях указывает на тяжелую ДН, возможную в ближайшее время декомпенсацию

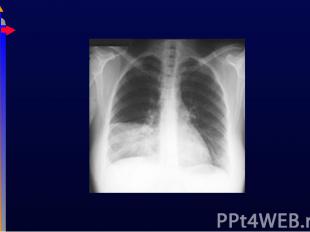
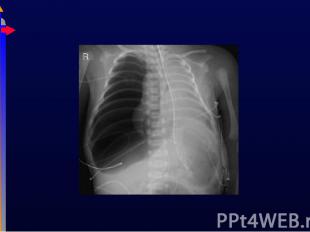
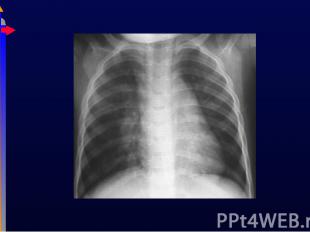
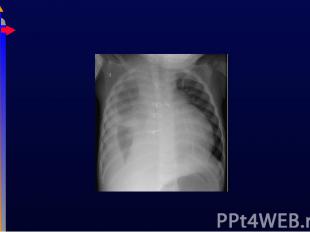
Может быть нормальной при наличие проблем с ВДП Может быть нормальной при наличие проблем с ВДП Можно увидеть перераздутие грудной клетки, ателектаз, инфильтрацию, кардиомегалию Могут потребоваться дополнительные исследования, например, КТ грудной клетки, Эхо-КГ

Для пациента любого возраста pаCO2 > 50mm Hg или pO2 < 60mm Hg при дыхании воздухом является признаком ДН Для пациента любого возраста pаCO2 > 50mm Hg или pO2 < 60mm Hg при дыхании воздухом является признаком ДН Уровень pCO2 может быть низким если пациент гипервентилируется. Указанные позиции правомочны при отсутствие анатомических шунтов. Хроническая гиперкапническая ДН часто не сопровождается изменением рН, т.к. имеет место компенсаторный метаболический алкалоз

Не забывать PALS Не забывать PALS A – дыхательные пути B – дыхание C - кровообращение

Улучшение позиции Улучшение позиции Комфортное положение (вынужденное) Нижнюю челюсть вперед и вверх Дыхание через рот Только для пациентов без сознания Назальные воздуховоды Назальная маска или CPAP ИВЛ посредством мешка Используется при подготовке к интубации Интубация трахеи

Снижение работы дыхания Снижение работы дыхания ß-агонисты Стероиды Антибиотики CPAP Дотация кислорода O2 Назальные канюли Плотная лицевая маска Вентиляция мешком Амбу Механическая вентиляция

Подавить анаэробный путь окисления и ацидоз Подавить анаэробный путь окисления и ацидоз Коррекция анемии для улучшения доставки кислорода Поддерживать адекватный сердечный выброс Инотропы: кислород, вазопрессоры Болюс жидкости
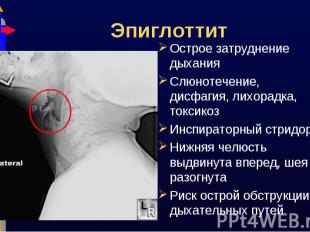
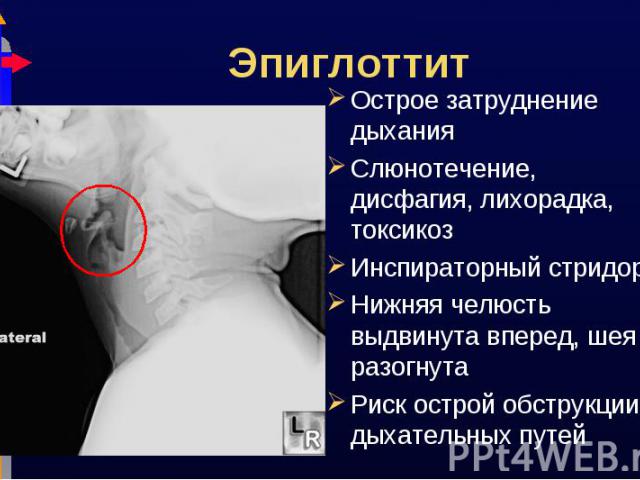
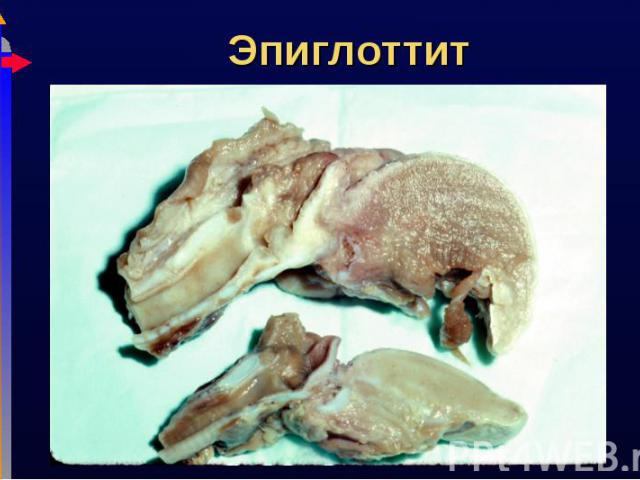
Острое затруднение дыхания Острое затруднение дыхания Слюнотечение, дисфагия, лихорадка, токсикоз Инспираторный стридор Нижняя челюсть выдвинута вперед, шея разогнута Риск острой обструкции дыхательных путей
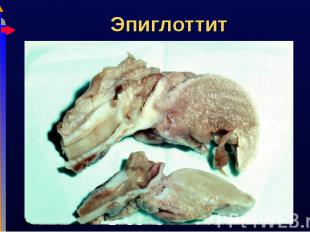
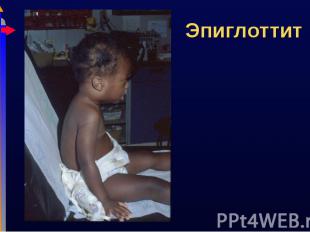

Быть готовым к экстренной интубации Быть готовым к экстренной интубации Не укладывать ребенка – транспортировать сидя, в удобном для него положении, либо интубировать Антибактериальная терапия (ЦСIII, апм/сульбактам), инфузия Ингаляционная терапия – эффект незначительный, т.к. отек бактериальный

Инспираторный стридор, втяжение податливых участков грудной клетки Инспираторный стридор, втяжение податливых участков грудной клетки м.б. экспираторная одышка Гипоксия, беспокойство, страх смерти Тахипноэ может не быть. Главное – нарушение механики дыхания Ослабление дыхательных шумов при аускультации – настораживающий симптом Дефицит пульса – близка интубация

Холодный влажный воздух Холодный влажный воздух Успокоить (седация опасна!) Ингаляция адреналина 0,1% - 1,0 мл/3,0 физ.р-ра или 2,25% рацемический адреналин. Беродуал, Пульмикорт Парентерально Дексаметазон 0,15-0,2 мг/кг

В анамнезе – затянувшийся кашель, эпизод цианоза, возникший внезапно! В анамнезе – затянувшийся кашель, эпизод цианоза, возникший внезапно! Острая асфиксия с цианозом и брадикардией – обструкция ВДП Острая асфиксия с сохранением дыхания – обструкция НДП

Прием Хеймлиха у детей старше 1 года Прием Хеймлиха у детей старше 1 года 5 ударов по спине и толчки передней поверхности грудной клетки Вслепую инородное тело не доставать! Интубация с проталкиванием инородного тела в один бронх Асистолия – протокол реанимации PALS. Массаж сердца – возможность вытолкнуть инор. тело

Возможна транспортировка до ближайшей больницы Возможна транспортировка до ближайшей больницы Бронхоскопия на месте – бригада СА на себя Факт аспирации инородного тела – показание к проведению бронхоскопии

Лихорадка Лихорадка Выпячивание мягкого неба, отклонение язычка в здоровую сторону Увеличение миндалины, смещение медиально Слюнотечение, боль, тризм Приглушение голоса

Госпитализация лор-отделение Госпитализация лор-отделение Угроза разрыва - аспирация Хирургическое лечение Антибиотики, инфузионная терапия

Дети до 5 лет Дети до 5 лет Выпячивание задней стенки глотки Шея разогнута/согнута. Положение вынужденное Слюнотечение/дисфагия Опасность медиастинита вследствие разрыва Пальпация крайне осторожно

Госпитализация лор-отделение Госпитализация лор-отделение Дренирование Rg-графия грудной клетки – медиастинит Антибактериальная терапия
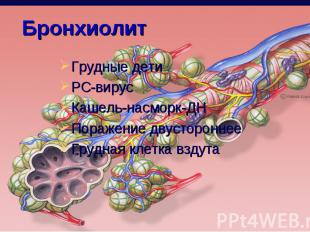
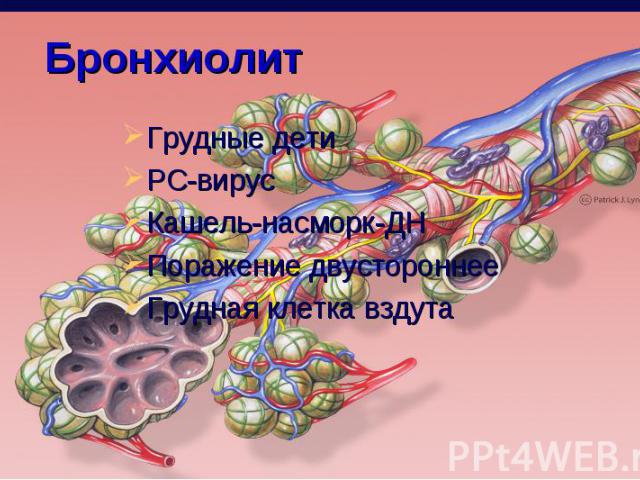
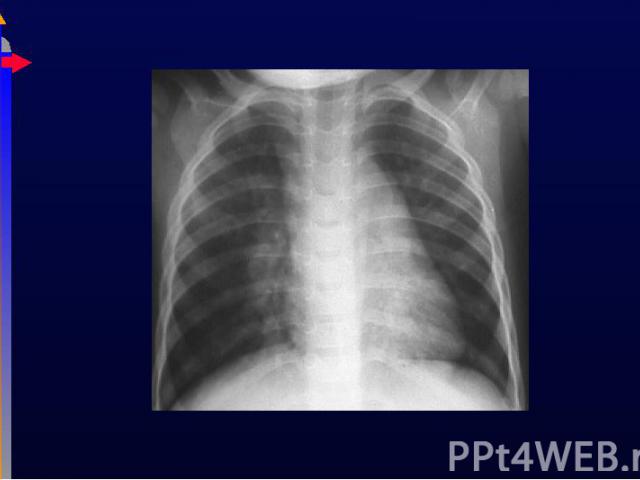
Грудные дети Грудные дети РС-вирус Кашель-насморк-ДН Поражение двустороннее Грудная клетка вздута

Регидратация Регидратация Оксигенотерапия (SpO2 94%) Респираторная поддержка СРАР Гормоны Дексаметазон 0,15-0,2 мг/кг? рутинно не показаны Бронходилататоры ингаляционно или в\в Антибактериальная терапия по показаниям Противовирусная терапия (рибавирин)

Сальбутамол 0.15 mg/kg Сальбутамол 0.15 mg/kg Эпинефрин (адреналин) 0.01 мл/кг 0,1% раствора подкожно каждые 15-20мин, не превышая разовую дозу 0.3 мл

Блокирование высвобождение медиаторов воспаления путем ингибирования фосфолипазы А2 Блокирование высвобождение медиаторов воспаления путем ингибирования фосфолипазы А2 Могут быть эффективны у пациентов с астмой, обструктивным бронхитом, отягощенным аллергическим анамнезом Преднизолон 2 мг/кг через рот

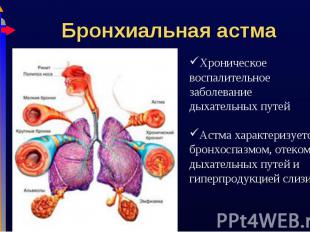

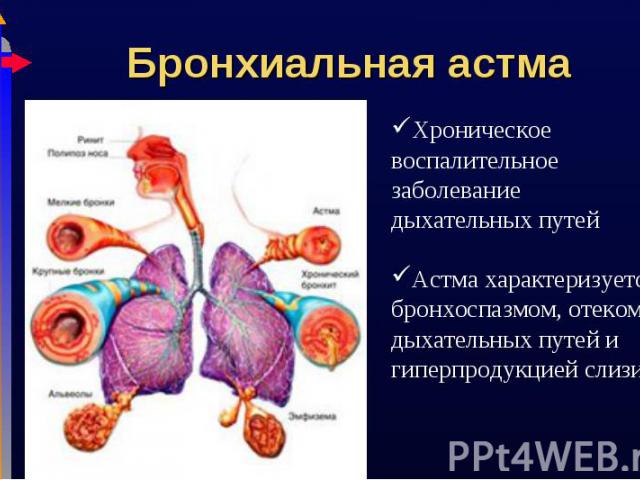
Астма характеризуется наличием воздушных ловушек и участков перерастяжения альвеол Астма характеризуется наличием воздушных ловушек и участков перерастяжения альвеол Воздушные ловушки могут явиться причиной синдрома утечки воздуха (пневмоторакс, пневмомедиастинум) Дыхательные мышцы быстро устают, что усиливает ДН Снижение V/Q

Бета Бета 3 подтипа 2 представлены в гладкой мускулатуре дыхательных путей Активация приводит в увеличению цАМФ Альфа: минимальная роль Холинергические Мускариновые рецепторы: M2 рецепторы ингибируют высвобождение ацетилхолина, приводя к бронходилатации M3 рецепторы вызывают бронхоконстрикцию

Частота дыханий Частота дыханий Механика дыхания Дыхательные шумы Соотношение вдоха/выдоха Цианоз Ментальный статус (сознание)

Кислород Кислород Гормоны ингаляционные Системные Бета-агонисты Коротко-действующие Продленного действия Холинолитики Ингибиторы лейкотриенов Метилксантины Магнезия

УлучшениеV/Q, комфорт УлучшениеV/Q, комфорт Опасность угнетения дыхания (ХОБЛ) Устранение дегидратации Гипергидратация – опасность отека легких Синдром неадекватной секреции АДГ.

Преднизолон 2мг/кг/сут х 4 (через рот или в/в) Преднизолон 2мг/кг/сут х 4 (через рот или в/в) 5 дневный курс не приводит к адреналовой супрессии Начинают работать через 8-12 часов

Минимум побочных эффектов Минимум побочных эффектов Пульмикорт, гидрокортизон

Беродуал, сальбутамол Беродуал, сальбутамол Могут приводить к тремору, гипокалиемии, тахикардии, тошноте, рвоте

Атропин, атровент Атропин, атровент Бронходилататоры и подавляют секрецию слизи Усиливают эффект бета агонистов. Бета блокаторы усиливают бронхоспазм Сухость слизистых

Теофиллин и аминофиллин Теофиллин и аминофиллин Механизм действия: Ингибитор фосфодиэстеразы (увеличение цАМФ)) Стимулирует высвобождение катехоламинов Диуретик Усиливает сократимость диафрагмы Антагонист простагландинов Высокий риск побочных эффектов: тахикардия, возбуждение, аритмии, гипотензия, судороги.

Механизм непонятен, бронходилатация, возможно, за счет блокады Са Механизм непонятен, бронходилатация, возможно, за счет блокады Са Увеличение концентрации магния до 2-4 мг/дл значимо улучшает вентиляционные показатели Одно РКИ у детей показало, что MgSO4 25мг/кг за 20 минут значительно улучшает вентиляционные показатели, но не влияет на длительность госпитализации.

Бронходилатирующим действием обладают Фторотан, севофлюран Бронходилатирующим действием обладают Фторотан, севофлюран Ингаляции гелия (Heliox)

Нарушение сознания – гипоксия, гипоперфузия головного мозга Нарушение сознания – гипоксия, гипоперфузия головного мозга Холодный пот – гипоксемия Красные щеки – гиперкапния Цианоз, кислородная зависимость Тахикардия – передозировка адреномиметиков, гипоксемия, гиповолемия. или ЧСС, не соответствующая тяжести Ослабление дыхания Дефицит пульса!

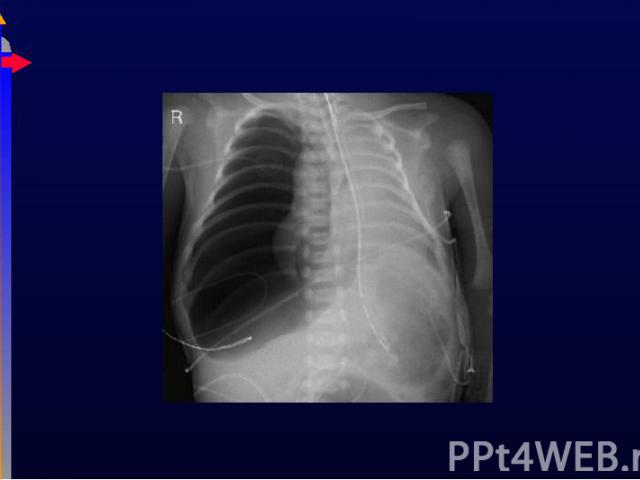
Спонтанный, напряженный Спонтанный, напряженный На фоне пневмонии, ИВЛ, травмы Внезапное монолатеральное ослабление дыхания Гемодинамические нарушения (тахикардия, ↓ АД), цианоз Rg смещение средостения

Плевральная пункция (2 межреберье по среднеключичной линии) Плевральная пункция (2 межреберье по среднеключичной линии) Появление кашля – раздражение висцеральной плевры – пневмоторакс дренирован «Воздух без конца» - дренаж плевральной полости

Постепенное начало Постепенное начало Домашний ребенок Гр+флора Ребенок из стационара Гр - флора (госпитальная инфекция) – лечится хуже М.б. без температуры – плохо Одышка смешанного характера Аускультативно жесткое дыхание Главное - нарушение механики дыхания Оценка ментального статуса, гемодинамики. Если это есть, то думать о шоке!

Наличие воспалительных заболеваний мягких тканей (флегмоны и т.д) с сопутствующей ДН должно навести на мысль о сепсисе и ОРДС Наличие воспалительных заболеваний мягких тканей (флегмоны и т.д) с сопутствующей ДН должно навести на мысль о сепсисе и ОРДС Плевропневмония с болевым синдромом – имитация абдоминальных проблем (кряхтение, одышка, положение на больном боку)

Оценка необходимости респираторной поддержки (КЩС, клиника) Оценка необходимости респираторной поддержки (КЩС, клиника) Антибактериальная терапия Ограничение инфузии – вырабатывается АДГ (риск перегрузки жидкостью и усиления ДН) Возможная потребность в кардиотониках

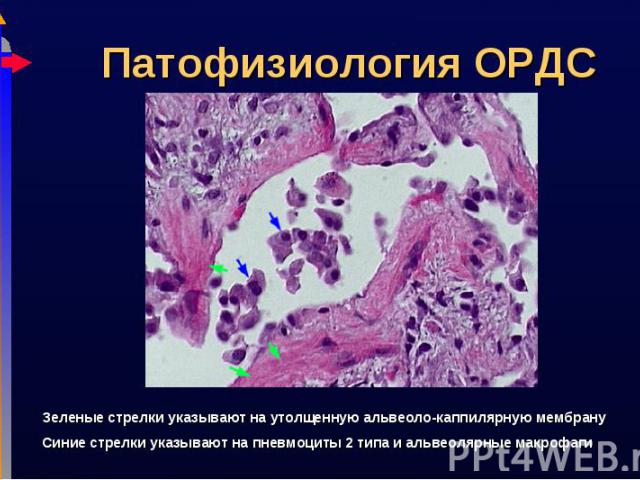
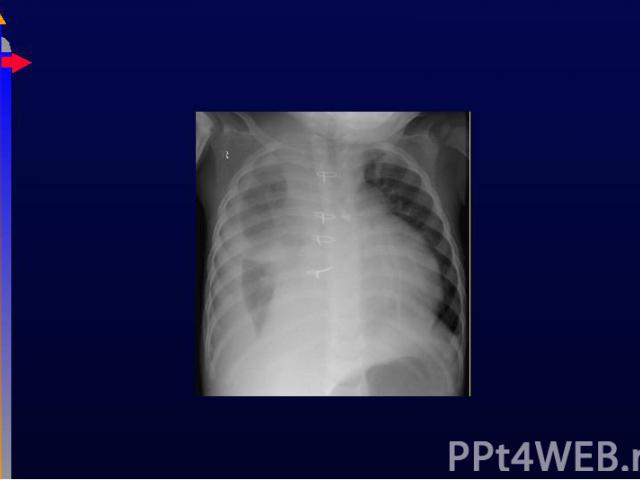
Пациент должен отвечать следующим пунктам: Пациент должен отвечать следующим пунктам: Острое начало дыхательных нарушений Двустороннее поражение Доказанное отсутствие левожелудочковой недостаточности PaO2/FiO2 < 200mm Hg (при адекватном PEEP) American-European Consensus Conference on ARDS (Am J Resp Crit Care Med 149:818, 1994) Предшествующие нормальные легкие Снижение легочного комплайнса Увеличение внутрилегочного шунтирования Гипоксическая ДН
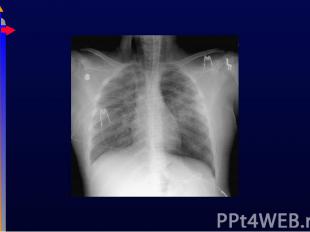

ОРДС имеется у 3% пациентов педиатрический ОАРИТ. ОРДС имеется у 3% пациентов педиатрический ОАРИТ. Состояния, которые могут приводить к ОРДС: Травма Пневмония Ожоги Сепсис Утопление Шок

Острое повреждение Острое повреждение Скрытый (латентный) период Ранняя экссудативная фаза Клеточная пролиферативная фаза Фиброзная пролиферативная фаза
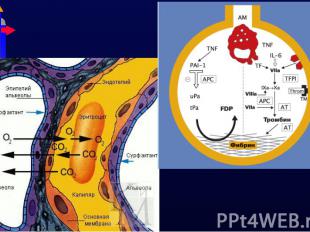
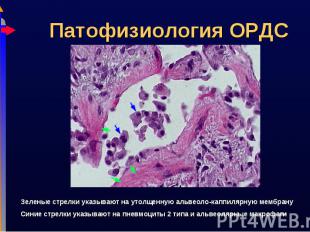

Тщательный подбор терапии залог успешного лечения Тщательный подбор терапии залог успешного лечения Предупреждение вторичного повреждения легких Поддержание адекватного сердечного выброса Предупреждение вторичного инфицирования Медикаментозная терапия Полноценное питание

Предупреждение баротравмы Предупреждение баротравмы Поддерживать PIP <35 cm H2O Вентиляция по давлению Дыхательный объем 6-10мл/kг Частота<30 bpm Пермиссивная гиперкапния Использование соды илиTHAM для поддержания pH >7.20

Поддерживать сердечный выброс >4.5 L/min/m2. Поддерживать сердечный выброс >4.5 L/min/m2. Поддерживать доставку O2 >600 ml O2/min/m2. Поддерживать Ht >30%, или выше при наличие НК. Использовать инотропы для повышения сердечного выброса. Обеспечивать адекватную преднагрузку.

Мыть руки! Мыть руки! Использовать кишечник, насколько возможно для питания и ведения медикаментов. Удалять катетеры как можно раньше. Быть настороже. Раннее лечение инфекции, антибиотики назначать по посеву.

Диуретики: сухие легкие – хорошие легкие. Диуретики: сухие легкие – хорошие легкие. Инотропы Гормоны: 2 мг/kг/сут назначают через неделю (в пролиферативную фазу). Легочные вазодилататоры (оксид азота, простагландины, нитропруссид): мало доказательств. NO эффективен у некоторых пациентов. Сурфактант: возможно эффективен НПВС: нет клинических преимуществ

Обеспечивать насколько возможно адекватный калоражем: Обеспечивать насколько возможно адекватный калоражем: 50-60 ккал/kг/сут у грудных детей 35-45 ккал/kг/сут у старших детей. Спустя 4 суток, увеличить калораж на 25-50% выше потребностей. Энтеральное питание как можно раньше.

Документированная летальность у детей 50% Документированная летальность у детей 50% Частота летальности в результате ДН до 15%. Функция легких восстанавливается обычно через 18 месяцев после выписки.

Выявление ранних симптомов декомпенсации ДН Выявление ранних симптомов декомпенсации ДН Первичная оценка ребенка – «03» - дальнейшая помощь Своевременное оказание помощи Во всех экстренных ситуациях действовать по протоколу PALS (ABCD) Раннее обеспечение сосудистого доступа (вариант – внутрикостный)

Удачи Вам! Удачи Вам! И да хранит Вас Господь!