Презентация на тему: Бронхиальная астма

Бронхиальная астма Ф.И.О. Больная Б Возраст: 66 лет Место работы: пенсионерка Дата поступления и выписки : с 09.05.12 г. по 25.05.2012 г Диагноз при поступлении: Бронхиальная астма, смешанной формы, средней степени тяжести, обострение, ДН-II.

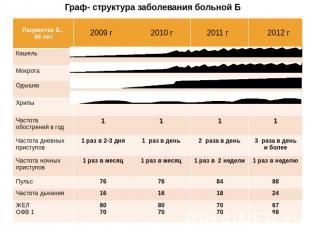
Жалобы на момент поступленияНа приступы удушья, возникающие до 3 раз днем и ночью до 2 раз в неделю, чаще во второй половине ночи, сопровождающиеся свистящим дыханием и купируемые b-2 агонистами короткого действия. Одышку смешанного характера при ходьбе, подъеме по лестнице на второй этаж, тяжелой физической нагрузке. Кашель с трудноотделяемой мокротой слизисто-гнойного характера до 15 мл. в сутки. Повышение температуры до высоких цифр, головные боли, слабость, быструю утомляемость.
Граф- структура заболевания больной Б

Анамнез заболеванияСчитает себя больной с сентября 2009 года, когда после перенесенной вирусной инфекции впервые появились приступы удушья, выраженная одышка, сухой кашель. В октябре 2009 года направлена на стационарное лечение и обследование в пульмонологическое отделение ОКБ г. Караганда, где был впервые был установлен диагноз: Бронхиальная астма. После выписки из стационара принимала сальбутамол ситуационно.Повторно госпитализировалась в пульмонологическое отделение в плановом порядке в октябре 2010 года и сентябре 2011г . Дома после выписки принимала сальбутамол и беклазон во время приступов. Частота приступов и их продолжительность в период с 2009 по 2012 гг постепенно нарастала. Настоящее ухудшение в течении недели сопровождается бронхообструкцией, выраженной интоксикацией, дыхательной недостаточностью, повышением температуры до высоких цифр.Госпитализирована для уточнения диагноза и лечения.

Анамнез жизни Туберкулез, венерические заболевания, гепатит у себя и родственников отрицает. Операций, травм, гемотрансфузий не было. Аллергологический анамнез. Аллергические заболевания в семье не отмечает. Перенесенные заболевания: частые простудные заболевания и вирусные инфекции Реакции на введение сывороток, вакцин, лекарственных препаратов нет. Отмечает сезонность ( ухудшение состояния поздним летом, осенью ) На течение заболевания влияют такие факторы как холод и физические нагрузки. Приступы часто возникают по утрам после сна, днем при выходе на свежий воздух Отмечает аллергические реакции в виде затрудненного дыхания и чихания на домашнюю и книжную пыль и на резкие запахи (аммиак). Лекарственная аллергия в виде крапивницы на иод, пенициллин, аналгин.

Status prаesens Общее состояние больной удовлетворительное. Сознание ясное, положение в постели активное. Поведение больной обычное, на вопросы отвечает адекватно, легко вступает в контакт. Телосложение правильное, конституция нормостеническая, удовлетворительного питания. Рост 176 см, вес 78 кг. Кожные покровы обычной окраски, чистые, сухие. Мышечная система развита хорошо, тонус в норме, атрофий, дефектов развития, болезненности при пальпации нет. Кости черепа, позвоночника, конечностей, грудной клетки без искривлений. Движения в суставах свободные, ограничений нет. Органы дыхания Носовое дыхание свободно. Грудная клетка правильной формы; обе половины симметричны, одинаково участвуют в акте дыхания. Дыхание ритмичное, тип брюшной. ЧД = 24 движений в минуту. Пальпация: грудная клетка безболезненна, эластичная. При перкуссии – притупление в нижних отделах с обеих сторон. При топографической перкуссии патологии не выявлено. Аускультация - дыхание жесткое, свистящие и жужжащие хрипы по всем легочным полям.

Сердечно - сосудистая система При осмотре область сердца не изменена .Верхушечный толчок при пальпации в 5 м/р по с/к линии. Границы относительной сердечной тупости в пределах нормы. При аускультации тоны приглушены, ритм правильный, Пульс = 92, ЧСС = 92 в минуту, АД= 140/80 мм.рт.ст. Мочевыделительная система При осмотре поясничной области патологических изменений не обнаружено. Почки и мочевой пузырь не пальпируются. Мочеиспускание не затруднено, безболезненно, 3 - 4 раза в сутки. Симптом Пастернацкого отрицательный с обеих сторон. Пищеварительная системаЖивот увеличен за счет жировых отложений, мягкий безболезненный. Край печени у края реберной дуги справа, безболезненный. Селезенка не пальпируется. Стул регулярный оформленный. Нейроэндокринная система Сознание больной ясное. Полностью ориентирована в пространстве и во времени, речь правильная. Координация движений не нарушена. На внешние раздражители реагирует адекватно.Щитовидная железа не увеличена, безболезненна, с окружающими тканями не спаяна, узлов и уплотнений при пальпации не выявлено.

Предварительный диагноз Бронхиальная астма, смешанной формы, средней степени тяжести, обострение, ДН-II.

Результаты лабораторно-инструментальных исследований. Общий анализ крови от 13.05.12 г Нв 101 г/л, СОЭ - 20 мм/ч, Эр - 3,7 х1012, Л - 20 х109/л, э-14%, п -7%, с- 56%, л - 21%, м-2 %, Тромбоциты. – 207,2 х 109 /лОбщий анализ мочи от 13.05.12 г количество –100., желтая, сл/мут, щелочн, белок- отриц, сахар – отр, уд вес – 1025, плоский эпителий – ед. в п.з., лейкоциты- 1-2 в п.з.Анализ мокроты от 12.05.12 г.Количество - скудное цвет - зелено-серый. Характер – слизисто-гнойная. Эозинофиллы – в скоплениях до 5. Лейкоциты – 38 - 40 в поле зрения. Эп. Плоский _2 – 46 а поле зрения. Эп. Бронхиальный – 32- 34 в поле зрения. Альвеолярные макрофаги - 6-10 в поле зрения. Атипические клетки - нетСпирография от 12.05.2012 гЗаключение: Нарушение функции внешнего дыхания по обструктивному типу- умеренно выраженное нарушение бронхиальной проходимости в бронхах среднего калибра и значительное в бронхах мелкого калибра на фоне снижения ЖЕЛ и ОФВ1.

Результаты лабораторно-инструментальных исследований Б/х анализ крови: 13.05.12.Общий белок 81 г/лАльбумины – 48 г/лФибриноген – 2 г/лCРБ - -Билирубин 14.2 ммоль/л Холестерин 3.6 ммоль/лКреатинин 0.075 ммоль/лМочевина 4.3 ммоль/лАСТ - 58 нмоль/л АЛТ - 74 нмоль/лТимоловая проба 84 едNa - 142 ммоль/л Бронхоскопия от 12 .04.12 Вход в трахею свободный, видимые бронхи проходимы. Слизистая бронхов бледно-розовая, атрофичная. Секрет слизистой вязкий в умеренном количестве. Диффузный атрофический эндобронхит. Смывы с бронхов на цитограмму и АК:Лейкоциты сплошь: с – 92%, л – 8МА – 30-40 в поле зренияАтипичные клетки не обнаружены.

Клинический диагноз Бронхиальная астма, смешанная форма, персистирующее течение, фаза обострения средней степени тяжести, неконтролируемое течение. ДН-II

Обоснование клинического диагноза Клинический диагноз выставляется на основании предварительного диагноза и данных инструментально-лабораторных методов исследования.- Бронхиальная астма на основании:Жалоб больного: на одышку смешанного характера, с затрудненным вдохом и выдохом, усиливающуюся при незначительной физической нагрузке (при подъеме на 2 этаж). Приступы удушья до 3 раз днем и ночью до 2 раз в неделю, сопровождающиеся свистящим дыханием и купируемые b-2 агонистами короткого действия. Кашель, со слизисто-гнойной, трудно отделяемой мокротой до 15 мл. На слабость, быструю утомляемость, головную боль.На основании данных объективного исследования: состояние больного - средней степени тяжести. При аускультации легких: над всеми полями выслушивается жесткое дыхание, на фоне которого выслушиваются рассеянные сухие хрипы. На основании дополнительных методов исследования: ОАК – лейкоцитоз, повышение СОЭ, эозинофилия; ОА мокроты – наличие эозинофилов; исследование функции внешнего дыхания (уменьшение ОФВ1 до 69%, ЖЕЛ – до 67%); при бронхоскопии с цитологией– диффузный эндобронхит, нейтрофильный лейкоцитоз .- Смешанная форма – на основании того, что в клинике данной больной имеет место комбинированное действие аллергенов (нашатырный спирт, аналгин, иод, пенициллин, домашняя и книжная пыль) и частые рецидивы после простудных заболеваний.

Обоснование клинического диагноза - Фаза обострения на основании anamnesis morbi: на фоне относительного благополучия произошло ухудшение состояния больного: ночные приступы стали появляться до 1 раза в неделю, стали нарушать сон и активность; появилась одышка с затрудненным вдохом и выдохом, приступообразный кашель с мокротой слизисто-гнойного характера, участилось дыхание; повысилась температура до 400С, усилилось недомогание, слабость и быстрая утомляемость. На основании дополнительных методов исследования: ОАК повышение СОЭ, эозинофилов; ОА мокроты – наличие лейкоциты до 10, эозинофилов до 5 в скоплении.- Средней степени тяжести - обострения заболевания нарушают физическую активность и сон; ночные симптомы астмы возникают 1 раза в неделю. исследование функции внешнего дыхания (уменьшение ОФВ1( 69%), ЖЕЛ – до 67%.- Неконтролируемое течение – на основании наличия приступов удушья до 3 раз днем и ночью до 2 раз в неделю, сопровождающиеся свистящим дыханием и купируемые b-2 агонистами короткого действия, потребность в ситуационных препаратах более 2 раз в неделю, ОФВ1 менее 80%.- Дыхательную недостаточность II степени ставлю на основании жалоб больного: на одышку с затрудненным вдохом и выдохом возникающую при кашле и небольшой физической нагрузке и по данным объективного осмотра: ЧДД -24 раза в минуту.

Лечение Режим IIСтол 15Преднизолон 90 мг в/в+NaCl 0,9%-200,0 мл N 5Преднизолон 20 мг в сутки в течении 5 дней и 10 мг в сутки – 10 днейБеродуал-небулайзерные ингаляции 2 раза в деньАтровент 20 мкг по 2 ингаляции 2 раза в деньТеофил 300 мг по 1 капсуле на ночьЦипрокс 100,0 мл (200 мг) 2 раза в день в/в капельно – 7 днейКислород с ПДКВ-10 мин 4 раза в деньЛФК, дыхательная гимнастика

Спасибо за просмотр