Презентация на тему: ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ЛЕГОЧНОГО СЕРДЦА


клинический синдром острой правожелудочковой недостаточности, вызванный внезапной лёгочной гипертензией при обструкции лёгочных сосудов. клинический синдром острой правожелудочковой недостаточности, вызванный внезапной лёгочной гипертензией при обструкции лёгочных сосудов. Развивается в течение минут, часов или дней. Всегда является декомпенсированным.

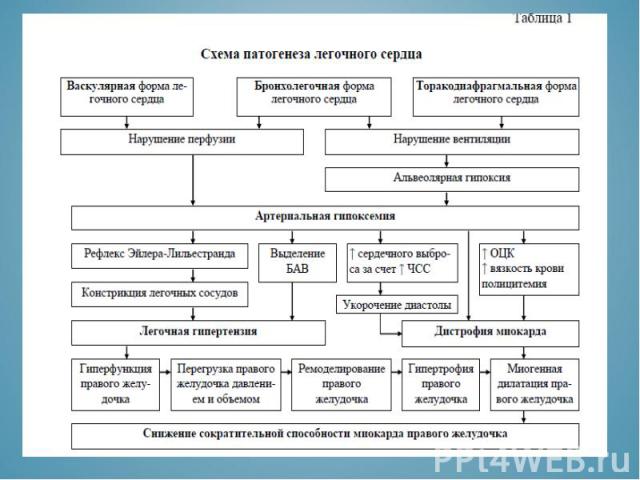
Васкулярный Васкулярный эмболия легочной артерии - тромбоэмболия, газовая или жировая эмболия тромбоз легочных вен раковый лимфангоит легких артерииты легочной артерии Бронхолегочный клапанный пневмоторакс, пневмомедиастинум астматический статус субтотальная и тотальная пневмония инфаркт легкого резекция легкого массивный ателектаз легкого Торакодиафрагмальный множественные переломы ребер, перелом грудины (флотирующая грудная клетка), быстрое накопление жидкости в полости плевры, гиповентиляция центрального и периферического генеза (ботулизм, полиомиелит, ми-астения).

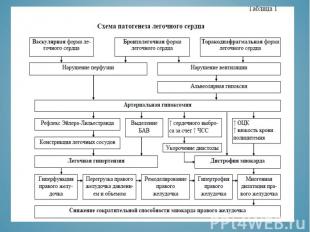
Клиническая картина острого легочного сердца характеризуется внезапным ухудшением состояния больного в течение нескольких минут или часов на фоне стабильного течения основного заболевания. Клиническая картина острого легочного сердца характеризуется внезапным ухудшением состояния больного в течение нескольких минут или часов на фоне стабильного течения основного заболевания. Жалобы: 1) выраженная одышка, чувство удушья, страх смерти (усиливается при переходе пациента в положение сидя или стоя -- за счет уменьшения притока крови к правым отделам сердца) 2) боли в области сердца (возникают при эмболии крупных ветвей легочной артерии в результате острого расширения правых отделов сердца, приводящего к сдавлению коронарных артерий и возникновения вследствие этого относительной коронарной недостаточности) 3) боль в грудной клетке (в боку), связанная с дыханием характерна для поражения мелких ветвей легочной артерии и обусловлена включением в воспалительный процесс висцеральных листков плевры 4) кровохарканье 5) сердцебиение 6) перебои в работе сердца 7) при прогрессирующей недостаточности правого желудочка сильные боли в правом подреберье (свидетельствуют об остром увеличении печени и растяжении глиссоновой капсулы)

Анализ газового состава крови: Анализ газового состава крови: • Гипоксия (снижение Рa О2) • Гипервентиляция (падение парциального напряжения кислорода в артериальной крови <80 мм.рт.ст.,что наблюдается уже при окклюзии 13% лёгочного сосудистого русла) • Гипокапния и Умеренный острый респираторный алкалоз (низкое рaСО2 и повышенные значения pH). Уровень Д-димера: (не является специфичным!!!) - Патологию отражает уровень Д-димера выше 500 нг/мл (метод ИФА) или 200 нг/мл (метод агглютинации цельной крови).

Изменения неспецифичны, исп-ся для исключения инфаркта миокарда. Изменения неспецифичны, исп-ся для исключения инфаркта миокарда. Признак Q III -S I (QR III -RS I ) Подъём сегмента ST в отведениях III, aVF, V 1,2 и дискордантное снижение сегмента ST в отвед. I,aVL,V 5,6 Появление отрицательных зубцов Т в отведениях III,aVF, V 1,2 Полная или неполная блокада правой ножки пучка Гиса Появление признаков перегрузки правого предсердия (P-pulmonale) в отведениях II, III, aVF Быстрая положительная динамика указанных изменения при улучшении состояния больного.
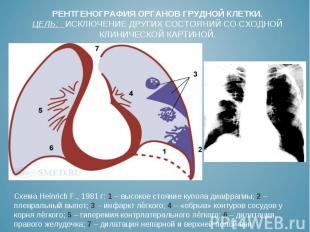
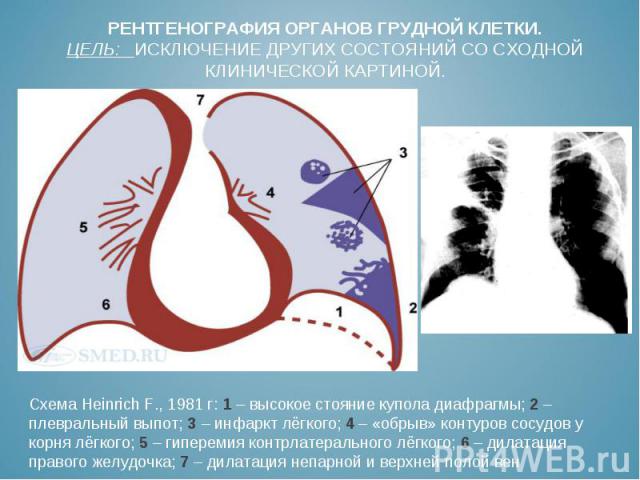
Схема Heinrich F., 1981 г: 1 – высокое стояние купола диафрагмы; 2 – плевральный выпот; 3 – инфаркт лёгкого; 4 – «обрыв» контуров сосудов у корня лёгкого; 5 – гиперемия контрлатерального лёгкого; 6 – дилатация правого желудочка; 7 – дилатация непарной и верхней полой вен

Прямые признаки ТЭЛА: Прямые признаки ТЭЛА: Полный дефект наполнения (просвет артерии дистальнее эмбола не конрастируется; возможно расширение артерии по сравнению с соседними проходимыми сосудами) Частичный дефект наполнения: в просвете сосуда определяется очаг пониженной плотности, окружённый контрастом. На поперечном срезе сосуда такая картина обозначается как симптом «polo mint» - по названию кольцевидной конфеты , на продольном срезе – «симптом железнодорожного пути» (“railway track” sign) Пристеночный дефект наполнения, который образует с сосудистой стенкой острый угол. Непрямые признаки ТЭЛА: Признаки инфаркта лёгкого или кровоизлияния в альвеолы Обеднение кровотока в поражённом сегменте. Ателектазы. Умеренный плевральный выпот.
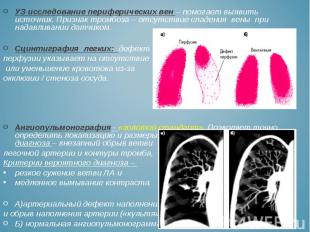
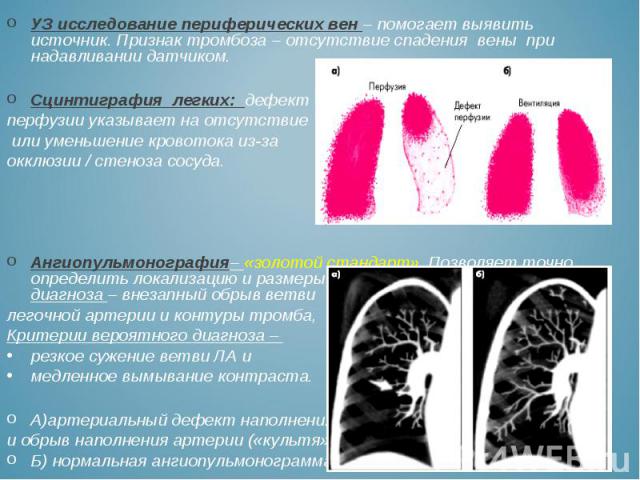
УЗ исследование периферических вен – помогает выявить источник. Признак тромбоза – отсутствие спадения вены при надавливании датчиком. УЗ исследование периферических вен – помогает выявить источник. Признак тромбоза – отсутствие спадения вены при надавливании датчиком. Сцинтиграфия легких: дефект перфузии указывает на отсутствие или уменьшение кровотока из-за окклюзии / стеноза сосуда. Ангиопульмонография– «золотой стандарт». Позволяет точно определить локализацию и размеры тромба. Критерии достоверного диагноза – внезапный обрыв ветви легочной артерии и контуры тромба, Критерии вероятного диагноза – резкое сужение ветви ЛА и медленное вымывание контраста. А)артериальный дефект наполнения и обрыв наполнения артерии («культя») Б) нормальная ангиопульмонограмма

Острейшее (молниеносное) течение Острейшее (молниеносное) течение Острое течение Подострое течение Рецидивирующее течение
ТЭЛА ТЭЛА Клапанный пневмоторакс Тяжелый затяжной приступ бронхиальной астмы Тяжелая распространенная острая пневмония

Дифференциальная диагностика по симптомам: Дифференциальная диагностика по симптомам: Одышка Варианты одышки: 1)инспираторная с затруднением вдоха 2)экспираторная с затруднением выдоха 3)смешанная 4) тахипноэ, когда невозможно четко определить затруднен вдох или выдох 5)стридорозное дыхание 6)наруш.ритма и глубины(Биота,Куссмауля и т.д.)

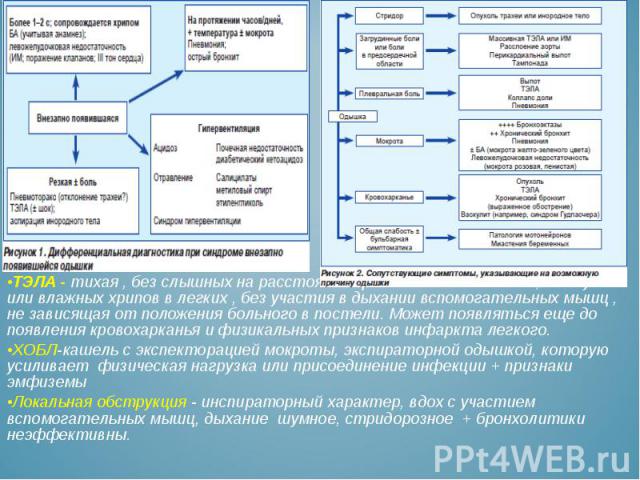
Ба Ба ТЭЛА - тихая , без слышных на расстоянии хрипов или клокотания , без сухих или влажных хрипов в легких , без участия в дыхании вспомогательных мышц , не зависящая от положения больного в постели. Может появляться еще до появления кровохарканья и физикальных признаков инфаркта легкого. ХОБЛ-кашель с экспекторацией мокроты, экспираторной одышкой, которую усиливает физическая нагрузка или присоединение инфекции + признаки эмфиземы Локальная обструкция - инспираторный характер, вдох с участием вспомогательных мышц, дыхание шумное, стридорозное + бронхолитики неэффективны.

2) Плевральные боли («боли в боку») 2) Плевральные боли («боли в боку») ТЭЛА- связанная с дыханием, характерна для поражения мелких ветвей легочной артерии и обусловлена включением в воспали-тельный процесс висцеральных листков плевры. Плеврит - колющие, режущие или жгучие боли в области сердца или за грудиной, усиливающиеся при кашле, глубоком дыхании, глотании, а также при переходе в положение лежа. Боль ослабевает, если наклониться вперед и не двигаться. + сухой кашель; возможны повышение температуры тела, головная боль, слабость (если это острый плеврит), одышка (учащенное и поверхностное дыхание) и другие признаки дыхательной недостаточности. Перикардит - загрудинная боль, чаще бывает плеврального характера, усиливается в положении лежа, при глубоком вдохе и глотании. При аускультации может быть слышен трехкомпонентный шум трения перикарда. Пневмоторакс – резкая боль в груди, в боку + тахипноэ, чуство «нехватки воздуха», одышка, бледность/синюшность лица. Аускультативно-на пораженной стороне дыхание ослаблено/отсутствует, перкуторно-коробочный оттенок.

3) Боли в области сердца 3) Боли в области сердца ТЭЛА - боль обычно бывает плевральной и сопровождается одышкой и тахипноэ + синдром SI—QIII—TIII, блокада правой ножки пучка Гиса. Стенокардия - короткие приступы за грудиной или парастернальные давящие, сжимающие, жгучие боли связанные с физической нагрузкой, эмоциями, требующие от больного прекращения ходьбы, купирующиеся нитроглицерином, с иррадиацией в левую руку, лопатку, в челюсть. Боли при остеохондрозе позвоночника - связь боли с движениями позвоночника, усиление болей при кашле, чиханье, натуживании, наличие чувствительных расстройств в соответствующих зонах, местная болезненность при перкуссии остистых отростков и пальпации паравертебралъных точек, изменения на спондилограмме. Перикардит - загрудинная боль, чаще бывает плеврального характера, усиливается в положении лежа, при глубоком вдохе и глотании. При аускультации может быть слышен трехкомпонентный шум трения перикарда. Расслаивающаяся аневризма аорты - внезапная, сильная, разрывающая боль в груди, иррадиирующая в спину и межлопаточную область. При физикальном исследовании можно обнаружить разное АД на руках, ослабление и исчезновение пульса и очаговые неврологические симптомы. Пневмоторакс – внезапное появлении боли и одышки, особенно у больных БА и эмфиземой. Рефлюкс-эзофагит-жгучая боль за грудиной,в эпигастрии,иррадиирующая в нижнюю челюсть. ЖКБ- боль может иррадиировать в нижний отдел грудной клетки и плечо. Дискомфорт в груди после еды+тошнота, рвота. Психогенная боль - обычно не иррадиирует. Боль продолжительная, колющая или сжимающая, похожа на стенокардию, но длится гораздо дольше - до нескольких часов и даже суток. Возникает при переутомлении, волнении. Сопутствующие симптомы - одышка, слабость, сердцебиение.

4) Кашель 4) Кашель ТЭЛА - появляется в первые сутки заболевания, сначала он сухой , впоследствии — со скудной слизистой мокротой , которая лишь у 10-30 % больных окрашивается кровью . Бронхит – влажный кашель с отхождением мокроты. БА - спастический, малопродуктивный кашель. Ларингит, трахеит – сухой лающий характер и металлический обертон, першение в горле. Пневмония – влажный «глубокий» кашель. Инородное тело – коклюшеподобный кашель — навязчивый, но не сопровождающийся репризами. Такой кашель может длиться непродолжительное время, при продвижении инородного тела в более мелкие бронхи кашель может прекратиться. Психогенный кашель - сухой с металлическим оттенком кашель, который наблюдается только в дневное время и исчезает во сне, его отличительная особенность — регулярность и высокая частота (до 4–8 раз в минуту), прекращение во время еды и разговора.

5) Кровохарканье 5) Кровохарканье ТЭЛА (при инфаркте легкого)– кровяные полоски в мокроте + острая боль в груди Стеноз митрального клапана – кровяная мокрота + диастолический шум Бронхоэктатическая болезнь – рецидивирующее кровохарканье , хроническое выделение гнойной мокроты Бронхогенный рак – постоянное кровохарканье без других симптомов + локализованные хрипы Фиброзно – кавернозный туберкулез легкого – повторные небольшие кровохарканья + длительный субфебрилитет + инфильтрация ткани / распад ткани на R Долевая плевропневмония - ржавая мокрота , лихорадка. Паразитарные заб-я легких – аллергическая реакция, очаговое поражение, деструкция легочной ткани. Эхинококк – небольшая примесь крови в мокроте / частые плевки/ легочное кровотечение. Инфаркт легкого при ЛЖ СН - приступ удушья, кровохарканье , боль в боку, лихорадка. + притупление перкуторного звука и шум трения плевры. Прорыв аневризмы аорты в бронх – легочное кровотечение, часто смертельное. Болевой синдром, на высоте которого появляется кровохарканье.