Презентация на тему: Гипотиреоз в практике семейного врача

Гипотиреоз в практике семейного врача Одесса -2009

«…Увидеть можно то, на что смотришь, а оценить увиденное можно только в том случае, если умеешь анализировать…» Авиценна.

Синдром гипотиреоза Синдром гипотиреоза - клинический синдром, вызванный длительным, стойким недостатком гормонов щитовидной железы в организме или снижением их биологического эффекта на тканевом уровне. Распространенность манифестного первичного гипотиреоза в популяции составляет 0,2-1%, субклинического первичного гипотиреоза - 7-10% среди женщин и 2-3% среди мужчин. Гипотиреоз делят: по уровню поражения по степени тяжести Наиболее часто встречается первичный гипотиреоз, причинами которого являются: врожденные формы приобретенные формы Причинами вторичного гипотиреоза являются: врожденный и приобретенный пангипопитуитаризм (синдром Шиена - Симмондса, крупные опухоли гипофиза, аденомэктомия, облучение гипофиза, лимфоцитарный гипофизит) изолированный дефицит ТТГ в рамках синдромов врожденного пангипопитуитаризма Третичный гипотиреоз: нарушение синтеза и секреции тиролиберина Периферический гипотиреоз: синдромы тиреоидной резистентности гипотиреоз при нефротическои синдроме

Степени тяжести нарушений функции щитовидной железы Полисерозиты, сердечная недостаточность, дистрофические изменения паренхиматозных органов, психоз, кретинизм, вторичная аденома гипофиза и др. Мерцательная аритмия, сердечная недостаточность, тирогенная относительная надпочечниковая недостаточность, дистрофические изменения паренхиматозных органов, психоз, резкий дефицит массы тела и др. (тяжелого течения) Имеются тяжелые осложнения Осложненный Повышенный более 10 мМЕ/л уровень ТТГ и/или сниженный уровень Т4 Сниженный уровень ТТГ при высоком Т4 и/или Т3 (средней тяжести) Имеется развернутая клиническая картина заболевания и характерные гормональные сдвиги Манифестный Определяется повышенный не более 10 мМЕ/л уровень ТТГ при нормальном уровне Т4 Определяется сниженный (подавленный) уровень ТТГ при нормальных уровня Т4 и Т3 (легкого течения) Устанавливается преимущественно на основании данных гормонального исследования при стертой клинической картине Субклинический Гипотиреозоз Тиреотоксикоз Степень тяжести

Клинические критерии Ранние симптомы гипотиреоза малоспецифичны, поэтому начальные стадии болезни, как правило, не распознаются и больные безуспешно лечатся у различных специалистов. У пациентов появляются жалобы на чувство зябкости, немотивированное нарастание массы тела на фоне сниженного аппетита, заторможенность, депрессии, сонливость днем, сухость кожи, желтушность кожи, вызванную гиперкаротинемией, отечность, гипотермию, склонность к брадикардии, запорам, прогрессирующее снижение памяти, выпадение волос на голове, бровях. У женщин отмечается нарушение менструальной функции- от менометроррагии до аменореи; в связи с гиперпродукцией тиротропин-рилизинг-гормона гипоталамусом на фоне гипотироксинемии возможно развитие гиперпролактинемического гипогонадизма при первичном гипотиреозе, что проявляется аменореей, галактореей и вторичным поликистозом яичников.

\"Маски\" первичного гипотиреоза 1. Терапевтические - полиартрит - полисерозит - миокардит - ИБС - НЦД - гипертоническая болезнь - артериальная гипотония - пиелонефрит - гепатит - гипокинезия желчевыводящих путей и кишечника 2. Гематологические анемии - железодефицитная гипохромная - нормохромная - пернициозная - фолиеводефицитная 3. Хирургические - желчнокаменная болезнь 4. Гинекологические - бесплодие - поликистоз яичников - миомы матки - менометроррагии - опсоменория - аменорея - галакторея-аменорея - гирсутизм 5. Эндокринологические - акромегалия - ожирение - пролактинома - преждевременный псевдопубертат - задержка полового развития 6. Неврологические - миопатия 7. Дерматологические - аллопеция 8. Психиатрические - депрессии - микседематозный делирий - гиперсомния - агрипния - НЦД

При вторичном гипотиреозе, как правило, имеются симптомы недостаточности других тропных гормонов гипофиза. Особенности течения вторичного гипотиреоза по сравнению с первичным: 1. Обменно-гипотермический синдром может протекать без ожирения или даже с проявлением истощения, нет гиперхолестеринемии. 2. Дермопатия выражена нерезко, нет грубой отечности, кожа тоньше, бледнее и морщинистее, отсутствует пигментация ареол. 3. Не бывает недостаточности кровообращения, гипотиреоидного полисерозита, гепатомегалии, В12-дефицитной анемии.

Гипотиреоз и желудочно-кишечный тракт ЖКТ играет ключевую роль в физиологии тиреоидных гормонов, так как Т3 и Т4 коньюгируются и экскретируются в желудке и частично деконьюгируются в кишечнике с повторным частичным их всасыванием. Те больные, которые получают экзогенный 1.-Т4 (тироксин) по поводу гипотиреоза, не будут компенсированы, если прием препарата будет совпадать по времени с приемом лекарств, снижающих его абсорбцию в желудке. К таким медикаментам относятся практически все металлосодержащие препараты, применяемые у больных с язвенной болезнью желудка и 1 2-перстной кишки. Подобные взаимовлияния могут быть устранены при большом (не менее 3-х часов) временном промежутке между приемом препаратов этих групп и L-Т4. У больных гипотиреозом нередко встречается дискинезия желчных путей по гипотоническому типу, которая исчезает после компенсации гипотиреоза. При наличии у больного хронического гепатита или цирроза печени, гипоальбуминемия, которая имеет место при заболеваниях печени, будет провоцировать увеличение уровня ТТГ, тогда как повышенный уровень билирубина - оказывать влияние на снижение выработки Т4 и повышение Т3. Это следует учитывать для адекватной оценки функции щитовидной железы у пациента.

Гипотиреоз и кожа Изменения кожи и ее придатков при гипотиреозе следует дифференцировть от таких заболеваний как микседематозный лихен, фолликулярный муциноз, амилоидный лихен, вторичные муцинозы, лимфостаз. Данные заболевания имеют массу схожих с гипотиреозом симптомов, однако в их основе лежат различные патогенетические механизмы. Дерматологические симптомы при гипотиреозе Дистрофия волосяных фолликулов без фолликулярного кератоза Ломкость волос Снижение секреторной активности потовых желез Сухость кожи Нарушение обмена серы в процессе формирования кератина ногтевых пластинок Дистрофические изменения ногтей Накопление каротина Серовато-желтоватый оттенок кожи Нарушение обмена гликозаминогликанов приводит к диффузному скоплению в коже и подкожной клетчатке гликозаминогликанов, хондроитиновой и гиалуроновой кислот. Отеки не сопровождаются трофическими изменениями кожи и образованием «ямки» при надавливании. Слизистый отек кожи Причина симптома Симптом

Гипотиреоз и костно-мышечная система При гипотиреозе нередко наблюдается удлинение цикла костного ремоделирования, причем каждому новому циклу сопутствует повышение минерализации костной ткани. Кроме того, из-за пропитывания тканей мукополисахаридами развивается ряд ревматических синдромов, в частности, артропатий и миопатий. Артропатия проявляется небольшой болью в суставах, припуханием мягких тканей, иногда появлением невоспалительного выпота в полости суставов. Обычно поражаются коленные, голеностопные и мелкие суставы кистей. Миопатия выражается в мышечной слабости, без четкой атрофии, напротив, при декомпенсированном гипотиреозе иногда наблюдается гипертрофия мышц, обусловленная отложением в них мукопротеинов (синдром Гоффмана). Лабораторные признаки воспаления обычно не выражены. У больных с гипотиреозом может иногда наблюдаться повышение «мышечных» ферментов и асимптомная гиперурикемия, проходящая на фоне компенсации гипотиреоза. В том случае, если причиной первичного гипотиреоза является хронический аутоиммунный тиреоидит, следует помнить о том, что данное заболевание достаточно часто сочетается с такими ревматологическими заболеваниями, как ревматоидный артрит, системная красная волчанка, синдром Шегрена и др. В свою очередь, наличие этих заболеваний у пациента должно служить поводом для исследования у него функции щитовидной железы. Физическая работоспособность больных с гипотиреозом снижена, однако причины ее снижения различны. Одной из возможных причин сниженной толерантности к физической нагрузке при недостаточной функции щитовидной железы могут служить атрофические изменения скелетных мышц. Дефицит тиреоидных гормонов приводит к нарушению экспрессии генома тяжелых цепей миозина, перераспределению его изоформ, подавлению белкового синтеза и, следовательно, мышечного роста. Кроме того, при дефиците гормонов щитовидной железы нарушается мобилизация свободных жирных кислот из жировой ткани, приводя к недостаточному поступлению липидов в скелетные мышцы, что также может играть определенную роль в снижении работоспособности.

Гипотиреоз и психоневрологический статус Состояние гипотиреоза/ как явного, так и субклинического, оказывает влияние на психоневрологический статус пациентов. Нередко гипотиреоз имеет манифестацию в виде тех или иных психических нарушений. Нераспознанный гипотиреоз составляет 0,3-3% среди всех психических больных. Очень часто выявляют так называемую «обратимую» деменцию у людей среднего и пожилого возраста с гипотиреозом. Гипотиреоз может проявляться только расстройством некоторых когнитивных функций, связанных с памятью, а также поведенческих нарушений. У лиц, страдающих депрессией и субклиническим гипотиреозом, течение болезни нередко характеризуется наличием панических атак, чего не бывает у эутиреоидных больных. Отмечается более низкий эффект от антидепрессивной терапии у пациентов с субклиническим гипотиреозом по сравнению с больными, имеющими нормальную функцию щитовидной железы. Острые психозы при гипотиреозе - явление редкое. Поскольку наличие депрессии выявляется при гипотиреозе в 8-17% случаев, целесообразно проводить определение тиреоидных гормонов и ТТГ всем больным с депрессией, возникшей впервые, даже при отсутствии клинических признаков заболеваний щитовидной железы. При шизофрении, сочетающейся с гипотиреозом, с целью повышения эффективности специфического лечения рекомендуется одномоментно с ним корректировать функцию щитовидной железы у больных при помощи L-Т4. Причем дозу L-Т4 следует доводить до поддерживающей в достаточно быстрые сроки: это будет потенцировать эффект антидепрессантов.

Гипотиреоз и система органов дыхания Синдром апноэ во сне сочетается с гипотиреозом в 10-80% случаев. Этот синдром чаще имеет место у мужчин, чем у женщин, хотя собственно гипотиреоз чаще встречается у женщин. В синдром апноэ во сне входят следующие симптомы: Повышенная сонливость днем Ожирение Внезапное засыпание Эпизоды апноэ Гиперкапния и гипоксия Храп У больных с гипотиреозом за развитие этого синдрома ответственны два механизма. 1. Обструкция воздухоносных путей из-за избытка мукополисахаридов и пропотевания белка в мышцы языка и глотки. 2. Снижение вентиляции легких за счет снижения активности дыхательного центра. Таким образом, все больные, страдающие синдромом апноэ во сне, должны проверяться на наличие у них гипотиреоза. Синдром гипотиреоза, кроме того, существенно осложняет течение и компенсацию бронхиальной астмы, а быстрое восстановление эутиреоидного статуса у больных с астмой может вызывать значительные трудности в её дальнейшем лечении. В основе этого лежит несколько причин. Во-первых, тироксин может снижать метаболизм простагландинов у больных астмой, потенцируя их влияние на бронхи, во-вторых, как ткани, находящиеся под влиянием катехоламинов, так и метаболизм гидрокортизона в неактивные метаболиты потенцируется повышением Т4. Именно поэтому так важно, чтобы при лечении гипотиреоза у больных с бронхиальной астмой компенсация достигалась более замедленно, чем у других пациентов.

Гипотиреоз и почки Больные с хронической почечной недостаточностью нередко имеют симптомокомплекс, характерный для гипотиреоза. Причем, исследуя функцию щитовидной железы у таких больных, можно выявить определенные изменения в тиреоидных гормонах. Накопление в организме лекарственных препаратов и их метаболитов, которые влияют на выработку тиреоидных гормонов; снижение выведения йода; изменение связывание гормонов щитовидной железы с белками плазмы за счет диспротеинемии: все это лежит в основе так называемого «уремического гипотиреоза» при ХПН. Принимая во внимание вероятность развития такого симптомокомплекса при ХПН, следует дифференцировать его от истинного первичного гипотиреоза. Ниже, в таблице 17, представлены признаки, характерные для больных с уремией и для пациентов с первичным гипотиреозом. Сходства и различия гормональных параметров при уремии и первичном гипотиреозе Гиперергическая Снижена, замедлена Реакция ТТГ на ТРГ Норма Норма Тироксинсвязывающий глобулин Повышен Норма ТТГ Снижен Норма Общий Реверсивный Т3 Снижен Норма, (у 50% больных - снижен) Свободный Т3 Снижен Норма, (у 50% больных - снижен) Общий Т3 Снижен Норма Свободный Т4 Снижен Норма, (у 30% больных - снижен) Общий Т4 Первичный гипотиреоз Уремия Показатель

Гипотиреоз и беременность При нелеченном гипотиреозе наступление беременности маловероятно. В то же время, если беременность наступила и до 6-8-й недели к плоду поступает хотя бы в достаточном количестве трийодтиронин, то в дальнейшем щитовидная железа плода уже начинает функционировать самостоятельно. Разумеется, если имеется дефицит йода и не проводится коррекция, то велика вероятность развития в последующем грубых нарушений в интеллектуальной сфере будущего ребенка. В США субклинический гипотиреоз (ТТГ в пределах 4,01< ТТГ < 10,0 mU/l) регистрируется у 2% беременных. Это состояние встречается и в регионах с йоддефицитом, и в регионах с достаточным поступлением йода, где это, вероятно, связано с аутоиммунным процессом. Серьезными осложнениями декомпенсированного первичного гипотиреоза являются артериальная гипертензия у матери, пороки развития плода, преждевременные роды, невынашивание. За последние 15 лет введен массовый скрининг новорожденных на неонатальный гипотиреоз, который включает в себя определение ТТГ плазмы (из пятки) не ранее 4-5-го дня жизни (у недоношенных на 7-14-е сутки): нормой принято считать уровень ТТГ ниже 20 мкЕд/мл. Лечение гипотиреоза проводят левотироксином, дозу которого рассчитывают, исходя из повышенной потребности в препарате во время беременности до 1,9-2,3 мкг/кг под обязательным контролем ТТГ 1 раз в месяц. При субклинических формах гипотиреоза во время беременности левотироксин также назначается. Кроме того, в йод-дефицитных регионах беременным рекомендуют назначение йода в виде калия йодида 200 мкг или в составе особых поливитаминных препаратов даже при наличии с аутоиммунным тиреоидитом, что не приводит к усугублению АИТ во время беременности, но компенсирует дефицит йода, у плода. Крайне опасно у беременных использовать в той или иной форме какие-либо препараты йода, превышающие 500 мкг/сут, поскольку такие дозы по эффекту Вольффа-Чайкова вызывают блокаду щитовидной железы у плода.

Синдром Ван Вика-Росса-Хеннеса Данный синдром развивается у больных первичным гипотиреозом тогда, когда снижение уровня периферических гормонов – Т3 и Т4 влияет на гормоны, входящие в так называемую «лактогенную» систему (ТТГ, ТРГ, пролактин). Снижение уровня тиреоидных гормонов на периферии через стимуляцию ТРГ увеличивает выброс не только ТТГ, но и пролактина, что реализуется в клинической картине, как гипотиреоза, так и гиперпролактинемии. Клинический синдром гиперпролактинемического гипогонадизма при первичном гипотиреозе проявляется олигоопсоменореей или аменореей, галактореей, вторичным поликистозом яичников. Женщины с такими симптомами как нарушения менструального цикла, невынашивание беременности или бесплодие, иногда лакторея, объяснить причину которых трудно, - должны быть обследованы на предмет наличия у них первичного гипотиреоза.

Синдром Шмидта Основными клиническими проявлениями синдрома являются признаки надпочечниковой недостаточности и гипотиреоза. На самых ранних стадиях заболевания симптомы могут быть стертыми или вообще отсутствовать. У некоторых больных синдром Шмидта сочетается с сахарным диабетом 1-го типа, аутоиммунной тромбоцитопенической пурпурой, несахарным диабетом и другими заболеваниями аутоиммунного генеза. Лечение синдрома Шмидта сводится к терапии составляющих его заболеваний. Следует отметить, что терапия надпочечниковой недостаточности кортикостероидами может сопровождаться улучшением функциональных нарушений щитовидной железы, вызванных аутоиммунным тиреоидитом. Эта особенность течения данного синдрома позволяет дифференцировать его от болезни Аддисона со вторичным снижением функции щитовидной железы. Основное правило в лечении синдрома Шмидта состоит в том, что начинать терапию всегда следует с препаратов, компенсирующих недостаточность коры надпочечников, и, только добившись компенсации гипокортицизма, присоединять препараты гормонов щитовидной железы для лечения гипотиреоза. Если же начать лечение тиреоидными препаратами на фоне декомпенсированной недостаточности коры надпочечников, можно спровоцировать развитие у больного аддисонического криза. Это связано с тем, что гормоны щитовидной железы ускоряют период полураспада глюкокортикоидов, а в условиях их исходного дефицита это влияние тиреоидных гормонов может привести к тяжелым последствиям.

Врожденный гипотиреоз - это самое частое и самое тяжелое эндокринное нарушение у новорожденных. Это заболевание из-за незначительных клинических проявлений в первые месяцы жизни нередко просматривается, а вызванные им нарушения, прежде всего касающиеся умственного развития, являются чаще всего необратимыми, если не начато своевременное лечение. Врожденный гипотиреоз, к сожалению, является одной из основных причин кретинизма и приводит к необратимым изменениями в нервной системе ребенка. У всех новорожденных в рамках скрининга на врожденный гипотиреоз берется кровь (из пятки) на 4-5 день жизни, в которой определяют уровень ТТГ. При сомнительном результате исследование повторяют. В том случае, если наличие врожденного гипотиреоза у ребенка установлено, заместительное (пожизненное) лечение гормонами щитовидной железы следует начинать как можно раньше. Оттого, насколько рано начато лечение, зависит очень многое и, в первую очередь умственное развитие ребенка. Поскольку, по ряду причин, щитовидная железа ребенка, имеющего врожденный гипотиреоз, не вырабатывает вообще или вырабатывает в недостаточном количестве тиреоидные гормоны, то лечение может быть только заместительным, то есть - гормонами щитовидной железы.

Проявления гипотиреоза у новорожденных большая масса тела при рождении (больше 4 кг) безразличие к приему пищи и жидкости слабовыраженный или отсутствующий сосательный рефлекс большой язык бледное отечное лицо быстрая утомляемость вялость движений пупочная грыжа (иногда) сухая, бледная, холодная на ощупь кожа утолщенные края век замедленные рефлексы большая потребность в сне затянувшаяся желтуха позднее отпадание пупочного канатика.

Лабораторная диагностика первичного гипотиреоза включает в себя: Гормональное исследование крови- определение уровня ТТГ. Повышение уровня ТТГ - весьма чувствительный маркер первичного гипотиреоза, в связи с чем уровень ТТГ является важнейшим диагностическим критерием гипотиреоза: при субклинической форме- повышение ТТГ (в пределах 4,01< ТТГ < 10 mU/L) при нормальном уровне Т4 и отсутствии клинической симптоматики; при манифестной форме- повышение ТТГ, снижение Т4; следует иметь в виду, что повышение уровня ТТГ может встречаться при некомпенсированной надпочечниковой недостаточности, приеме метоклопрамида, сульпирида, являющихся антагонистами дофамина; снижение ТТГ- при приеме допамина.
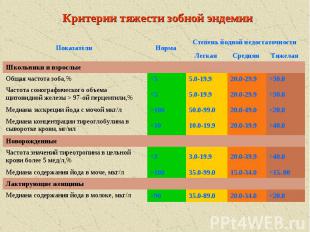
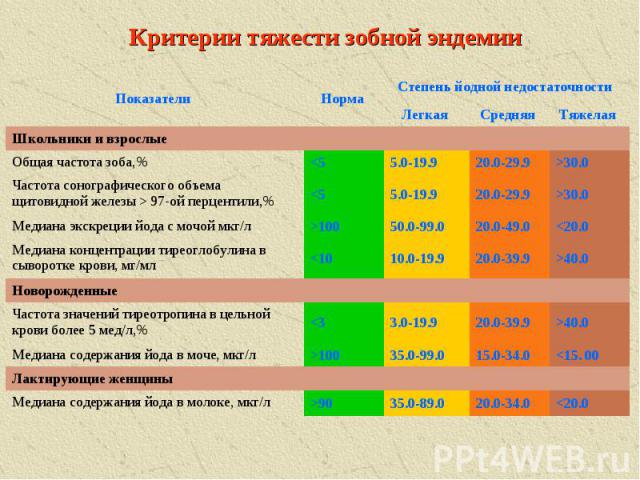
Критерии тяжести зобной эндемии 90 Медиана содержания йода в молоке, мкг/л Лактирующие женщины 100 Медиана содержания йода в моче, мкг/л >40.0 20.0-39.9 3.0-19.9 40.0 20.0-39.9 10.0-19.9 30.0 20.0-29.9 5.0-19.9 97-ой перцентили,% >30.0 20.0-29.9 5.0-19.9

Суточная потребность человека в йоде (по данным Международного комитета по контролю за йододефицитными нарушениями) представлена в таблице: старше 65 лет 51-65 лет 36-50 лет 19-35 лет 15-18 лет 13-14 лет 10-12 лет 7-9 лет 4-6 лет 1-3 года до 1 года Возраст + 60 мкг/сутки к принятой возрастной норме Лактация + 30 мкг/сутки к принятой возрастной норме Беременность 180 180 180 200 200 Подростки и взрослые 200 180-200 140-150 120-130 120 90-120 Дети Потребность в йоде (мкг/сутки) Группы населения При поступлении в организм йода в меньших количествах, чем необходимая суточная потребность, развивается компенсаторное увеличение щитовидной железы, т. е. зоб.
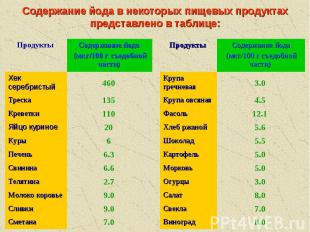
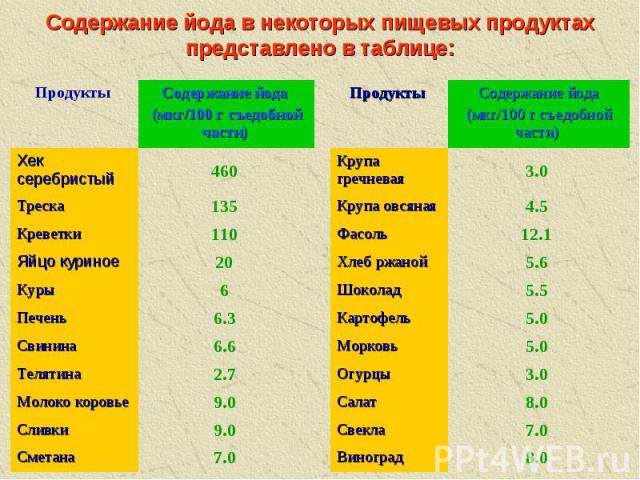
Содержание йода в некоторых пищевых продуктах представлено в таблице: 7.0 Сметана 9.0 Сливки 9.0 Молоко коровье 2.7 Телятина 6.6 Свинина 6.3 Печень 6 Куры 20 Яйцо куриное 110 Креветки 135 Треска 460 Хек серебристый Содержание йода (мкг/100 г съедобной части) Продукты 8.0 Виноград 7.0 Свекла 8.0 Салат 3.0 Огурцы 5.0 Морковь 5.0 Картофель 5.5 Шоколад 5.6 Хлеб ржаной 12.1 Фасоль 4.5 Крупа овсяная 3.0 Крупа гречневая Содержание йода (мкг/100 г съедобной части) Продукты

Проявлениями йододефицитных заболеваний могут быть Патология беременности и плода (аборты, мертворождения, врожденные аномалии плода, повышенная перинатальная смертность, неврологический и микседематозный кретинизм). Заболевания щитовидной железы: эндемический зоб; аутоиммунный тиреоидит; гипотиреоз, в том числе врожденный; злокачественные новообразования щитовидной железы; йодиндуцированный гипертиреоз (при активной профилактике и лечении эндемического зоба в условиях очень выраженного дефицита йода, щитовидная железа слишком энергично захва тывает йод и гиперпродуцирует тиреоидные гормоны).

3. Нарушение функции репродуктивной системы: синдром гиперпролактинемического гипогонадизма (параллельно с дефицитом йода увеличивается продукция тиреолиберина и пролактина, что приводит к гипогонадизму); различные нарушения менструального цикла; импотенция у мужчин; бесплодие у мужчин и женщин; ранний климакс. 4. Опухоли гипофиза (наиболее часто тиреотропиномы, пролактиномы). 5. Синдром пустого турецкого седла (почти полное отсутствие диафрагмы турецкого седла, расширение субарахноидального пространства в интраселлярную область, распластывание гипофиза в виде тонкого слоя ткани на дне турецкого седла). 6. Генерализованный остеопороз. 7. Синдром деменции. 8. Низкорослость. 9. Умственная отсталость. 10. Глухонемота.

Этапы естественного течения йододефицитного зоба

Классификация размеров зоба (ВОЗ, 1992) 0 Зоба нет. Пальпаторно размеры каждой доли не превышают размеров дистальной фаланги большого пальца исследуемого. I Размеры зоба больше дистальной фаланги большого пальца исследуемого, зоб пальпируется, но не виден. II Зоб пальпируется и виден на глаз. К числу недостатков этой классификации относится необходимость сравнения размеров долей с фалангой пальца, кроме того, если для понятий нормальный размер щитовидной железы введены четкие параметры (объем по данным УЗИ), то логично вводить такие же параметры и для зоба 1-2 степени. Практически они существуют: это объем до и более 50 мл.

Наиболее эффективной является массовая йодная профилактики. Массовая йодной профилактика заключается во внесении в наиболее распространенные продукты (соль, хлеб, вода) питания солей йода. Наиболее универсальным методом является йодирование соли. Почему соль? Ее употребляют практически все Это дешевый продукт, который доступен всем Соль употребляется в небольших количествах, поэтому в нее можно внести большее количество йода, чем в другие продукты Стоимость йодированной поваренной соли практически не отличается от не йодированной С 1998 года на Украине принят новый стандарт, согласно которому йодирование соли предполагает внесение на каждый килограмм соли 40 мг йодата калия (йодат более стоек, чем йодид). Йодированая соль - это не какая-то лечебная добавка, это обычный продукт питания, который показан всем. Более того, йодирование соли называют \"немой\" профилактикой, то есть мы с вами можем и не догадываться о том, что потребляем йодированную соль. Йодированную соль не изменяет качество блюд и пригодна для консервирования, поскольку содержание йода в ней ничтожно мало. Последний факт может даже ставить под сомнение эффективность йодирования соли. Действительно, попробуйте в мешке соли равномерно размешать спичечный коробок (или даже меньше) йодата калия, при этом до такой степени равномерно, чтобы йодат калия попал в каждую щепотку соли, которую мы бросаем в суп. По этой же причине, значительно большие сложности представляет йодирование хлеба и воды. В хлеб можно добавить значительно меньше йодата калия, поскольку хлеб потребляется в тысячи раз больших объемах, чем соль. Важное требование к йодированным продуктам – возможность проконтролировать содержание соли на выходе. В хлебе содержание йодата будет совсем ничтожным. То же самое относится и к воде. Другими словами и здесь хватает проблем. Четко и неоднократно доказано, что потребление с пищей йодированной соли и хлеба почти в 2 раза уменьшает количество заболеваний зобом.

Йодная профилактика глазами врачей: восприятие и факты При потреблении физиологического количества йода риск развития аутоиммунных заболеваний не увеличивается Повышение потребления йода способно индуцировать аутоиммунную патологию щитовидной железы Количество йода в этих препаратах слишком велико. Для профилактики необходимо использовать препараты с физиологическим содержанием йода Для профилактики йодного дефицита можно использовать спиртовую йодную настойку и раствор Люголя Нормативы содержания йода в соли рассчитаны на покрытие физиологической потребности организма в этом микроэлементе Потребление йодированной соли (хлеба) может привести к избытку йода в организме, аллергическим реакциям Разница в цене между йодированной и нейодированной солью — это очень умеренная плата за свое здоровье и здоровье детей Цена на йодированную соль слишком велика Экзотические продукты питания не могут быть надежным способом профилактики Для профилактики йодного дефицита следует использовать морскую капусту Содержание йода в этих продуктах незначительно, для профилактики они не пригодны Перепонки грецкого ореха (хурма, фейхоа и т. п.) содержат много йода Содержание йода в соли столь мало, что не может оказывать влияние на качество блюд и консервирование Иодированная соль не пригодна для консервирования, она меняет цвет и запах продуктов Иодированная соль - профилактический продукт, который ПОКАЗАН ПРАКТИЧЕСКИ ВСЕМ Иодированная содь — лечебный продукт; его применяют по показаниям Дефицит йода обуславливает гипотиреоз и связанные с ним нарушения интеллектуального и физического здоровья Зоб — наиболее типичное проявление дефицита йода ФАКТЫ ВОСПРИЯТИЕ

Йодная профилактика и лечение зоба во время беременности Всем беременным, проживающим в регионе йодного дефицита, наряду с рекомендацией об использовании йодированной соли целесообразно назначение 200 мкг йода для индивидуальной профилактики йододефицитных заболеваний. Принципы лечения зоба у беременных существенно не отличаются от описанных выше. Поскольку речь идет о молодых женщинах, лечением выбора следует признать монотерапию йодом или, реже, комбинированную терапию йодом и L-T4. И в том, и в другом случае (т. е. всегда, когда речь идет о зобе или любой другой патологии ЩЖ во время беременности) необходим контроль функции ЩЖ (ТТГ + свободный Т4) и, при необходимости, ее коррекция.

Йодомарин Полная идентичность йодиду калия мирового океана!!!

Принципы лечения Независимо от уровня поражения и причины, вызвавшей синдром гипотиреоза, назначают заместительную терапию левотироксином (в последнее время значительно реже используют комбинированные препараты Т3 и Т4). Принципы терапии: Начальная доза тем меньше, чем старше больной и чем длительность течения гипотиреоза дольше. У пожилых и при тяжелой сопутствующей патологии начинают с 6,25-12,5 мкг с постепенным повышением дозы до постоянной поддерживающей. У молодых возможно назначение полной заместительной дозы сразу. Постоянная поддерживающая доза назначается из расчета 1,6 мкг препарата на 1 кг массы тела (75-100 мкг для женщин, 100-150 мкг для мужчин); При тяжелой сопутствующей патологии при манифестной форме - 0,9 мкг/кг; При выраженном ожирении расчет идет на 1 кг \"идеальной\" массы тела. Повышение дозы у молодых пациентов происходит в течение 1 мес., у пожилых - медленнее, за 2-3 мес., при наличии сердечной патологии - за 4-6 мес. После нормализации уровня ТТГ (что происходит в течение нескольких месяцев) контроль ТТГ проводят 1 раз в 6 мес. При вторичном гипотиреозе в сочетании с вторичным гипокортицизмом левотироксин назначают только на фоне терапии кортикостероидами. Оценку адекватности лечения вторичного гипотиреоза проводят только на основании уровня Т4 в динамике. При лечении гипотиреоидной комы - крайне грозного, но, к счастью, редко встречающегося в настоящее время осложнения - применяют сочетание водорастворимых препаратов тиреоидных гормонов и глюкокортикоидов.

Дозы L-Тироксина для лечения гипотиреоза у детей 100 мкг на 1 кв. метр поверхности тела в день Начиная с 2 года жизни 6-8 мкг на кг массы тела в день Вторые 6 месяцев жизни 8-10 мкг на кг массы тела в день Первые 6 месяцев жизни 25 мкг в день Недоношенные новорожденные 50 мкг в день Доношенные новорожденные Контроль за лечением осуществляется по оценке клинической картины, веса, общего и психического развития, уровня ТТГ и Т4 (на первом году жизни - каждые 3 месяца). В возрасте 1 года - целесообразно провести уточнение диагноза на фоне отмены лечения. L-Тироксин отменяют на 2-3 недели и исследуют ТТГ и Т4. При получении нормальных показателей лечение не возобновляют, а анализы повторяют через 2 недели, 1 и 6 месяцев. У тех детей, которые по каким-либо причинам (роды на дому и т.д.), оказались необследованными на 4-5 день жизни на предмет врожденного гипотиреоза, наличие нижеперечисленных симптомов может свидетельствовать в пользу его наличия и требует, во-первых, определения уровня ТТГ в крови, а во-вторых, немедленного лечения тироксином в случае подтверждения диагноза.

Начальный этап заместительной терапии у больных гипотиреозом Больные без кардиальной патологии моложе 65 пет Доза тироксина назначается из расчета 1.6 мкг на 1 кг идеального веса. Ориентировочная начальная доза: женщины - 75-100 мкг/сутки мужчины -100-150 мкг/сутки Больные с кардиальной патологией и/или старше 65 пет Начальная доза 12,5-25 мкг/сутки Увеличивать по 25 мкг с интервалом 2 месяца до нормализации уровня ТТГ в крови При появлении или ухудшении кардиальных симптомов провести коррекцию кардиальной терапии

НЕБИЛЕТ Кардиоселективный бета-адреноблокатор и периферический вазодилататор, но отличающийся по своему механизму от вазодилатации нитратов. Назначая небилет вместе с нитратами, периферическая вазодилатация будет выше за счет двух разных механизмов влияния на гуанилатциклазу.

Небилет высокоэффективный и безопасный бета-адреноблокатор у большинства пациентов Не влияет на метаболизм углеводов Не ухудшает липидный обмен Снижает риск бронхоспазма Не вызывает импотенцию

Во-первых: Препарат выбора при гипотиреозе любого типа – левотироксин (например, L-Тироксин) Трийодтиронин не используется для заместительной терапии гипотиреоза Тиреоидин - в настоящее время в клинической практике не используется Во-вторых: Субъективное улучшение состояния больного при правильном лечении гипотиреоза будет происходить постепенно, в течение нескольких недель Полный терапевтический эффект (эутиреоз) достигается не раньше чем через 2-3 месяца от начала терапии Общий Т4 обычно нормализуется через 5-6 суток от начала лечения Общий Т3 нормализуется через 2-4 недели от начала лечения Уровень ТТГ снижается до нормы не ранее, чем через 6-8 недель от начала лечения При дальнейшем лечении гипотиреоза необходимо учитывать особенности каждого пациента и ориентироваться на создание оптимальных условий жизнедеятельности, а не на абсолютные показатели лабораторных данных. Исходя из этого, существует несколько практических рекомендаций, а именно: 1. У пожилых пациентов и у лиц с тяжелой сопутствующей патологией допускается наличие субклинического гипотиреоза, при плохой переносимости полной дозы L-Т4. 2. Допускается прием тиреоидных гормонов после еды при сопутствующих заболеваниях желудочно-кишечного тракта. При назначении L-Т4 пациенту с гипотиреозом нужно выяснить, какие еще медикаменты он получает, поскольку многие препараты могут увеличивать потребность в тироксине (таблица 12). Если не учитывать этот эффект, компенсация гипотиреоза может быть затруднена. Это важно при лечении гипотиреоза:

Лечение субклинического гипотиреоза Субклинический гипотиреоз характеризуется отсутствием четких клинических проявлений заболевания. Жалобы пациента как правило неспецифичны и часто сводятся к повышенной слабости и утомляемости. Лабораторные параметры включают в себя незначительное повышение ТТГ при нормальных уровнях ТЗ и Т4. Нередко субклинический гипотиреоз является случайной находкой при общем обследовании больного. Данный синдром чаще обнаруживается у пожилых пациентов. Для верификации диагноза нужно провести больному повторное определение уровня ТТГ через 6 месяцев. В том случае, если у пациента регистрируется стойкое повышение уровня ТТГ, вопрос о лечении следует решать в индивидуальном порядке. Однозначного мнения по поводу целесообразности специфической терапии субклинического гипотиреоза в настоящее время нет. Но, если такая терапия проводится, то она должна сопровождаться адекватным и своевременным наблюдением за пациентом, включающим в себя определение уровня ТТГ. Как правило, заместительную терапию при субклиническом гипотиреозе начинают тогда, когда уровень ТТГ составляет 10 мЕ/л и выше, и L-Тироксин назначается в дозе 1 мкг на кг веса (суточная доза составляет 50-75 мкг)

Причины изменения потребности организма в тироксине Повышение потребности в тироксине Снижение абсорбции в кишечнике Заболевания слизистой тонкого кишечника (например, спру) После операции еюнального шунтирования или резекции тонкой кишки Поносы при диабете Цирроз печени Беременность Прием препаратов, снижающих абсорбцию Холестирамин Окись алюминия Сульфат железа Возможно, ловастатин Препараты, увеличивающие выведение неметаболизированного Т4 Рифампицин Карбамазепин Возможно, фенитоин Препараты, блокирующие конверсию Т4 в Т3 Амиодарон (кордарон) Снижение потребности в тироксине Старение (возраст более 65 лет) Во время беременности потребность в тироксине в среднем возрастает на 45%. Сразу после родов дозу тироксина следует уменьшить. Больные должны принимать тироксин не ранее, чем через 3 ч после приема препаратов, которые могут снизить его абсорбцию в кишечнике.

Лекарственные препараты, влияющие на функцию щитовидной железы Подавляет поглощение Т4 клетками 9. Гепарин Вызывает падение Т4 и св.Т4 с последующим повышением ТТГ 8. Фуросемид в больших дозах Замедляют конверсию Т4 в Т3 7. Все бета-блокаторы Снижают превращение Т4 в Т3 с увеличением концентрации неактивного реверсивного Т3 6. Стероиды Влияет на синтез гормонов щитовидной железы, снижая его 5. Бутадион Блокируют захват йода щитовидной железой, повышают св. Т4 за счет снижения связывания Т4 с ТСГ 4. Салицилаты Оказывают слабое супрессивное влияние на щитовидную железу 3. Сульфаниламиды Подавляют секрецию Т4 и Т3 и снижают превращение Т4 в Т3 2. Препараты лития Индуцирование гипотиреоза за счет ингибирования синтеза и секреции гормонов щитовидной железы. (Иногда препараты, содержащие йод, могут вызывать и феномен «йод-Базедов») 1. Йодосодержащие препараты и рентгеноконтрастныевещества Влияние на щитовидную железу Препарат

Медикаменты, увеличивающие потребность в тироксине Пропранолол Блокада рецепторов, как истинных катехоламинов, так и образующихся из тироксина псевдомедиаторов, подобных катехоламинам. Требуется увеличение дозы L-Т4 . Фенобарбитал, фенитоин, рифампицин, карбамазепин Увеличение метаболизма тироксина в печени. Требуется увеличение дозы L-Т4 . Гидроксид алюминия, сульфат железа, холестирамин Уменьшение всасывания тироксина в ЖКТ. Требуется увеличение дозы L-Т4. Препарат Механизм Помимо указанных выше препаратов, увеличивающих потребность в тиреоидных гормонах, существуют и другие медикаменты, которые широко используются в клинической практике и могут при определенных обстоятельствах влиять на функцию щитовидной железы, имитируя синдром гипотиреоза. У пациентов, получающих эти лекарства, судить об истинном тиреоидном статусе можно только после их отмены

Гипотиреоз, являясь синдромом с полиморфными клиническими проявлениями, представляет интерес для врачей многих специальностей. С одной стороны, пониженная функция щитовидной железы может «имитировать» различную нетиреоидную патологию, а с другой стороны, диагностированный гипотиреоз требует особого подхода при специфическом лечении многих соматических заболеваний. В настоящее время в арсенале клинициста существуют самые современные методы диагностики пониженной функции щитовидной железы. Ориентируясь в вопросах патогенеза гипотиреоза, зная основы лекарственных взаимодействий и особенности течения этого синдрома у пациентов различных возрастов, оценить результаты обследования больного и назначить ему соответствующее лечение будет значительно легче. Проведение адекватной заместительной терапии гипотиреоза, имеющей цель компенсировать его проявления, будет способствовать не только улучшению соматического состояния пациента, но и служить профилактикой многочисленных органных нарушений, возникающих на фоне пониженной функции щитовидной железы.