Презентация на тему: ЛИПИДНЫЙ ОБМЕН



Основные липиды, имеющиеся в биосредах и тканях организма. 1.Жирные кислоты 2.Триглицериды 3.Фосфолипиды 4. Холестерин А так же липопротеиды: 1.Х-ЛПВП ( Апо-А белок) 2.Х-ЛПНП,Х-ЛПОНП,Х-ЛППП(Апо-Вбелок) 3.ЛП(а).

Жирные кислоты Углеводородные цепи, оканчивающиеся карбоксильной группой. Основной структурный элемент всех липидов. СН2—СН2—СН2—СН2-------СООН (насыщенная жирная кислота) СН3—СН= СН—СН2—СН= СН---------СООН (полиненасыщенная жирная кислота) Всего в организме 20 Жк.


Витамин F(Fat-жир). Эйкозаноиды Линолевая Линоленовая Арахидоновая к-та. к-та. к-та. Простагландины Лейкотриены 1.Тромбоксан Медиаторы иммун- 2.Простациклин ных,воспалит.р-ций Влияние на аггрегацию тромбоцитов И свертывание крови.

Эстерифицированные ЖК. В составе ТГ,ФЛ,эфиров холестерина. Имеют функциональные свойства Этих липидов и липопротеидов их Содержащих.

НЭЖК. Связаны с альбумином. При избыточном количестве депонируются в жировой тканив виде ТГ. . Одна молекула альбумина связывает 6—8 молекул жирных кислот. В норме концентрация СЖК в плазме человека колеблется в пределах 0,4—0,8 ммоль/л или 100—200 мг/л. Жирные кислоты в организме — основной поставщик энергии, скорость обмена СЖК плазмы чрезвычайно высока: в 1 минуту утилизируется 20—40% СЖК.



Метаболизм ЖК. Образование из ТГ в жировой ткани: Контринсулярные гормоны (катехоламины,глюкокортикоиды.) Активаторы ТГ-липазы жировой ткани. Инсулин- ингибитор ТГ-липазы (депонирование СЖК в тканях.) Легко подвергаются перекисному окислению.

Клеточный метаболизм ЖК. . В клетке ЖК окисляются в пероксисомах и митохондриях первично в процессе b-окисления с образованием ацетил КоА. В покое бета-окисление ЖК происходит в основном в печени и в сердечной мышце, при нагрузках — в скелетных мышцах. В мышцах ацетил КоА через цикл Кребса и окислительное фосфорилирование окисляется до СО2 и Н20, а энергия преобразуется в АТФ. В печени ацетил КоА метаболизируется до кетоновых тел, через кровоток поступают для утилизации к другим тканям (сердце, мозг).

НЖК. ПНЖК. Являются энергетическим материалом: окислительное фосфорилирование их в митохондриях сопровождается образованием большого количества АТФ. В адипоцитах бурой жировой ткани и пероксиомах многих клеток окисление ЖК происходит с выделением свободной тепловой энергии, которая используется для поддержания температуры тела. Липазы медленно расщепляют ТГ, образованные насыщенными ЖК. .. Увеличение содержания насыщенных ЖК в составе фосфолипидов мембраны понижает ее жидкостность, увеличивает ее микровязкость: последнее существенно нарушает функционирование всех встроенных в мембрану интегральных белков. Это приводит к развитию атеросклероза.

Триглицериды Эфиры трехатомного спирта глицерина и длинноце- почечных жирных кислот.

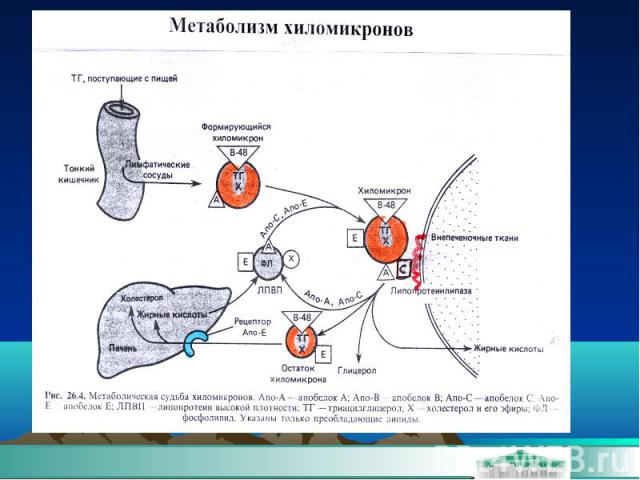
Триглицериды Входят в состав практически всех ЛП, преобладают в хиломикронах и ЛПОНП. После приема жирной пищи концентрация ТГ в крови быстро повышается, но в норме через 10-12 часов возвращается к исходному уровню. У больных ожирением сахарным диабетом и метаболическим синдромом, концентрация ТГ не приходит к норме более 12 часов - постпрандиальная дислипидемия (ДЛП). Больные с постпрандиальной ДЛП предрасположены к развитию атеросклероза.

Физиологическая роль ТГ. Являются источником : энергии,жирорастворимых витаминов А, Д, Е. Защищают внутренние органы от повреждения, участвуя в образовании жировой клетчатки. Выполняют роль теплоизоляции. . Нормальное содержание эндогенныхТГ натощак составляет 0,5—1,8 ммоль/л.

Риск, связанный с повышением ТГ. Часто, но не всегда приводит к ССЗ,что зависит от типа ЛП в которые они упакованы. Наличие у пациента Липидной триады (> ТГ,< Х-ЛПВП,>Х-ЛПНП)- важный фактор раннего атеросклероза. Является маркером: ---- атерогенных липопротеинов, ---- метаболического синдрома, ---- ТГ > 11,2ммоль/л. Фактор риска панкреатита.
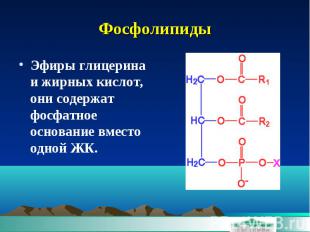
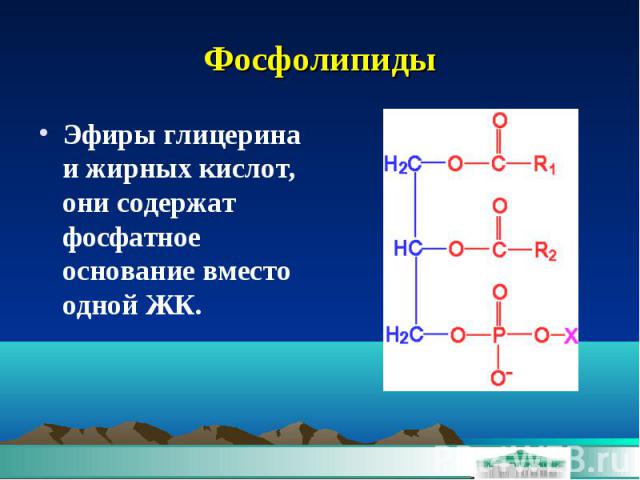
Фосфолипиды Эфиры глицерина и жирных кислот, они содержат фосфатное основание вместо одной ЖК.

Фосфолипиды. Молекула ФЛ имеет алифатический характер. ФЛ являются неотъемлемым компонентом всех клеточных мембран. В липопротеидах вместе с белками образуют наружную, гидрофильную оболочку, обеспечивая их растворимость. ФЛ фосфатидилхолин( лецитин) стабилизируюет желчь, растворяя холестерин. Функция легких зависит от внеклеточных фосфолипидов альвеол, на 80% они формируют слой сурфактанта, предупреждая спадение альвеол при выдохе. Уровень фосфолипидов у здоровых людей в крови составляет 2—З,2 ммоль/л, эти значения несколько выше у женщин.

Холестерин Производное полициклического углеводорода стерана, содержащее четыре конденсированных углеводородных цикла, боковую углеводородную цепь и гидроксильную группу –ОН.

Холестерин Предшественник желчных кислот Является предшественником всех стероидных гормонов: половых (эстрогенов, андрогенов), коры надпочечников (глюкокортикоидов, минералкортикоидов), витамина Д. Является структурным компонентом всех клеточных мембран. Низкий уровень общего ХС не говорит об отсутствии атеросклероза и может свидетельствовать о патологии (анемии, гипертиреозе, некрозе клеток печени, онкологических заболеваниях и др.) Недостаток холестерина в пище организм компенсируется усилением его синтеза в печени. Прием пищи практически не влияет на его уровень.

Холестерин Холестерин все клетки организма способны синтезировать из ацетата, с участием гидроксиметилглутарил-КоА-(ГМГ-КоА)-редуктазы — ключевого фермента синтеза ХС. Активация ГМГ-КоА-редуктазы облигатно приводит к гиперхолестеринемии. инсулин и трийодтиронин (ТЗ) увеличивают активность ГМГ-КоА-редуктазы. глюкагон и кортизол оказывают ингибирующее действие на этот фермент. Группа лекарственных препаратов — статинов (ловаститин, мевастатин, симнастатин и др.) снижают уровень холестерина в организме, блокируя ГМГКоА-редуктазу. . Из пищи усваивается около 1,5 г экзогенного холестерина( 35—40% попавшего в организм в течение суток). Часть ХС окисляется в желчные кислоты, часть удаляется с калом. Основные метаболиты ХС — желчные кислоты, синтезируются исключительно в печени и выделяются из организма с желчью. ХС транспортируется в сыворотке крови в составе липопротеидов. В норме уровень общего холестерина плазмы составляет 3,4-5,2 ммоль/л.

Апо А белок Апо В белок Апопротеины А-I и А-II являются основными белками ЛПВП. апоВ и апоА формируют разные по составу и функции классы ЛП. апоВ и поА не присутствуют вместе в длительноциркулирующих ЛП частицах.Генетические нарушения синтеза этих апопротеинов являются причиной нарушения афферентного и эфферентного транспорта липидов.

Апобелки Периферические, расположенные на поверхности липопротеидной частицы в значительно меньших количествах . В циркуляторном русле в процессе метаболизма липопротеидов способны перемещаться с поверхности одного липопротеида на другой. Основными представителями периферических апобелков являются апобелки группы “C” “Е”. Выполняют функцию активаторов (С-I, C-II )или ингибиторов ферментов(С-III ), участвующих в метаболизме липопротеидов, или рецепторную функцию (Е ).

Липопротеидные комплексы

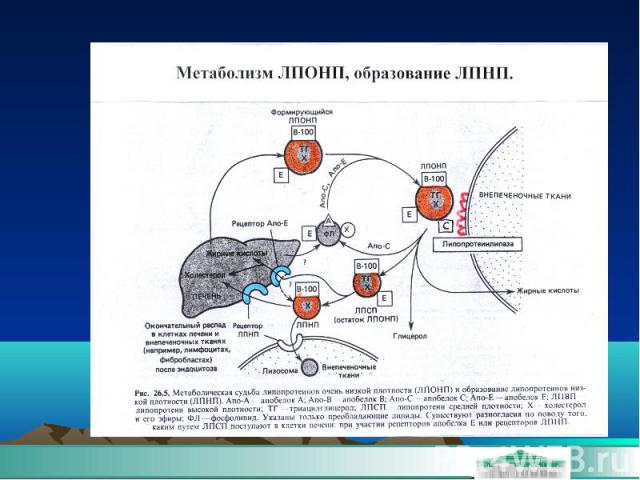
Липопротеиды высокой плотности Осуществляют обратный транспорт ХС из сосудистой стенки и макрофагов в печень, откуда он выводится из организма в составе желчных кислот. Связываются с рецепторами печени и клетками сосудистой стенки посредством апобелков апоА1 и апоА2.

Клиническое значение ЛПНП ЛПНП – основная атерогенная фракция липидов Повышение ЛПНП – независимый фактор риска возникновения ССЗ Тест выбора при мониторинге липидо-снижающей терапии Снижение ЛПНП –основная цель: Первичной профилактики ССЗ Вторичной профилактики ССЗ
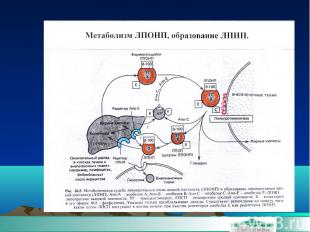
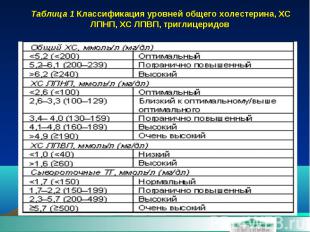
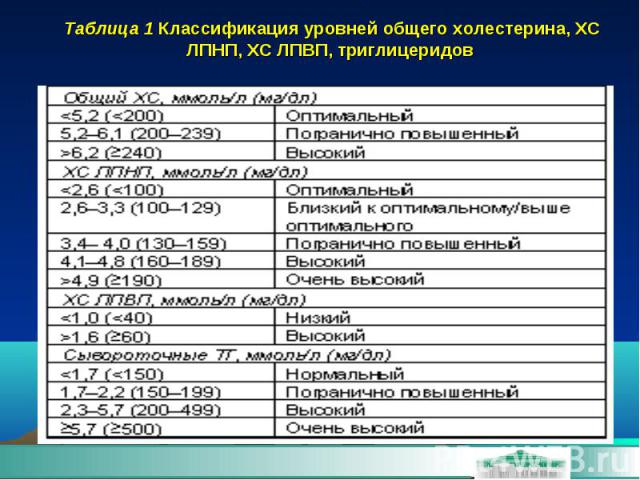
Таблица 1 Классификация уровней общего холестерина, ХС ЛПНП, ХС ЛПВП, триглицеридов

Загадочный Lp(а). Относится к минорным липопротеидам, содержание в нормальной сыворотке не превышает 30 мг/дл. Это апо-В-содержащий липопротеид, который содержит особый белок – апо(а). ЛП(а) считается независимым, генетически де- терминированным фактором риска атеросклероза и ИБС. Механизм атерогенного эффекта ЛП(а) в его способности прочно связываться с фибрином, препятствуя фибринолизу и удалению холестерина в фибриновых образованиях.

Нарушение метаболизма липидов. Понятие “дислипопротеидемия” или сокращённо ”дислипидемия” охватывает все виды изменений содержания липопротеидов и липидов в крови в большую или меньшую сторону, а также их соотношений. . Наибольшее клиническое значение имеют гиперлипидемии

Первичные гиперлипидемии. Являются самостоятельным заболеванием или синдромом обусловлены врождёнными или приобретёнными индивидуальными особенностями синтеза ферментов, их активаторов, ингибиторов или рецепторных белков, участвующих в метаболизме липидов. Наиболее выраженные формы первичных гиперлипидемий передаются по наследству, носят гомозиготный или гетерозиготный характер, обусловлены дефектами генетического аппарата, приводящими к полному отсутствию синтеза или к образованию неполноценных белковых факторов липидного обмена (ферментов, активаторов, ингибиторов, рецепторных белков, апобелков).
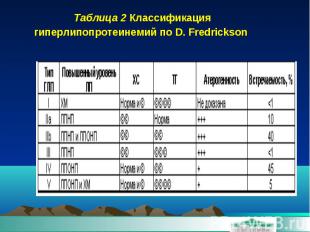
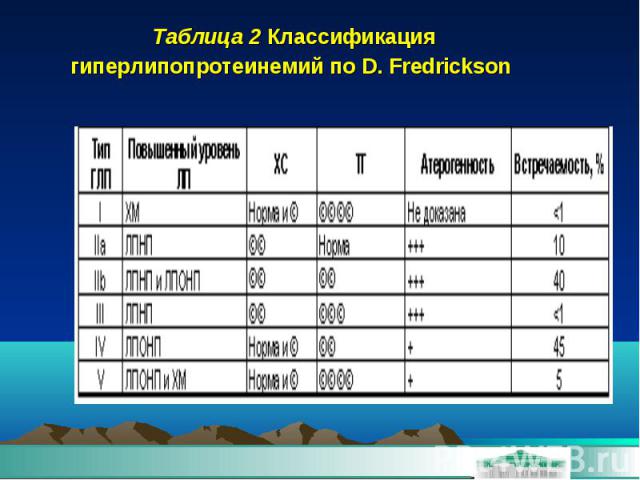
Таблица 2 Классификация гиперлипопротеинемий по D. Fredrickson

Таблица 3 Клиническая классификация гиперлипопротеинемий
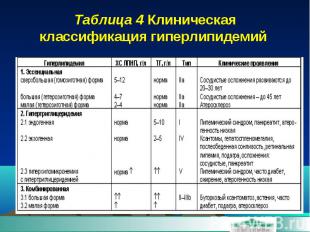
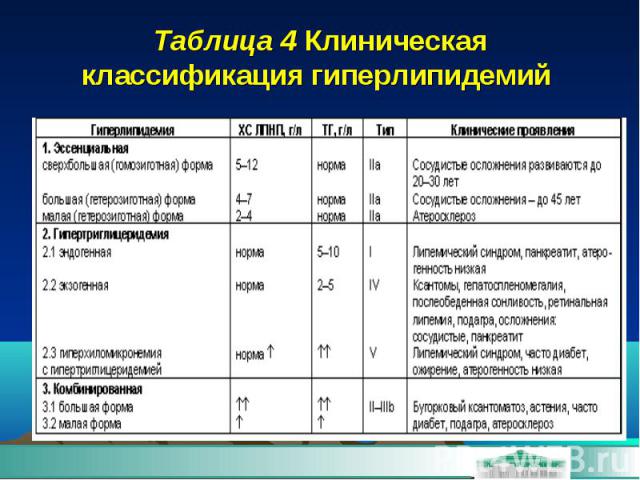
Таблица 4 Клиническая классификация гиперлипидемий

Таблица 5 Главные причины вторичных дислипидемий и изменения липидов крови

Таблица 6 Клиническая классификация дислипидемий Украинского научного общества кардиологов (2003)

Таблица 7 Факторы риска, которые дополнительно учитывают в качестве критериев для выбора целевого уровня ХС ЛПНП

Таблица 8 Целевые уровни ХС ЛПНП для лечения больных с гиперхолестеринемией в зависимости от категории коронарного риска

Методы исследований показателей липидного обмена. Целью лабораторных исследований является: 1). Установление факта гиперлипидемии, степени её выраженности. 2). Определение типа гиперлипидемии (фенотипирование её). Эти данные необходимы для назначения обоснованных диетических рекомендаций и адекватной гиполипидемической терапии.

Ферментативный метод анализа Высокая специфичность метода. Ферментативные реакции обычно протекают в водной среде, при рН, близкой к нейтральной. Нет необходимости в применении агрессивных реагентов, что позволяет применять эти методики на современных биохимических анализаторах. Улучшаются условия работы лаборантов из-за отсутствия вредных для здоровья реактивов.

Оксидазно – пероксидазный метод. 1-й этап Специфический Окисление определяемого субстрата специфической оксидазой . Субстрат окисляется с образованием Н2О2 , содержание которой эквивалентно концентрации определяемого вещества. Так же используются дополнительные ферменты, обеспечивающие проведение основной, специфической реакции(холестерол-эстераза,ТГлипаза и др.)

Определение липопротеидов. В настоящее время используются реагенты фирм (Рош, Хьюман), позволяющие определять Х-ЛПВП непосредственно в пробах сыворотки без предварительного осаждения. Так же проводится прямое определение Х-ЛПНП,а не по содержанию холесте- рина.

Формула Фридвальда. Х-ЛПНП= ОХ - (Х-ЛПВП + Х-ЛПОНП) или подробнее: Х-ЛПНП=ОХ - (Х-ЛПВП + Тгммоль/л /2,22) Для применения этой формулы нам надо определить: ОХ, Х-ЛПВП, и ТГ. Формула применима, если ТГ не превышают 5,5 ммоль/л.

ЛПНП приблизительная оценка расчётным методом.

По данным National Cholesterol Education Program (NCEP), 2001

На сколько приемлема формула Fiedewald’а?

Точность определения LDL-холестерина по формуле Friedewald National Clinical Ligand Assay Society, Chicago 2004, частота неправильных рассчетов ЛПНП повышается при повышении концентрации триглицеридов в пробе, даже, если их концентрация не превышает 4,56 ммоль/л . 7% ошибок, если триглицериды < 2,28 ммоль/л 25% ошибок, если триглицериды 2,29 -3,42 ммоль/л 39% ошибок, если триглицериды 3,43-4,56 ммоль/л 59% ошибок, если триглицериды 4,57-5,70 ммоль/л

Расчет коэффициента атерогенности по Friedwald, Rifkind) Расчет коэффициента атерогенности по Friedwald, Rifkind) Для приблизительной оценки количества липопротеидов предложен расчетный метод. Ограничения метода: ТГ ≥ 4,5 ммоль/л III тип дислипопротеидемии («флотирующая») исбетлипопротеидемия) Коэффициент атерогенности- отношение ХС ЛОНП+ЛНП / ХС ЛВП должен быть меньше 4.

Показатели липидов с позиции атерогенного риска.

Липидограмма II уровня. О. Холестерин Х-ЛПВП Х-ЛПНП Х-ЛПОНП ФЛ ТГ Апо(А-I) Апо(В) КА Апо(А-I)/Апо(В) О.Х/ФЛ

Определение АпоЛП. Иммунотурбидиметрический метод или метод нефелометрии. По измерению степени (интенсивности) помутнения образующихся иммунных комплексов при взаимодействии исследуемой сыворотки со специфическими антителами к апо-липопротеинам. Реакция происходит в среде фосфатного буфера при нейтральном рН, содержащим от 2 – 4% ПЭГ ,который служит для преципитации иммунных комплексов – реакция иммунопреципитации в жидкой фазе. Помутнение измеряют на фотометре при 340 нм или на нефелометре по степени отклонения луча от иммунохимического комплекса, проходящего через коллоидную среду, что соответствует концентрации апо-ЛП.

Где еще определяются липиды? 1). В моче – появление ТГ в моче (липурия) при обширных размозжениях костной и жировой ткани.Тест используется в травматологии для диагностики возможной жировой эмболии. Также при липоидном нефрозе, липиды поступают из почечной ткани. В желчи – для диагностики холестериновой желчно-каменной болезни. Холато/холестериновый коэффициент, т.е. отношение желчных кислот к холестерину-в норме больше 10; снижение его свидетельствует о наклонности к холелитиазу – выпадают кристаллы холестерина, являющиеся основой желчных камней.

Алгоритм диагностики нарушений липидного обмена. I этап Скрининг диагностика Уровень общего холестерина, триглицеридов ( определение в состоянии сытости, натощак)

Алгоритм диагностики нарушений липидного обмена II этап При отклонении уровня ХС и ТГ от N в ту или др. сторону. Липидный спектр — липидограмма I уровня ОХ, ТГ, ХС-ЛПВП,ХС-ЛПНП,ХС-ЛПОНП, Расчет КА ( норма < 3,5)

Алгоритм диагностики нарушений липидного обмена III этап В зависимости от типа липидограммы Выяснение механизмов первичной или вторичной ГЛП 1 Липидограмма II уровня или дополнительно к ЛГ I уровня определение АроАI , АроВ, фосфолипиды, АроА/ АроВ ( норма >1,1) ОХ/Фл ( норма <2) 2 Выявление факторов наследственного характера 3 Уровень Lp( a).

Алгоритм диагностики нарушений липидного обмена IV этап При нормальном и повышенном уровне ОХ 1Выявление факторов хронического повреждения эндотелия сосудов. 2 Исключение сопутствующих заболеваний ( СД, поражение паренхимы почек, печени с явлением холестаза,воспалтельный процесс, ожирение, гиперпродукция глюкокортикоидов, гипо- и гипертиреоз). 3 Уровень rh-CRP, гомоцистеина, острофазовые показатели.

Преаналитическая подготовка. Кровь для исследований берут утром, натощак после 12-14 ч.голодания. Пробы крови нужно брать в одном положении пациентов (лучше сидя). Не допускать стаз крови (более 1 мин. пережимать сосуды) Работать с одним типом пробы крови (капиллярная кровь, сыворотка, плазма) Использовать, один тип антикоагулянта (лучше ЭДТА) Хранить пробы при 0 – 4 градусах не более 5 суток,-20не>3мес. Меняют параметры приём алкоголя(повышение), диета, фаза менструального цикла, гепарин, гемолиз. Определение проводится в динамике в виду индивидуальных особенностей.

Спасибо за внимание!