Презентация на тему: СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ У ДЕТЕЙ И НОВОНАРОДЖЕННЫХ

СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ У ДЕТЕЙ И НОВОРОЖДЕННЫХ (рекомендации 2010 года) Никонова Е.М. к.мед.н., доцент кафедры анестезиологии, интенсивной терапии и ЭМП

ПЕРИОДИЗАЦИЯ ДЕТСКОГО ВОЗРАСТА Новорожденный – от 0 до 1 месяца Младенец (грудной возраст) – до 1 года Ребенок – от 1 года до пубертатного периода Юноши (девушки)
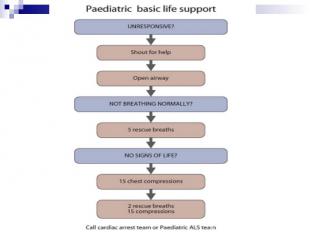

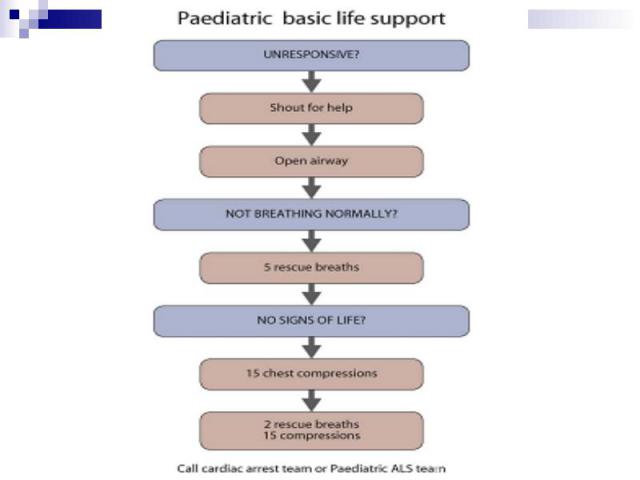
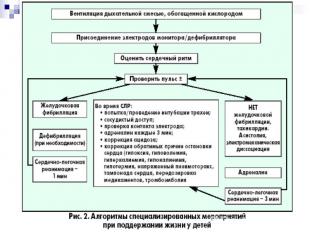
Алгоритм основных мероприятий по поддержанию жизни у детей (PBLS) Обеспечить безопасность спасателя и ребенка Стимуляция и проверка ответной реакции Позовите на помощь Откройте дыхательные пути Проверить наличие дыхания (наблюдай, слушай, ощущай) Если самостоятельное дыхание есть, поверните ребенка в «безопасное положение» Отсутствует нормальное дыхание – проведи 5 спасательных вдохов длительностью 1-1,5 секунды каждый Выявляй наличие признаков жизни. Пальпация пульса (максимум 10 сек) 15 компрессий грудной клетки Продолжай реанимацию: 2 спасательных вдоха: 15 компрессий грудной клетки при наличии 2 реаниматоров 2 спасательных вдоха : 30 компрессий грудной клетки при наличии 1 реаниматора

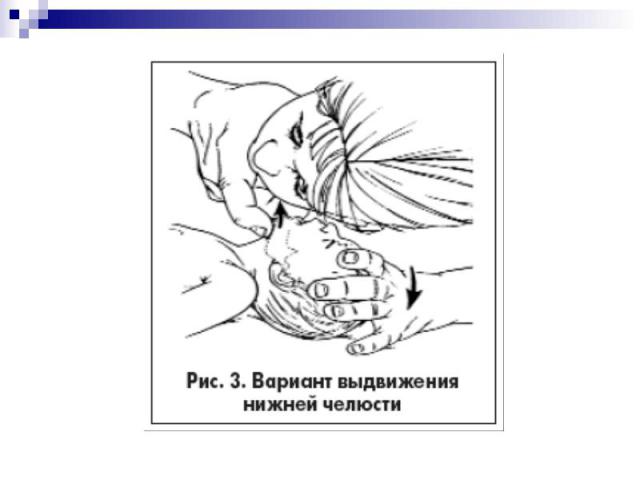
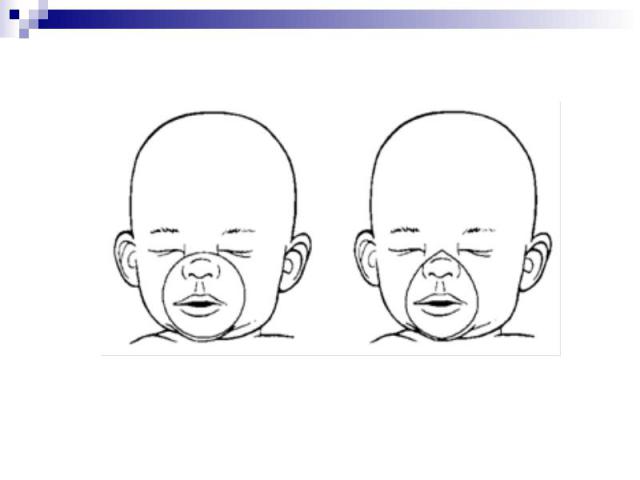
ОБЕСПЕЧЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ Проходимость дыхательных путей обеспечивается запрокидыванием головы и поднятием подбородка. При отсутствии достаточного тонуса запрокидывание головы нужно сочетать с выдвижением вперед нижней челюсти.
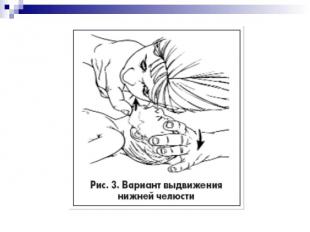

У детей грудного возраста существуют особенности выполнения этих манипуляций: У детей грудного возраста существуют особенности выполнения этих манипуляций: – не следует чрезмерно запрокидывать голову ребенка; – не следует сжимать мягкие ткани подбородка, так как это может вызвать обструкцию дыхательных путей.

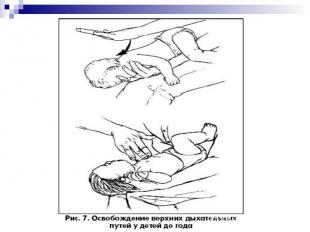
ОБСТРУКЦИЯ ДП ИНОРОДНЫМ ТЕЛОМ Методика устранения обструкции дыхательных путей, вызванной инородным телом, зависит от возраста ребенка. Очистку пальцем верхних дыхательных путей вслепую у детей не рекомендуют использовать, так как в этот момент можно протолкнуть инородное тело глубже.

Надавливание на живот не рекомендуют применять у детей до года, поскольку при этом существует угроза повреждения органов брюшной полости, особенно печени. Надавливание на живот не рекомендуют применять у детей до года, поскольку при этом существует угроза повреждения органов брюшной полости, особенно печени. Ребенку в этом возрасте можно оказать помощь, удерживая его на руке в позиции «всадника» с головой, опущенной ниже туловища

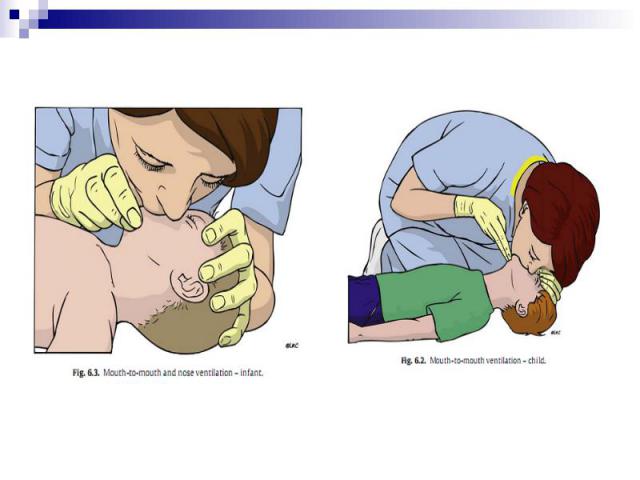
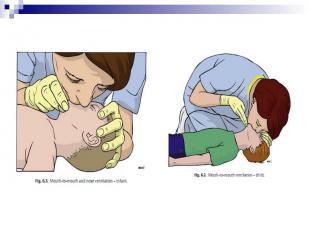
МЕТОДИКА ПРОВЕДЕНИЯ ИВЛ У детей грудного возраста реаниматор своим ртом плотно и герметично захватывает нос и рот ребенка. У старших детей – предварительно двумя пальцами зажимает нос пациента и своим ртом накрывает его рот.

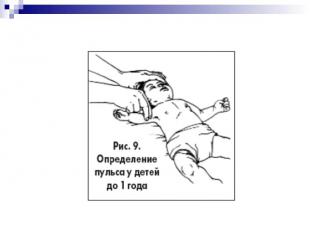
ДИАГНОСТИКА ОСТАНОВКИ СЕРДЦА В течение 10 секунд следует определить наличие пульса у ребенка: на плечевой артерии - у грудных детей; на сонной или бедренной артерии - у старших детей. Если в течение 10 секунд пульс не будет обнаружен или вы не уверены в его наличии, приступайте к СЛР.

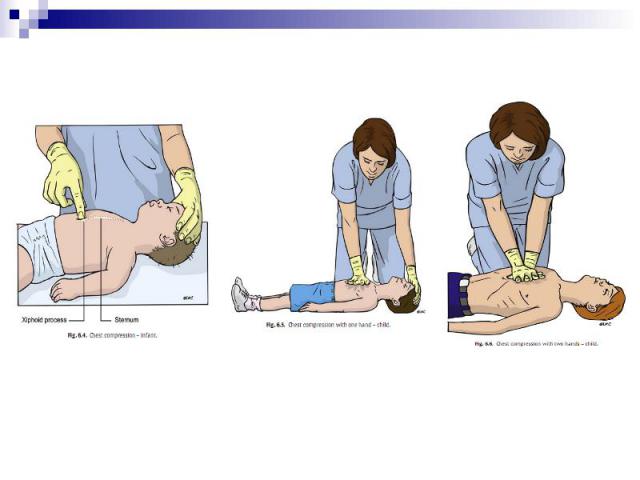
НЕПРЯМОЙ МАССАЖ СЕРДЦА У детей грудного и старшего возраста при проведении непрямого массажа сердца руки реаниматора устанавливаются на нижней половине грудины.
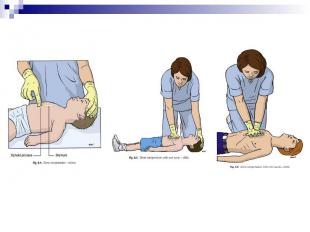

МЕТОДИКА НМС У ГРУДНЫХ ДЕТЕЙ Метод больших пальцев – на грудину надавливают подушечками больших пальцев; одновременно остальные пальцы обоих рук поддерживают спину ребенка

Метод двух пальцев – на грудину надавливают кончиками двух пальцев одной руки (2-й и 3-й или 3-й и 4-й пальцы), при этом вторая рука поддерживает спину ребенка. Метод двух пальцев – на грудину надавливают кончиками двух пальцев одной руки (2-й и 3-й или 3-й и 4-й пальцы), при этом вторая рука поддерживает спину ребенка.

Частота компрессий – 100/минуту, но не более 120/минуту. Частота компрессий – 100/минуту, но не более 120/минуту. Необходимо нажимать с силой, достаточной для вдавливания грудины на 1/3 или 1/2 диаметра грудной клетки. После 15 компрессий следует сделать 2 эффективных вдоха, если реаниматоров двое, или после 30 компрессий 2 вдоха, если реаниматор один.

ПРОТЕКЦИЯ ДЫХАТЕЛЬНЫХ ПУТЕЙ Ларингеальная маска Интубация трахеи: оротрахеальная и назотрахеальная

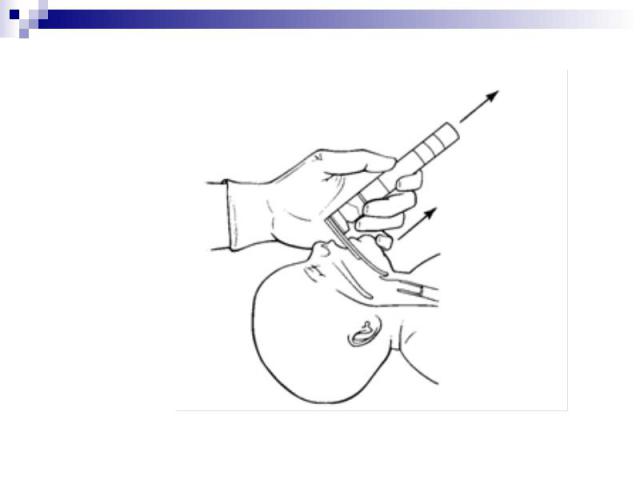
ПОКАЗАНИЯ К ИНТУБАЦИИ ТРАХЕИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ Проходимость ДП и/или дыхание серьезно нарушены Метод и длительность транспортировки пострадавшего требуют ранней протекции ДП Реаниматор в совершенстве владеет методикой интубации трахеи у детей

Общие рекомендации по определению размера эндотрахеальной трубки с раздувной манжеткой и без манжетки (внутренний диаметр в мм) Общие рекомендации по определению размера эндотрахеальной трубки с раздувной манжеткой и без манжетки (внутренний диаметр в мм)

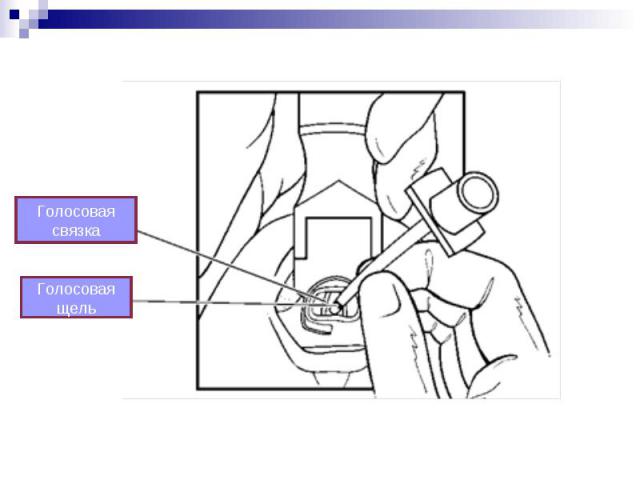
ОЦЕНКА ПРАВИЛЬНОГО ПОЛОЖЕНИЯ ИНТУБАЦИОННОЙ ТРУБКИ Визуализация положения трубки при ларингоскопии Определение СО2 в выдыхаемом воздухе (капнометрия/графия) Симметричные движения грудной клетки во время дыхания

Отсутствие раздувания желудка Отсутствие раздувания желудка При аускультации дыхание проводится равномерно и симметрично Улучшение или стабилизация SpO2 (отсроченный признак) Нормализация ЧСС (отсроченный признак)

ОКСИГЕНАЦИЯ Высокие концентрации кислорода подаются только в начальном периоде реанимационных мероприятий. После восстановления спонтанного кровообращения следует титровать подачу кислорода, поддерживая сатурацию артериальной крови на уровне 94-98%, но <100%, для устранения риска развития гипероксемии.

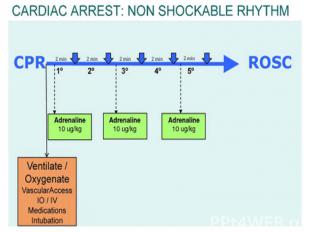
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ Пути введения лекарственных средств: - внутривенный - внутрикостный - эндотрахеальный (в исключительных случаях). В этом случае рекомендованы следующие дозировки ЛС: Адреналин – 100 мкг/кг Лидокаин – 2 – 3 мг/кг Атропин - 30 мкг/кг

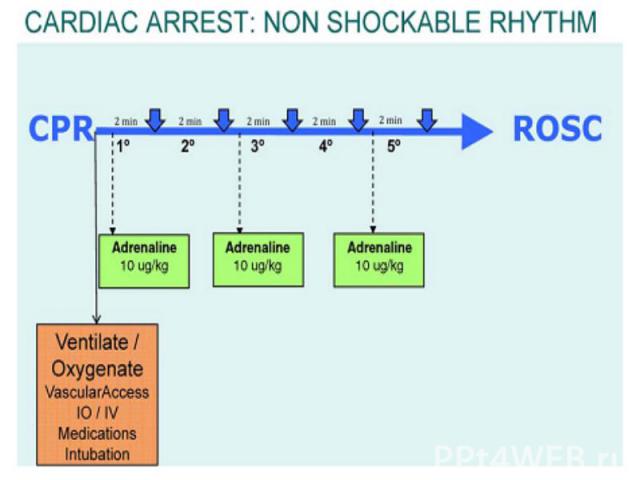
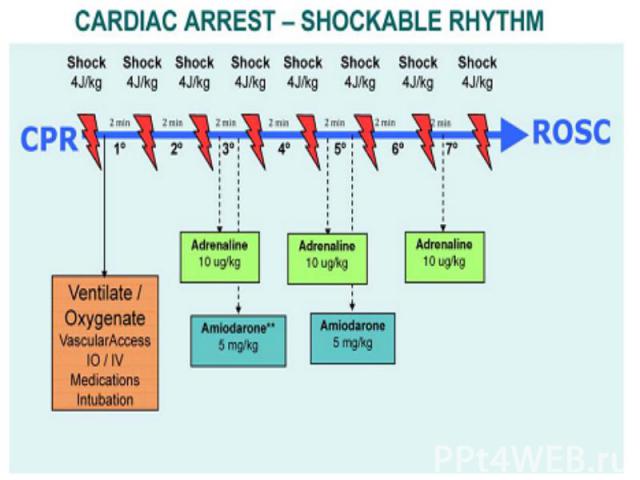
Адреналин: Адреналин: Первая и последующие дозы – 10 мкг/кг Максимальная однократная доза – 1 мг Вводят с промежутком в 3 – 5 минут Амиодарон: Доза – 5 мг/кг Вводят медленно Натрия гидрокарбонат: При длительной реанимации Тяжелый метаболический ацидоз Передозировка трициклических антидепрессантов

Атропин - не является препаратом первой линии, используется при брадикардии вагусного генеза и интоксикации холиномиметиков. Атропин - не является препаратом первой линии, используется при брадикардии вагусного генеза и интоксикации холиномиметиков. Кальций, магнезия, глюкоза, прокаинамид, вазопрессин – по показаниям Лидокаин – не является препаратом выбора при лечении ЖТ

ДЕФИБРИЛЛЯЦИЯ Рекомендуемые размеры электродов: 4 – 5 см в диаметре для детей весом менее 10 кг; 8 – 12 см в диаметре для детей с массой тела более 10 кг.

Место расположения электродов: Место расположения электродов: 1. ПЕРЕДНЕ-БОКОВАЯ ПОЗИЦИЯ Справа – под ключицей Слева – в подмышечной области 2. ПЕРЕДНЕ-ЗАДНЯЯ ПОЗИЦИЯ: Спереди – слева от грудины Сзади – под левой лопаткой

Вместо АНД для дефибрилляции грудных детей рекомендуется использовать ручной дефибриллятор. При отсутствии такового желательно использовать АНД с системой ослабления разряда. При отсутствии всех вышеперечисленных устройств можно использовать АНД без системы ослабления разряда. Вместо АНД для дефибрилляции грудных детей рекомендуется использовать ручной дефибриллятор. При отсутствии такового желательно использовать АНД с системой ослабления разряда. При отсутствии всех вышеперечисленных устройств можно использовать АНД без системы ослабления разряда.

Первый дефибрилляционный разрядный импульс (бифазный или монофазный) рекомендуется подавать с энергией 4 Дж/кг. Энергия второго и последующих разрядных импульсов должна составлять не менее 4 Дж/кг и выше, но не более 9 Дж/кг или не выше максимального значения энергии для взрослых. Первый дефибрилляционный разрядный импульс (бифазный или монофазный) рекомендуется подавать с энергией 4 Дж/кг. Энергия второго и последующих разрядных импульсов должна составлять не менее 4 Дж/кг и выше, но не более 9 Дж/кг или не выше максимального значения энергии для взрослых.
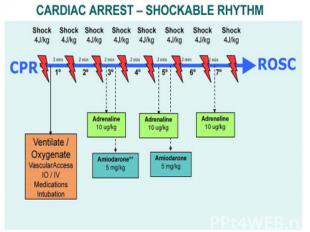

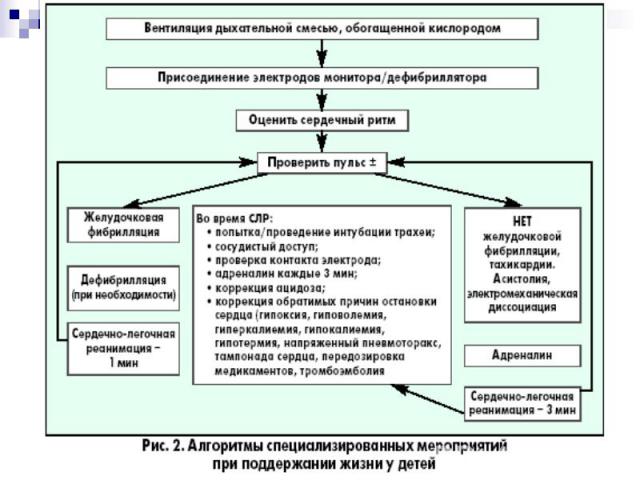
Обратимые причины остановки сердца гипоксия гиповолемия гипер / гипокалиемия гипотермия Напряженный пневмоторакс Передозировка медикаментов Тампонада сердца Тромбоэмболия

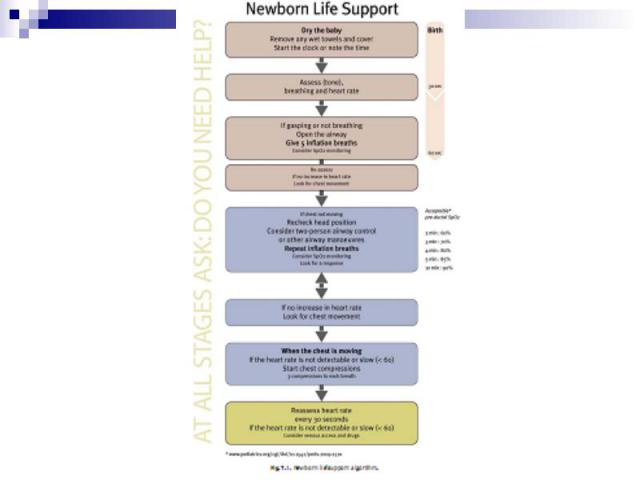
ОСОБЕННОСТИ РЕАНИМАЦИИ НОВОРОЖДЕННЫХ ОСОБЕННОСТИ РЕАНИМАЦИИ НОВОРОЖДЕННЫХ Для доношенных новорожденных, воздух должен быть использован для реанимации при рождении. Для недоношенных в возрасте менее 32 недель гестации используют кислородно-воздушную смесь. Недоношенные дети менее 28 недель беременности должна быть полностью помещены до шеи в полиэтиленовый мешок, без сушки, сразу же после рождения. Для этих детей температура в родильном зале должна быть не менее 26◦С. Отсроченное минимум на 1 минуту пережатие пуповины у детей, не требующих реанимации. Соотношение «сжатие – вдохи» остается 3:1 для новорожденных при проведении реанимации. Попытки аспирации мекония из носа и рта ребенка, голова которого все еще находится на промежности, не рекомендуются.
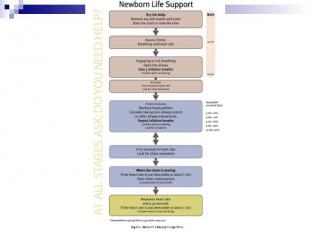

Три клинических признака: Три клинических признака: Наличие и адекватность самостоятельного дыхания Частота сердечных сокращений Цвет кожи и слизистых оболочек (после начала вентиляции легких с положительным давлением или подачи кислорода желательно использовать пульсоксиметрию вместо оценки цвета).

Проводят сразу после рождения, в конце 1-й и 5-й минут, во время реанимационных мероприятий Проводят сразу после рождения, в конце 1-й и 5-й минут, во время реанимационных мероприятий Признаки адекватного дыхания – крик и/или удовлетворительная экскурсия грудной клетки. ЧДД в норме – 30 – 60/минуту Оценивают также симметричность дыхательных движений и наличие других дыхательных расстройств

ЧСС в норме - > 100/минуту ЧСС в норме - > 100/минуту Брадикардия <100/минуту – показание для ИВЛ
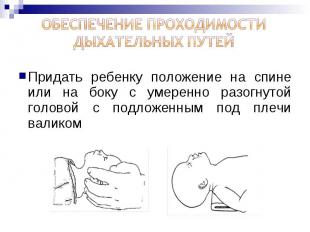
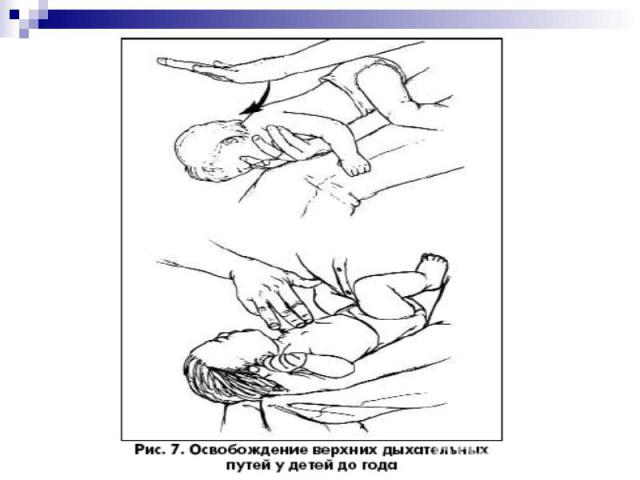
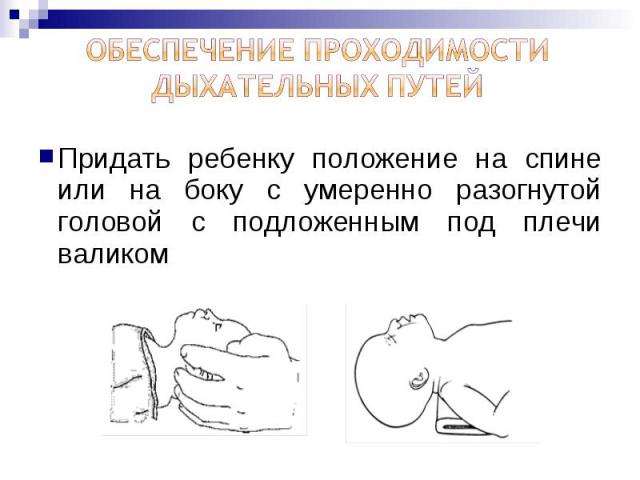
Придать ребенку положение на спине или на боку с умеренно разогнутой головой с подложенным под плечи валиком Придать ребенку положение на спине или на боку с умеренно разогнутой головой с подложенным под плечи валиком

Аспирацию провести сначала изо рта, затем из носа. Аспирацию провести сначала изо рта, затем из носа. При этом возможна стимуляция задней стенки глотки, что может вызвать вагусную реакцию (тяжелую брадикардию и апное). В случая большое скопления секрета, крови, слизи следует повернуть голову на бок. Длительность процедуры не должна превышать 5 секунд.

Обеспечить правильное положение новорожденного Обеспечить правильное положение новорожденного Избегая тактильной стимуляции, под контролем прямой ларингоскопии провести аспирацию содержимого нижней части глотки Избегая тактильной стимуляции, интубировать трахею и провести аспирацию ее содержимого. Повторять манипуляцию не более 3-х раз. Во время процедуры подавать свободный поток кислорода

Наличие центрального цианоза является показанием для назначения свободного потока кислорода Наличие центрального цианоза является показанием для назначения свободного потока кислорода Во время проведения кислородотерапии сатурация новорожденного не должна превышать 95% Во время проведения начальной реанимации на протяжении нескольких минут можно подавать сухой и неподогретый воздух, а также комнатный воздух

Подают свободный поток кислорода, направляя его к носу ребенка со скоростью не более 5 л/мин Подают свободный поток кислорода, направляя его к носу ребенка со скоростью не более 5 л/мин Оснащение: Кислородная трубка и ладонь руки, сложенная в виде лейки Реанимационый мешок, который наполняется потоком (анестезиологический) и реанимационная маска - Кислородная маска и кислородная трубка

Если кожа и слизистые розовеют, кислородную поддержку следует постепенно прекращать, отдаляя конец кислородной трубки от лица ребенка Если кожа и слизистые розовеют, кислородную поддержку следует постепенно прекращать, отдаляя конец кислородной трубки от лица ребенка Если с прекращением кислородотерапии центральный цианоз появляется снова, следует возобновить подачу кислорода В случае сохранения центрального цианоза, несмотря на кислородотерапию как минимум 5 минут, переходят к ИВЛ реанимационным мешком и маской

Показания: Показания: Отсутствие или неадекватность самостоятельного дыхания после начальных мероприятий помощи ЧСС менее100/минуту независимо от наличия или адекватности самостоятельного дыхания после начальных мероприятий Стойкий центральный цианоз, несмотря на наличие самостоятельного дыхания, ЧСС<100/мин и подачи потока 100% кислорода не менее 5 минут

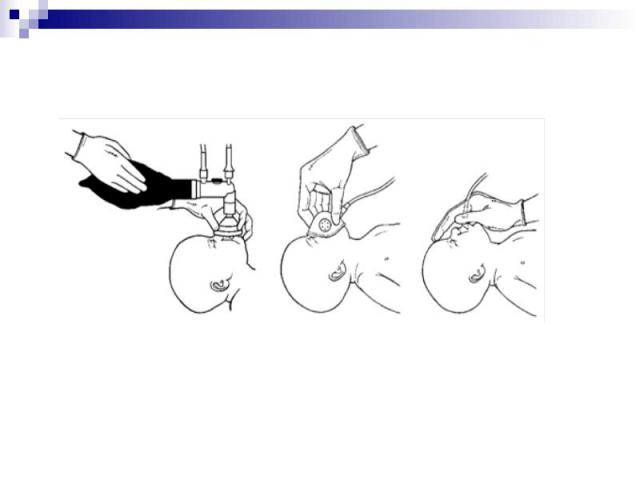
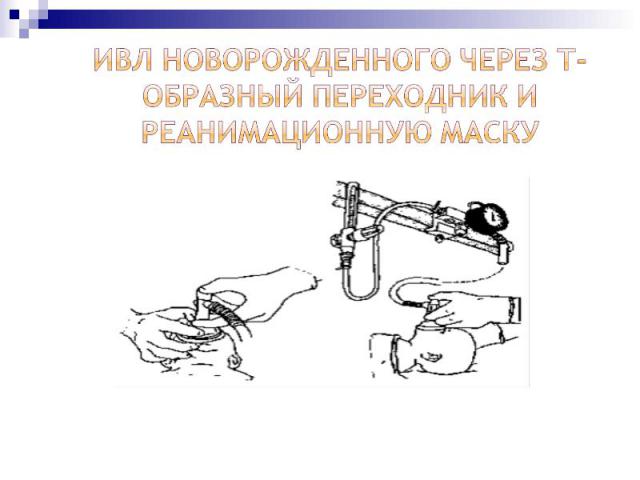
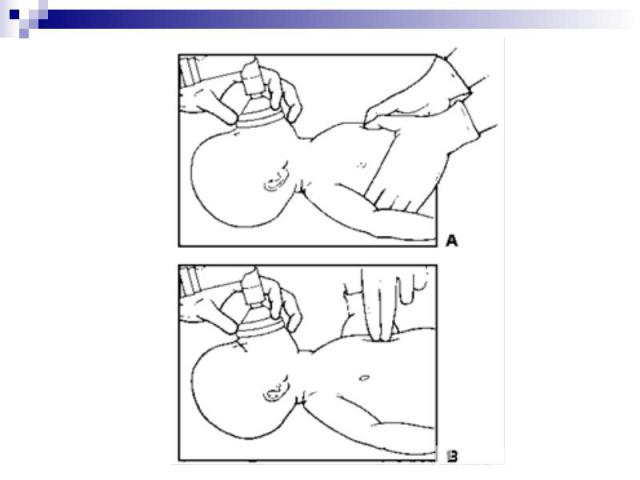
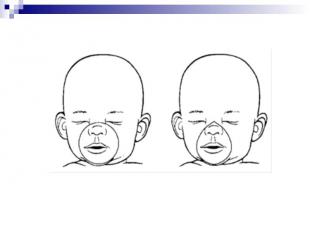
Проверить правильное положение новорожденного: голова умеренно разогнута, валик под плечами Проверить правильное положение новорожденного: голова умеренно разогнута, валик под плечами Занять положение напротив головы ребенка и зафиксировать время начала вентиляции Наложить маску соответствующего размера, накрывая нос, рот и верхушку подбородка. Маску анатомической формы накладывают заостренным концом вверх


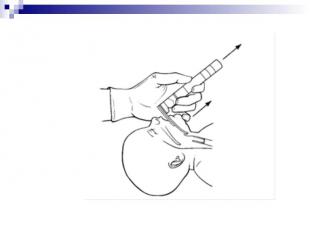
Надавливая на верхний и нижний края маски первым и вторым пальцами одной руки, обеспечить герметичность. Одновременно другими пальцами этой же руки, поддерживая нижнюю челюсть, фиксировать положение головы. Надавливая на верхний и нижний края маски первым и вторым пальцами одной руки, обеспечить герметичность. Одновременно другими пальцами этой же руки, поддерживая нижнюю челюсть, фиксировать положение головы. Сразу начинают вентиляцию: надежно удерживая маску, пальцами другой руки медленно и плавно сжимают реанимационный мешок несколько раз – для вентиляции доношенных используют 4-5 пальцев; для глубоконедоношенных – 2-3 пальца

Во время сжатия мешка следить за экскурсией грудной клетки Во время сжатия мешка следить за экскурсией грудной клетки Первые 2-3 искусственные вдоха с давлением 20-25 см вод.ст. могут быть эффективными, но некоторые дети могут потребовать 30-40 см вод.ст. Для дальнейшей вентиляции достаточно давления 15-20 см вод.ст.

Основной показатель эффективности – быстрое нарастание ЧСС Основной показатель эффективности – быстрое нарастание ЧСС Экскурсия грудной клетки – едва заметная и симметричная Аускультативно над легкими симметричное дыхание Появление самостоятельного дыхания Уменьшение или исчезновение центрального цианоза Улучшение мышечного тонуса

Абсолютные показания: Абсолютные показания: Необходимость удаления аспирированного мекония из трахеи Наличие диафрагмальной грыжи у новорожденного Относительные показания: Вентиляция мешком и маской неэффективна или долгосрочная Необходимость вводить ЛС эндотрахеально Рождение ребенка с массой менее 1000 г

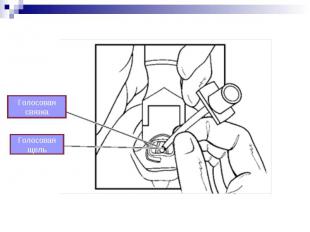

Длительность одной попытки интубации не должна превышать 20 секунд. Длительность одной попытки интубации не должна превышать 20 секунд. Если не удалось заинтубировать за 20 секунд, следует прекратить попытку интубации и возобновить вентиляцию легких мешком и маской 100% кислородом до нормализации ЧСС

Показания: Показания: ЧСС менее 60 /минуту после 30 секунд эффективной ИВЛ

Метод больших пальцев – на грудину надавливают подушечками больших пальцев; одновременно остальные пальцы обоих рук поддерживают спину ребенка Метод больших пальцев – на грудину надавливают подушечками больших пальцев; одновременно остальные пальцы обоих рук поддерживают спину ребенка Метод двух пальцев – на грудину надавливают кончиками двух пальцев одной руки (2-й и 3-й или 3-й и 4-й пальцы), при этом вторая рука поддерживает спину ребенка. Этот метод используется, если есть необходимость в доступе к сосудам пуповины
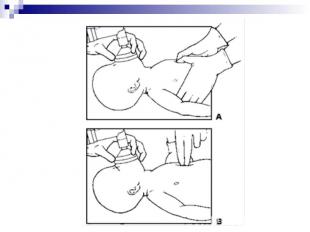

Частота компрессий на грудную клетку составляет 90/минуту Частота компрессий на грудную клетку составляет 90/минуту Важно координировать НМС и ИВЛ: После каждых трёх нажатий на грудину делают паузу для проведения вентиляции За 2 секунды необходимо сделать 3 компрессии на грудину (90/мин) и 1 вентиляцию (30/мин) – в общем – 120 действий/минуту

Нарастание ЧСС и возможность пальпаторно определить пульс на плечевой артерии Нарастание ЧСС и возможность пальпаторно определить пульс на плечевой артерии Останавливают НМС при ЧСС более 60/минуту После каждых 30 секунд НМС повторно оценивают ЧСС и дыхание, для определения дальнейшей тактики

Использование ЛС необходимо, если несмотря на проведение НМС и ИВЛ, ЧСС остается менее 60/мин Использование ЛС необходимо, если несмотря на проведение НМС и ИВЛ, ЧСС остается менее 60/мин Перечень препаратов: Адреналин Физиологический раствор – для нормализации сосудистого объема Натрия гидрокарбонат

При необходимости введения ЛС внутривенно, следует катетеризировать вену пуповины на минимальную глубину, которая обеспечивает обратный отток крови При необходимости введения ЛС внутривенно, следует катетеризировать вену пуповины на минимальную глубину, которая обеспечивает обратный отток крови

Показания: Показания: ЧСС менее 60/мин после проведения НМС и ИВЛ 100%кислородом на протяжении 30 секунд Отсутствие сердечной деятельности в любой момент реанимации (одновременно показаны ИВЛ, НМС и введение адреналина) Дозировка: в/в – 10 – 30 мкг/кг (0,1 – 0,3 мл/кг в разведении 1:10000) эндотрахеально – 0,05 – 0,1 мг/кг (0,5 – 1,0 мл/кг в разведении 1:10000)

Показания: гиповолемия – следует ожидать у всех детей, состояние которых не улучшается после проведенных ИВЛ и НМС Показания: гиповолемия – следует ожидать у всех детей, состояние которых не улучшается после проведенных ИВЛ и НМС Используемые средства: 0,9% р-р NaCl Дозировка и путь введения: готовят 40 мл 0,9% р-ра NaCl в шприц доза – 10 мл/кг путь введения- в/в медленно, на протяжении 5-10 минут

Показания: возможный или доказанный тяжелый метаболический ацидоз Показания: возможный или доказанный тяжелый метаболический ацидоз Дозировка и введение: Концентрация – 4.2% или 0.5 мэкв/мл Готовят 20 мл в шприц Доза – 1-2 ммоль/кг Путь введения – в вену пуповины при наличии обратного кровотока Скорость введения – медленно, не более 2 мл/кг/мин

Новорожденные дети, рожденные в срок, с развивающейся умеренной или тяжелой гипоксически-ишемической энцефалопатией должны подвергаться терапевтической гипотермией (33,5˚С - 34,5˚С), что важно в пост-реанимационном периоде Новорожденные дети, рожденные в срок, с развивающейся умеренной или тяжелой гипоксически-ишемической энцефалопатией должны подвергаться терапевтической гипотермией (33,5˚С - 34,5˚С), что важно в пост-реанимационном периоде

Реанимацию новорожденного можно остановить, если, несмотря на своевременное, правильное и полное выполнение всех ее мероприятий, у ребенка отсутствует сердечная деятельность на протяжении как минимум 10 минут Реанимацию новорожденного можно остановить, если, несмотря на своевременное, правильное и полное выполнение всех ее мероприятий, у ребенка отсутствует сердечная деятельность на протяжении как минимум 10 минут

РЕКОМЕНДАЦИИ АНА ОТ 2010 ГОДА РЕКОМЕНДАЦИИ АНА ОТ 2010 ГОДА

СЛР детей и грудных детей следует начинать с компрессионных сжатий, а не с искусственного дыхания (последовательность С-А-В вместо А-В-С), что позволяет сократить время до первого компрессионного сжатия. СЛР детей и грудных детей следует начинать с компрессионных сжатий, а не с искусственного дыхания (последовательность С-А-В вместо А-В-С), что позволяет сократить время до первого компрессионного сжатия.

СЛР следует начинать с 30 компрессионных сжатий (если помощь оказывается одним реаниматором) или 15 компрессионных сжатий (если помощь оказывается двумя медицинскими работниками) далее с проведением 2 искусственных вдохов. СЛР следует начинать с 30 компрессионных сжатий (если помощь оказывается одним реаниматором) или 15 компрессионных сжатий (если помощь оказывается двумя медицинскими работниками) далее с проведением 2 искусственных вдохов.

Изменена рекомендованная глубина вдавливания грудной клетки. Теперь она составляет не менее одной трети диаметра грудной клетки, что соответствует приблизительно 4 см для большинства грудных детей и приблизительно 5 cм для большинства детей. Изменена рекомендованная глубина вдавливания грудной клетки. Теперь она составляет не менее одной трети диаметра грудной клетки, что соответствует приблизительно 4 см для большинства грудных детей и приблизительно 5 cм для большинства детей.

Из последовательности оценки дыхания после освобождения дыхательных путей исключен пункт «определить дыхание визуально, на слух, почувствовать дыхание».

Смещение акцента с проверки пульса. Если ребенок находится без сознания, не дышит или задыхается, у медицинского работника есть 10 секунд на проверку пульса (на плечевой артерии у грудных детей и на сонной или бедренной артерии у детей). Если в течение 10 секунд пульс не будет обнаружен или вы не уверены в его наличии, приступайте к СЛР.