Презентация на тему: Симптоматология гепатитов, цирроза печени, холецистита, дискипезии желчевыводящих путей Желтухи, портальная гипертензия, симптоматология, диагностика. Методы исследования поджелудочной железы. Расспрос, пальпация, лабораторные методы




От циррозов печени в мире ежегодно умирает около 300 000 человек, причем частота циррозов все время увеличивается. Основную массу циррозов составляют вышедшие из вирусного гепатита и хронического алкоголизма. От циррозов печени в мире ежегодно умирает около 300 000 человек, причем частота циррозов все время увеличивается. Основную массу циррозов составляют вышедшие из вирусного гепатита и хронического алкоголизма.

Цирроз печени в своем развитии проходит Цирроз печени в своем развитии проходит 3 стадии: 1) компенсированную; 2) субкомпенсированную; 3) декомпенсированную.

Жалобы на: Жалобы на: тупую постоянную боль в правом подреберье. мелкие диспепсические явления. незначительное недомогание. умеренное похудание. субфебрильную температуру. Объективные признаки: желтуха, печеночные «кожные знаки», варикозное расширение подкожных венозных коллатералей и вен пищевода, спленомегалия, выражены слабо.

При субкомпенсированном циррозе печени присоединяютя При субкомпенсированном циррозе печени присоединяютя астеновегетативный. диспепсический геморрагический. синдром портальной гипертензии

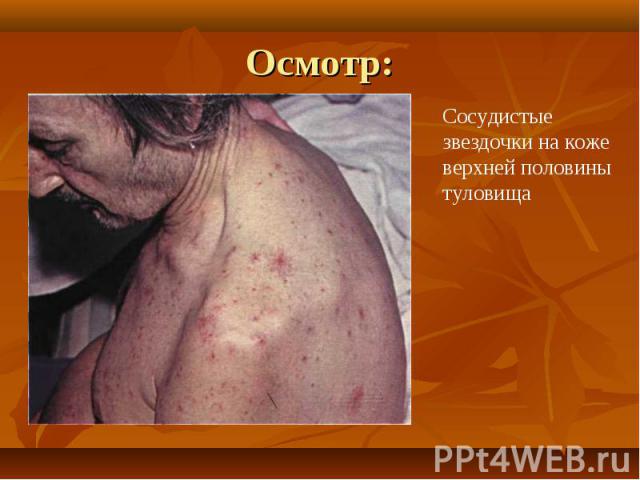
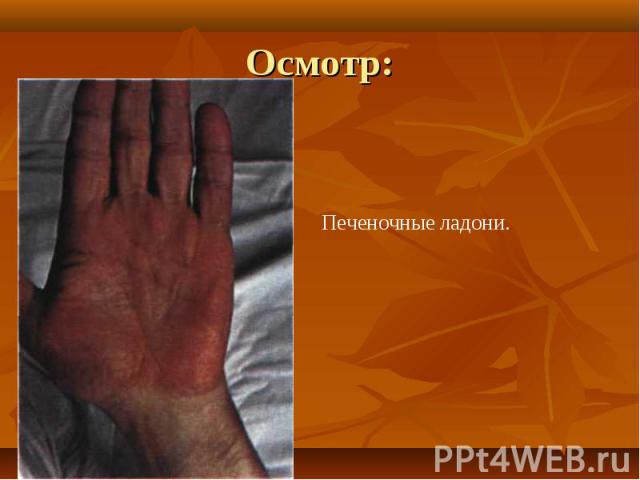
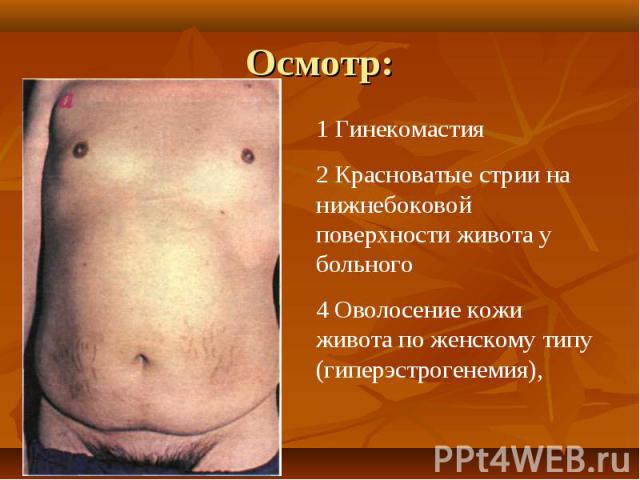
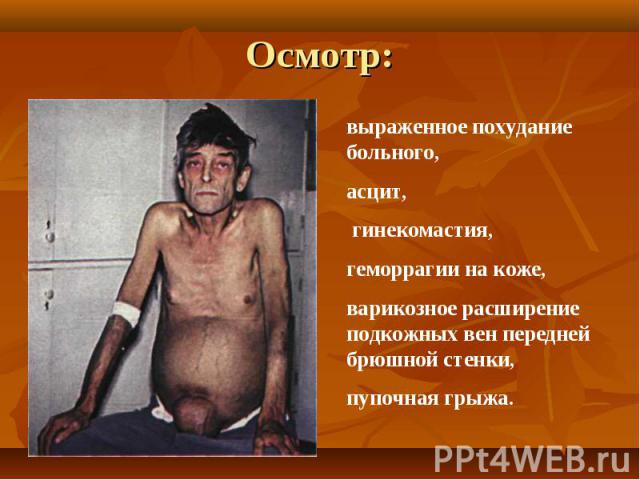
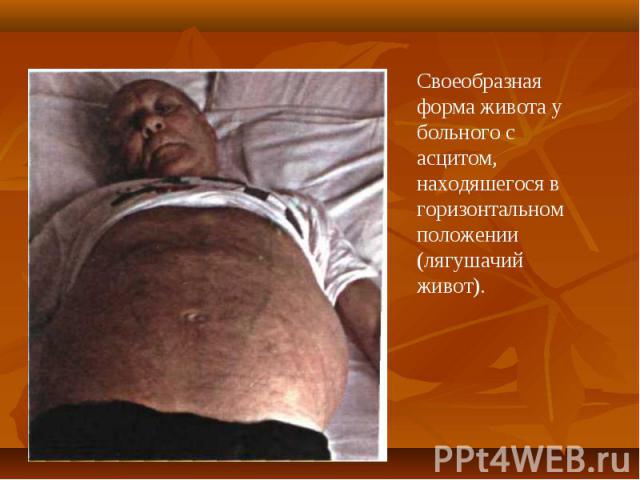
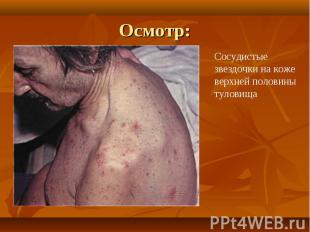
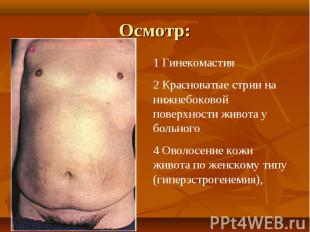
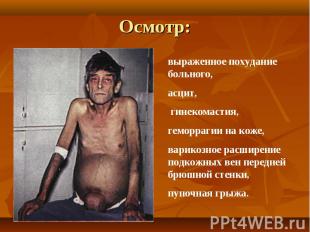
При осмотре больных отмечается: При осмотре больных отмечается: желтушность кожи, склер и видимых слизистых оболочек. синдром портальной гипертензии: асцит, развитие коллатерального кровообращения ( голова «медузы»). спленомегалия. ладонная эритема. контрактура Дипюитрена. обилие мелких нитевидных подкожных сосудов на лице, сосудистые звездочки. гинекомастия у мужчин.

При ЦП в стадии декомпенсации отмечают уменьшение размеров печени и ее деформацию, спленомегалию. При ЦП в стадии декомпенсации отмечают уменьшение размеров печени и ее деформацию, спленомегалию. Резко выражены все клинические синдромы и нарушены функциональные пробы печени. Развиваются выраженный, рецидивирующий асцит и энцефалопатия. Больные вскоре погибают от профузных кровотечений или печеночной комы.

Б/х ан. крови Б/х ан. крови повышение активности гаммаглютамилтрансферазы печени (ГГТП), АлАТ, АсАТ, дисиммуноглобулинемия. снижение в крови уровня эфиров холестерина, трансферрина, церуллоплазмина, факторов свертывания (II,V, VII, IX), повышение содержания связанных с белком гексоз, сывороточной гиалуронидазы.

при эндоскопическом исследовании выявляют варикозное расширение вен нижней трети пищевода и реже кардиального отдела желудка. при эндоскопическом исследовании выявляют варикозное расширение вен нижней трети пищевода и реже кардиального отдела желудка. диагноз цирроза печени обычно подтверждается исследованиями биоптата печени. .


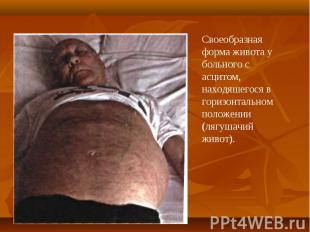

Перкуссия Перкуссия изменение размеров печени наличие свободной жидкости в брюшной полости Пальпация край печени заострен, плотный, безболезненный. наличие свободной жидкости в брюшной полости


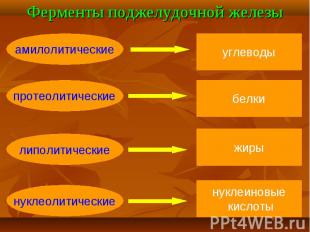

Хронический панкреатит это воспалительное заболевание поджелудочной железы, характеризующееся деструкцией ее основных структур с диффузным и сегментарным фиброзом и развитием различной степени выраженности функциональной недостаточности, которые остаются и прогрессируют даже после прекращения воздействия этиологических факторов. Хронический панкреатит это воспалительное заболевание поджелудочной железы, характеризующееся деструкцией ее основных структур с диффузным и сегментарным фиброзом и развитием различной степени выраженности функциональной недостаточности, которые остаются и прогрессируют даже после прекращения воздействия этиологических факторов.

обструктивный обструктивный кальцифицирующий паренхиматозный.

Хронический обструктивный панкреатит развивается в результате обструкции главного протока поджелудочной железы. Хронический обструктивный панкреатит развивается в результате обструкции главного протока поджелудочной железы. Основными причинами развития данной формы хронического панкреатита является: стеноз Фатерова сосочка, псевдокисты и рубцы, развившиеся вследствие острого панкреатита и воспалительных процессов в холедохе. Они обтурируют главный панкреатический проток, что вызывает стаз панкреатического сока

Хронический кальцифицирующий характеризуется тем, что в протоках обнаруживаются белковые преципитаты или каль-цификаты (камни), кисты и псевдокисты, стеноз, атрезия протоков, атрофия ацинарной ткани. Причинами развития являются: Хронический кальцифицирующий характеризуется тем, что в протоках обнаруживаются белковые преципитаты или каль-цификаты (камни), кисты и псевдокисты, стеноз, атрезия протоков, атрофия ацинарной ткани. Причинами развития являются: употребление алкоголя. диеты с высоким содержанием белка, а также с ненормально низким или с очень высоким содержанием жира. гиперкальциемия. наследственное уменьшение секреции протеина, предотвращающего образование кристаллов солей кальция в панкреатических протоках.

Хронический воспалительный панкреатит характеризуется развитием участков фиброза. Хронический воспалительный панкреатит характеризуется развитием участков фиброза. При этой форме хронического панкреатита отсутствуют поражения протоков и кальцификаты в поджелудочной железе.

В клинической картине ведущими являются медленно прогрессирующие признаки эндокринной и экзокринной недостаточности. В клинической картине ведущими являются медленно прогрессирующие признаки эндокринной и экзокринной недостаточности. Боль локализуется в центре эпигастральной области; нередко распространяется в правое или левое подреберье с иррадиацией в спину или имеет опоясывающий характер, усиливается в положении лежа на спине, ослабевает в положении сидя при небольшом наклоне вперед.

Внешнесекреторная недостаточность поджелудочной железы приводит к нарушению кишечного пищеварения и всасывания, к развитию дисбактериоза кишечника. Внешнесекреторная недостаточность поджелудочной железы приводит к нарушению кишечного пищеварения и всасывания, к развитию дисбактериоза кишечника. В результате у больных появляются поносы, стеаторея, падение массы тела, боли в животе, отрыжка, тошнота, эпизодическая рвота, метеоризм, потеря аппетита. Позднее присоединяются симптомы, характерные для гиповитаминоза.

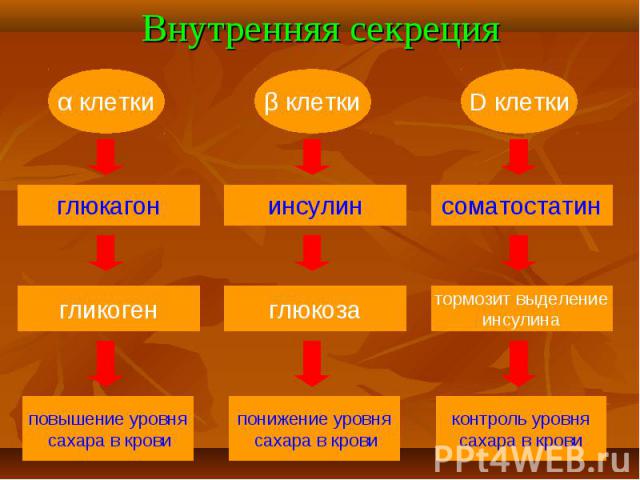
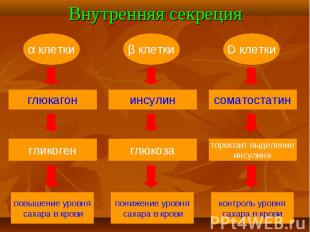
Расстройства углеводного обмена при хроническом панкреатите выявляются у 2/3 больных и только у половины из них наблюдаются клинические признаки сахарного диабета. Расстройства углеводного обмена при хроническом панкреатите выявляются у 2/3 больных и только у половины из них наблюдаются клинические признаки сахарного диабета. К особенностям течения панкреатического сахарного диабета относятся склонность к гипогликемиям, потребность в низких дозах инсулина, редкое развитие кетоацидоза, сосудистых и других осложнений.

похудание. похудание. на коже живота, груди и спины могут быть выявлены ярко-красные пятнышки, правильной округлой формы, не исчезающие при надавливании (симптом красных капелек). сухость и шелушение кожи. глоссит, стоматит. иногда наблюдается желтушность кожи и слизистых оболочек.

При пальпации живота обычно выявляют его вздутие, болезненность в эпигастральной области и в левом подреберье. При пальпации живота обычно выявляют его вздутие, болезненность в эпигастральной области и в левом подреберье. При поражении головки поджелудочной железы локальная пальпаторная болезненность отмечается в точке Дежардена (приблизительно на расстоянии 5—7 см от пупка по линии, соединяющей пупок с правой подмышечной впадиной), или в зоне Шоффара, располагающейся между указанной выше линией, передней срединной линией тела и перпендикуляром, опущенным на последнюю линию с точки Дежардена.

Болезненность в точке в левого реберно-позвоночного угла (симптом Мейо-Робсона). Болезненность в точке в левого реберно-позвоночного угла (симптом Мейо-Робсона). Иногда определяется зона кожной гиперестезии соответственно зоне иннервации 8—10 грудного сегмента слева (симптом Кача) и некоторая атрофия подкожно-жирового слоя в области проекции поджелудочной железы на переднюю брюшную стенку (признак Грота).

Необходимый минимум обследований при хроническом панкреатите включает: Необходимый минимум обследований при хроническом панкреатите включает: 1. Лабораторные исследования. 2. Рентгеновские исследования. 3. УЗИ поджелудочной железы, печени и желчных путей. 4.Фиброгастродуоденоскопия. 5. Дуоденография, в условиях гипотонии в сочетании с внутривенной холецистографией.

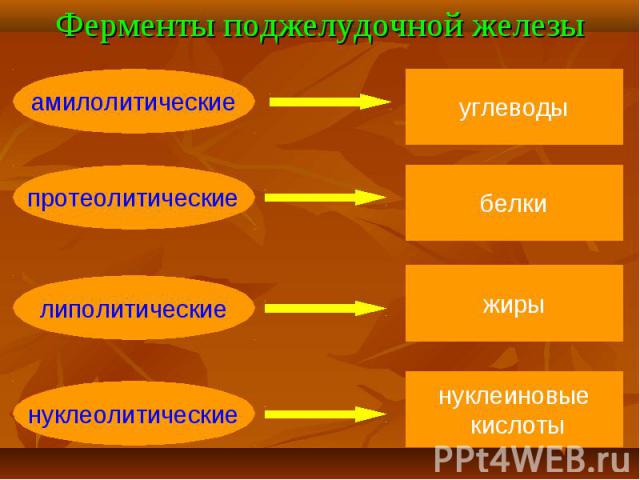
Лабораторные методы исследования, проводимые при хроническом панкреатите, можно разделить на две группы. Лабораторные методы исследования, проводимые при хроническом панкреатите, можно разделить на две группы. Первая — выявляет нарушение экскреторной функции и включает исследование уровня сывороточных липазы, трипсина, ингибитора трипсина, амилазы, а также диастазы мочи. Вторая группа исследований направлена на выявление нарушений инкреторной функции поджелудочной железы и включает определение концентрации ферментов в панкреатическом соке, копрологическое исследование, тест толерантности к глюкозе.

Основными признаками хронического панкреатита, выявляемые при рентгенологическом исследовании, включая прицельный снимок брюшной полости в проекции поджелудочной железы, являются: Основными признаками хронического панкреатита, выявляемые при рентгенологическом исследовании, включая прицельный снимок брюшной полости в проекции поджелудочной железы, являются: 1. Очаги обызвествления в паренхиме железы или наличие конкрементов в ее протоках. 2. Вдавление на внутреннем контуре нисходящей части ДПК и на большой кривизне антрального отдела желудка. 3. Атоническое увеличение луковицы ДПК, стаз в ней контрастного вещества, спазм бульбодуоденального сфинктера, дуоденостаз. 4. Увеличение большого дуоденального сосочка. 5. Развернутость внутреннего контура нисходящей или верхнего контура нижней горизонтальной, либо восходящей части ДПК.

При эндоскопическом исследовании верхних отделов желудочно-кишечного тракта у больных хроническим панкреатитом часто выявляются изменения слизистой оболочки ДПК (отек, гиперемия, мелкие высыпания белесоватого цвета, напоминающие манную крупу — лимфангиоэктазии, папиллит). При эндоскопическом исследовании верхних отделов желудочно-кишечного тракта у больных хроническим панкреатитом часто выявляются изменения слизистой оболочки ДПК (отек, гиперемия, мелкие высыпания белесоватого цвета, напоминающие манную крупу — лимфангиоэктазии, папиллит).

УЗИ позволяет выявить наличие, характер и протяженность патологического процесса в поджелудочной железе. На эхограммах фиброзно измененная железа видна в виде изогнутого тяжа, плотность которого выше плотности прилежащих к ней тканей и печени. УЗИ позволяет выявить наличие, характер и протяженность патологического процесса в поджелудочной железе. На эхограммах фиброзно измененная железа видна в виде изогнутого тяжа, плотность которого выше плотности прилежащих к ней тканей и печени. Компьютерная томография позволяет обнаружить очаги некрозов и обьизвествлений поджелудочной железы, а также определить расширение желчных протоков.


Все механизмы формирования холецистита можно свести к трем, тесно связанным между собой, процессам: Все механизмы формирования холецистита можно свести к трем, тесно связанным между собой, процессам: 1. Днскинезии желчных путей с образованием стаза желчи. 2. Дискринии (патологическая секреция либо печени, либо желчных путей, а также изменение их способности к всасыванию ингридиентов желчи). 3. Воспалительные и инфекционно-аллергические изменения стенок желчных путей.

Инфицирование желчных ходов и пузыря может происхо­дить следующими путями: 1) восходящим, 2) нисходящим, 3) гематогенным, 4) лимфатическим. Инфицирование желчных ходов и пузыря может происхо­дить следующими путями: 1) восходящим, 2) нисходящим, 3) гематогенным, 4) лимфатическим. В то же время надо иметь в виду, что пока идет свободный отток желчи, инфицированная желчь не может вызвать клинической картины холецистита, но как только наступит небольшая задержка оттока, развивается воспалительный процесс

Дискинезия Дискинезия К застою желчи приводят, прежде всего, камни, рефлекторное сужение пузырного или общего желчного протоков, новообразование. Застой желчи могут вызвать и такие факторы, как: частая беременность, ожирение, сидячий образ жизни, привычка затягивать пояс, систематическое переполнение желудка обильной пищей, висцеро-висцеральные рефлексы при заболеваниях желудка, двенадцатиперстной кишки, толстого кишечника и женской половой сферы.

Дискинезия является результатом латентно протекающей желчнокаменной болезни, либо клинически слабо выраженного воспалительного процесса в пузыре, протоках или фатеровом соске, а также нарушение регулирующей функции нервной системы. Дискинезия является результатом латентно протекающей желчнокаменной болезни, либо клинически слабо выраженного воспалительного процесса в пузыре, протоках или фатеровом соске, а также нарушение регулирующей функции нервной системы.

Дискинезия может быть гипертонического (гиперкинетического) и гипотонического (гипокинетического, атонического) типов. Дискинезия может быть гипертонического (гиперкинетического) и гипотонического (гипокинетического, атонического) типов. Дифференциальный диагноз этих форм проводится на основании клинических симптомов, данных дуоденального зондирования, эндоскопических и рентгенологических исследований.

Боли в правом подреберье или в подложечной области. Боли в правом подреберье или в подложечной области. Боль имеет типичную иррадиацию — вверх, вправо и кзади — в область правой лопатки, в правое плечо, в правую половину шеи, иногда распространяется по всему животу, усиливается при глубоком вдохе, в положении на левом боку

Болевой синдром может сопровождаться тошнотой и повторной рвотой с примесью желчи, не приносящей облегчения. Болевой синдром может сопровождаться тошнотой и повторной рвотой с примесью желчи, не приносящей облегчения. Приступ холецистита чаще всего связывают со злоупотреблением жирной пищей и другими погрешностями в еде. При дискинезиях желчных путей рецидив приступа обусловлен чаще всего стрессовой ситуацией, нервным напряжением, психической травмой, нейроэндокринными нарушениями. У лиц страдающих желчнокаменной болезнью, перихолециститом, приступ чаще возникает в связи с физическим напряжением, верховой ездой, ездой на велосипеде, на машине по ухабистым дорогам.

общее недомогание. общее недомогание. повышение температуры тела. диспептические явления. при флегмонозном холецистите температура тела становится ремитирующей или даже гектической с ознобами и потом. Нередко в патологический процесс вовлекается поджелудочная железа и развивается холецисто-панкреатит. При этом боль локализуется вокруг пупка, иррадиирует влево, носит опоясывающий характер. Тепловые процедуры не облегчают болевого синдрома. Наблюдается рвота, иногда неукротимая. При этом в разгаре приступа в крови и моче повышается содержание диастазы

бледность и желтушность кожных покровов. бледность и желтушность кожных покровов. язык обложен желто-бурым налетом, суховат. подвижность брюшной стенки в верхней части справа ограничена.

Симптом Кера - значительное усиление болевой чувствительности на вдохе при пальпации желчного пузыря большим пальцем правой руки Симптом Кера - значительное усиление болевой чувствительности на вдохе при пальпации желчного пузыря большим пальцем правой руки Симптом Ортнера — болезненность при поколачивании локтевой частью кисти по правой реберной дуге при задержке дыхания больного на вдохе Френикус симптом — болезненность при надавливании между ножками правой грудинно-ключично-сосковой мышцы у верхнего края ключицы

при флегмонозном холецистите в патологический процесс вовлекается брюшина (перихолецистит), определяется положительный симптом Блюмберга. при флегмонозном холецистите в патологический процесс вовлекается брюшина (перихолецистит), определяется положительный симптом Блюмберга.

I. Предположение о заболевании желчных путей (симптом правого подреберья: жалобы, анамнез, объективные данные). II. Установление признаков воспаления желчных путей. I. Предположение о заболевании желчных путей (симптом правого подреберья: жалобы, анамнез, объективные данные). II. Установление признаков воспаления желчных путей. 1. Общий анализ крови: лейкоцитоз, эозинофилия (пара­зитарное поражение), повышенное СОЭ. 2. Биохимические пробы (неспецифические): электрофо­рез белков сыворотки крови, щелочная фосфотаза, С-реактивный белок, фибриноген и т.д. 3. Исследование желчи (дуоденальное зондирование): па­тогенная микрофлора (посев на идентификацию и чув­ствительность к антибиотикам), лямблии, описторхии. 4. Термометрия тела 2—3 раза в течение 5—7 дней. 5. Исследование кала на яйца описторхиев — 5 дней подряд. III. Установление наличия или отсутствия камней желчно­го пузыря и других органических изменений. 1. Холецистография и холангиография (дефекты напол­нения, деформация желчного пузыря и протоков). 2. Ультразвуковая локация. 3. Ретроградная холангиопанкреатография. IV. Установление функционального состояния желчевыво-дящнх путей. 1. Дуоденальное зондирование. 2. Холангиохолецистография. V. Установление фазы течения заболевания (учащение бо­лей, усиление диспепсических, воспалительных и местных сим­птомов при обострении процесса). VI. Установление заболеваний других органов и систем (холангит, гепатит, гастрит, панкреатит, энтероколит и т.д.).