Презентация на тему: Самоконтроль больных сахарным диабетом

Самоконтроль больных сахарным диабетом Перстнёв А.И.

( М. Бергер) «Болеть диабетом – всё равно, что вести машину по оживлённой трассе, надо просто знать правила движения»

Э. Джослин «Обучение – это не просто компонент лечения сахарного диабета, это и есть само лечение»

С момента создания первого препарата прошло более 80 лет, однако до сих пор остаются актуальными, хотя и резкими, сказанные тогда слова пионера диабетологии Э.П. Джослина: «Инсулин – лекарство для умных, будь то врачи или пациенты». С ним согласен был и Дж. Хэрроп, автор первого в мире пособия по инсулинотерапии (1924 г.): «Как часто бывает при появлении новых терапевтических средств, в случае с инсулином мы имеем дело с палкой о двух концах - если применять его правильно – это благо, а если неправильно – это опасность для больного».
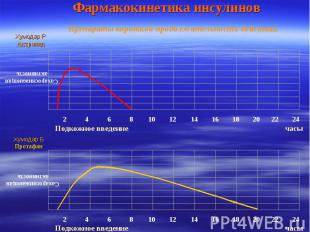
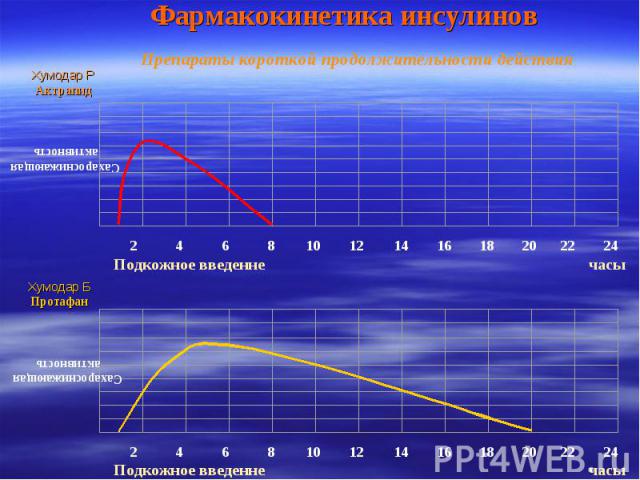
Фармакокинетика инсулинов Препараты короткой продолжительности действия Сахароснижающая активность Хумодар Р Актрапид Подкожное введенне часы 2 4 6 8 10 12 14 16 18 20 22 24 Подкожное введенне часы 2 4 6 8 10 12 14 16 18 20 22 24 Сахароснижающая активность Хумодар Б Протафан

Собственно говоря, для эффективной инсулинотерапии требуется лишь один препарат инсулина короткого действия и один препарат инсулина продленного действия, которые можно было бы смешивать друг с другом в необходимой пропорции или вводить раздельно, что предпочтительнее. Комбинированные препараты инсулина с одной стороны упрощают введение инсулина, с другой – не позволяют более точно подобрать необходимую дозу.

Показания к инсулинотерапии при СД-2 Неэффективность диеты и таблетированных сахароснижающих препаратов при СД-2: гликемия натощак более 8,0 ммоль/л HbA1c > 7,5% Хирургические вмешательства. Инфекционно-воспалительные процессы. Тяжелое поражение печени и почек. Синдром диабетической стопы. Пре- и коматозные состояния. Инфаркт, инсульт. Прогрессирующее снижение массы тела.

Комбинированная терапия при сахарном диабете 2-го типа продолжать пероральную сахароснижающую терапию в той же дозировке начинать с 0,1 – 0,2 ед/кг веса Хумодар Б или Хумодар К15 инсулина перед завтраком или на ночь повышать дозу на 2 – 4 ед. каждые 3 – 4 дня при необходимости при потребности инсулина в дозе более 30 – 36 ед. можно переходить на моноинсулинотерапию
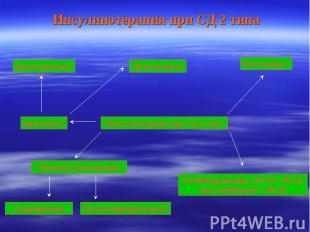
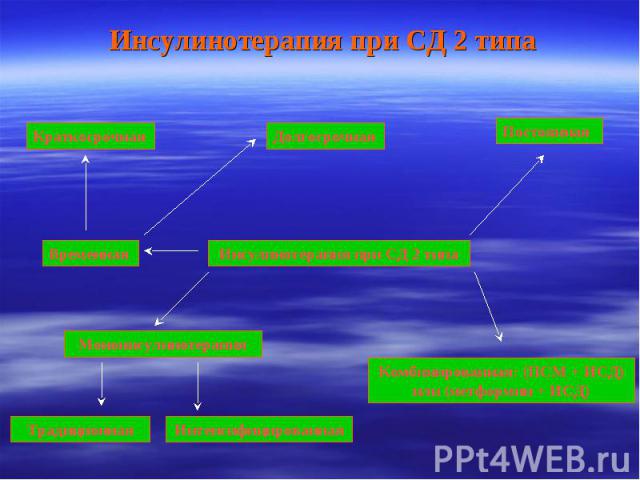
Инсулинотерапия при СД 2 типа Краткосрочная Долгосрочная Временная Постоянная Инсулинотерапия при СД 2 типа Моноинсулинотерапия Комбинированная: (ПСМ + ИСД) или (метформин + ИСД) Традиционная Интенсифицированная
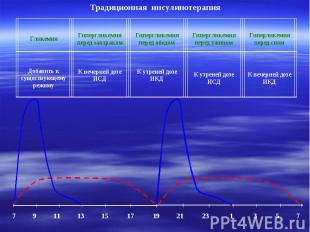
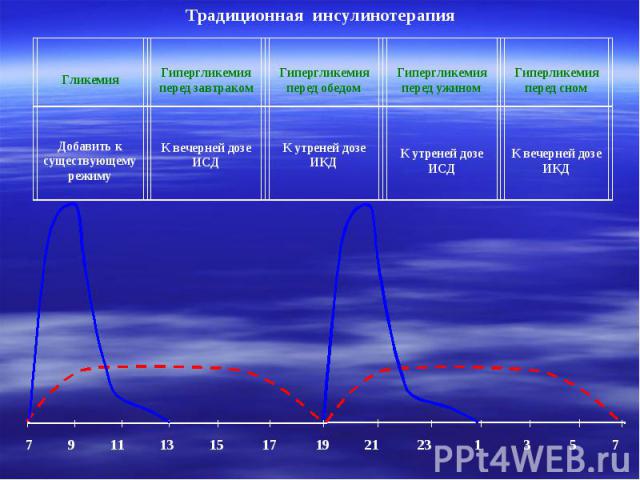
Традиционная инсулинотерапия Гликемия Гипергликемия перед завтраком Гипергликемия перед обедом Гипергликемия перед ужином Гиперликемия перед сном Добавить к существующему режиму К вечерней дозе ИСД К утреней дозе ИКД К утреней дозе ИСД К вечерней дозе ИКД 7 9 11 13 15 17 19 21 23 1 3 5 7
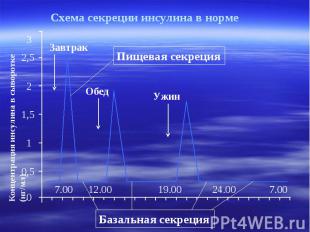
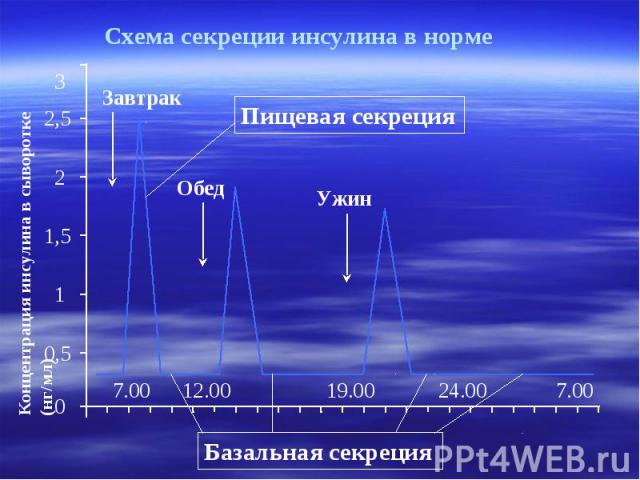
Схема секреции инсулина в норме 3 2,5 2 1,5 1 0,5 0 7.00 12.00 19.00 24.00 7.00 Концентрация инсулина в сыворотке (нг/мл) Завтрак Обед Ужин Пищевая секреция Базальная секреция
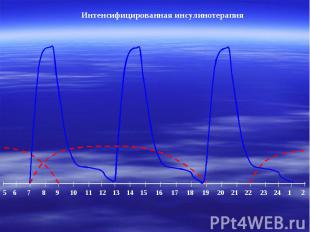
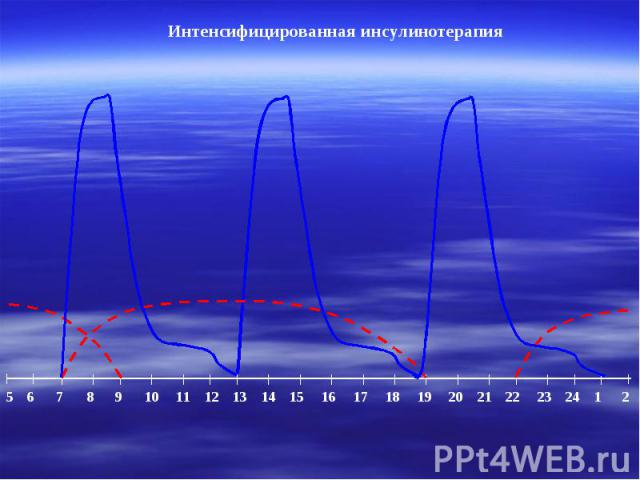
Интенсифицированная инсулинотерапия 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 1 2
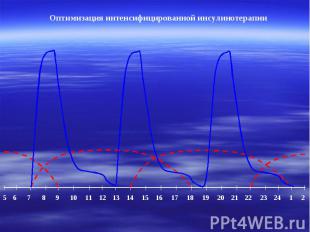
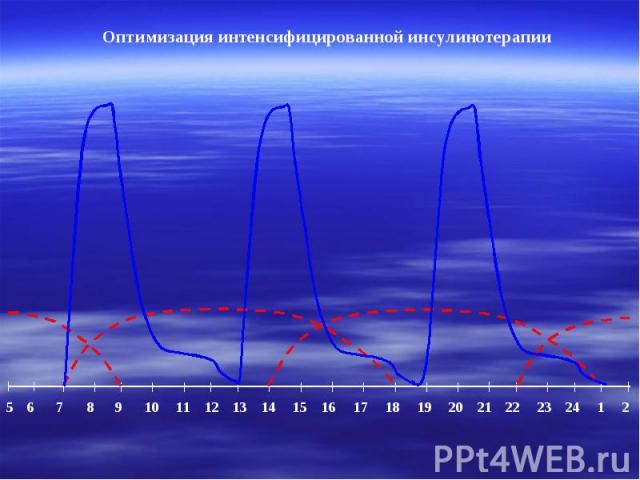
Оптимизация интенсифицированной инсулинотерапии 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 1 2

Э. Джослин «Инсулинотерапия – потеря времени и средств, если больной не проводит самоконтроль»

Показания для интенсивной инсулинотерапии Необходимые предпосылки для назначения интенсивной инсулинотерапии: желание и способность пациента приобрести и реализовать соответствующие навыки. Показания к переходу на постоянную инсулинотерапию Показана при неэффективности диетических мероприятий и физических упражнений Если пациентка с СД-1 до этого находилась на традиционной схеме, ее необходимо перевести на интенсивную инсулинотерапию В принципе всегда. Исключение составляют умственно неполноценные, пожилого возраста или тяжелые, нуждающиеся в постоянном уходе пациенты СД-2 инсулинопотребный Гестационный СД-2 Беременность при СД-1 СД-1

Даже при точной инсулинотерапии легкие гипогликемии возникают достаточно часто. Такие гипогликемии безвредны и как недостаток рассматриваются достаточно условно. Наиболее эффективное предупреждение поздних осложнений – основной смысл интенсивной инсулинотерапии. Риск развития поздних осложнений при компенсации СД уменьшается на 50-80 %. Обучение, требующее больших дополнительных затрат как со стороны медицинского персонала, так и самого пациента, который вынужден в корне менять образ жизни. Гибкий распорядок дня. Приемы пищи, а также набор продуктов, физическая активность и суточный ритм изменяются по усмотрению самого пациента. Необходим постоянный самоконтроль гликемии, иногда до 5-6 раз в день: натощак, перед каждым приемом пищи, перед сном в 3 часа ночи. Наиболее эффективная компенсация гликемии и, таким образом, СД. Доза инсулина определяется самим пациентом на основании текущего уровня гликемии. Недостатки Преимущества Преимущества и недостатки интенсивной инсулинотерапии

Коррекция дозы инсулина короткого действия За 15 минут до очередной инъекции определяют уровень гликемии: если она < 4,4 ммоль/л, то дозу уменьшают на 2 ед; если она в пределах 4,5 – 6,5, то дозу инсулина не изменяют; если она 6,6 – 8,5 ммоль/л, то дозу повышают на 1 ед; если она 8,6 – 10,9 ммоль/л, то дозу повышают на 2 ед; если она 11 – 13,0 ммоль/л, то дозу увеличивают на 3 ед; если она до 16,0 ммоль/л, то дозу увеличивают на 4 ед.

Повысить дозу на 7 ЕД, и отложить приём пищи на 30 мин (через 50 или 60 мин после инъекции). >22,2 Повысить дозу перед едой на 6 ЕД, и отложить приём пищи на 20 –30 мин (через 40 – 60 мин после инъекции). 19,4 – 22,2 Повысить дозу перед едой на 5 ЕД, и отложить приём пищи на 20 – 30 мин (через 40 – 60 мин после инъекции). 16,7 – 19,4 Повысить дозу перед едой на 4 ЕД, и рассмотреть возможность отложить приём пищи на 20 – 30 мин (40 –60 мин после инъекции). 13,9 – 16,7 Повысить дозу перед едой на 3 ЕД, рассмотреть возможность отложить приём пищи на 15 мин (через 45 мин после инъекции). 11,1 – 13,9 Повысить дозу перед едой на 2 ЕД. 8,3 – 11,1 Увеличить дозу перед едой на 1 ЕД 7,2 – 8,3 Произвести инъекцию назначенного инсулина. 3,9 – 7,2 Снизить дозу перед едой на 1 – 2 ЕД, отложить инъекцию инсулина перед едой 2,8 – 3,9 Снизить дозу перед едой на 2 – 3 ЕД, отложить инъекцию инсулина перед едой и включить в пищу не менее 10 г быстроусвояемых углеводов. Если глюкоза

Углеводосодержащие (свободные) продукты, не учитывающиеся при расчете ХЕ Лук-порей, хрен, соль, мясной и дрожжевой экстракты; любые приправы и пряности, за исключением сладкой горчицы и сладкого кетчупа. Приправы Маслята, лисички, шампиньоны. Грибы (В 100 г овощей содержится 5 г углеводов ) Белый сельдерей, цветная капуста. Цикорий, салат, огурцы, кольраби, свежая тыква, мангольд, петрушка, редиска, редька, ревень, щавель, квашеная капуста, лук, спаржа, шпинат, помидоры, белокочанная капуста. Овощи, зелень Прозрачные бульоны (однако, большая солевая нагрузка). Супы При передозировке – диарея. Противопоказаны детям и беременным. Сахарозаменители Кофе, чай, вода, солодовый кофе до 2-х чашек, лимонады на сахарозаменителях. Напитки

Углеводосодержащие продукты, учитывающиеся при расчете Соевый порошок, какао-порошок. Начиная с 20 г Орехи, миндаль, тыквенные семечки, кунжутные семена, льняное семя, семечки подсолнечника. Начиная с 50 г На 100 г овощей приходится 8 г углеводов. На 150-200 г - 1 ХЕ Фенхель, кукуруза, козелец, томатная паприка, красная и белая свекла. Начиная с 125-200 г На 100 г овощей приходится 8 г углеводов. На 240-300 г – 1 ХЕ Бобы, фасоль, зеленая капуста, морковь, брюква, маринованная тыква, краснокочанная капуста, сельдерей, белые грибы. Начиная с 200 г

Гликемический индекс ГИ < 30 Фруктоза, чечевица, соевые бобы, зелень, орехи 31 Сухие бобы 50-70 Овсяные хлопья, бананы, кукуруза, вареный картофель, сахар, отрубной хлеб, ржаной хлеб, фруктовые соки без сахара 30-50 Молоко, кефир, йогурт, фрукты, макаронные изделия, бобовые, мороженное 70-90 Белый и серый хлеб, хрустящие хлебцы, сухое печенье (крекеры), рис, крахмал, пшеничная мука, бисквит, песочное тесто, пиво 90-100 Солодовый сахар (мальтоза), картофельное пюре, печеный картофель, мед, рисовые и кукурузные хлопья, кока- и пепси-кола ГИ в % Продукты

Принцип эквивалентности при замене углеводсодержащих продуктов диктует необходимость выделения различных групп углеводов 1. Углеводсодержащие продукты, которые нужно подсчитывать (повышающие сахар крови): · Зерновые продукты (хлеб, хлебобулочные изделия, крахмал, крупы, макаронные изделия); · Некоторые овощи – картофель, картофельные изделия (картофельное пюре, жареный и вареный картофель, чипсы и др.), кукурузу; · Молоко и жирные молочные продукты (йогурт, кефир, простокваша, ряженка, сливки); · Продукты содержащие чистый сахар (сахар-рафинад, сахарный песок, мед, сладости); · Фрукты, ягоды.

2. Продукты, очень быстро повышающие сахар крови: · Сахар в различных формах; · Напитки, содержащие сахар (чай с сахаром, кока-кола, лимонад) – используется при гипогликемии. 3. Продукты, быстро повышающие сахар крови: · Продукты из пшеничной муки без примеси белка или жира (булки, сухари, кукурузные хлопья, тосты). 4. Продукты, умеренно повышающие сахар крови – комбинированные продукты (углеводы – белки - жиры): · Картофель, овощи, мясо с соусом и десерт (типа пудинга); · Бутерброд с сыром или колбасой; · Мороженое со сливками.

5. Продукты, медленно повышающие сахар крови – продукты, богатые клетчаткой и/или жиром: · Хлеб грубого помола с маслом или копчёной рыбой; · Салат из картофеля с колбасой; · Картофель фри с майонезом; · Мюсли. 6. Продукты, не повышающие сахар крови (не нуждающиеся в подсчёте): · Продукты, богатые водой – овощи, зелень, грибы (капуста, салат, петрушка, укроп, редис, репа, кабачки, баклажаны, тыква, перец, бобовые в умеренном количестве – фасоль, бобы, горох); · Продукты, богатые жиром – масло сливочное, маргарин, масло растительное, майонез, сметана; · Белковые и белково-жировые продукты – рыба, мясо, птица, яйца, сыр, творог. В физиологическом количестве

Интервал «инъекция – прием пищи» в зависимости от вида инсулина и исходного уровня гликемии Инъекция – 30 мин – прием пищи Инъекция – 60 мин – прием пищи > 15,0 Инъекция – 15 мин – прием пищи Инъекция – 30 – 45 мин – прием пищи > 10,0 Инъекция – сразу прием пищи Инъекция – 20 – 30 мин – прием пищи 5,5 – 10,0 Прием пищи – инъекция Инъекция – прием пищи < 5,5 Инсулин ультракороткого действия (аналоги) Инсулин короткого действия Гликемия перед едой, ммоль/л

1. Улучшают качество жизни больных - удобство применения (непосредственно перед едой) - возможность применения после еды (при изменяющемся аппетите) - уменьшение риска гипогликемий - гибкость режима питания 2. Улучшают состояние углеводного обмена - снижение уровня постпрандиальной гликемии, снижение уровня гликозилированного гемоглобина (в основном при одновременной оптимизации базальной инсулинотерапии) Преимущество использования инсулинов ультракороткого действия

Рекомендуемые режимы инсулинотерапии при сахарном диабете 1-го типа ИСД ИСД - ИСД ИКД (А) ИКД (А) ИКД (А) + ИСД ИКД (А) ИКД (А) ИКД (А) ИКД (А) ИКД (А) + ИСД ИКД (А) + ИСД ИКД (А) ИКД (А) + ИСД ИКД (А) + ИСД Перед сном Перед ужином Перед обедом Перед завтраком Примечание. КИ – инсулин короткого действия; ПИ – инсулин средней продолжительности действия; А – аналоги инсулина короткого действия (новорапид, эпайдра).

Рекомендуемые режимы инсулинотерапии (моно- и комбинированной) при сахарном диабете 2-го типа ИСД ИСД ИСД ИСД ИСД - ИСД ПСМ Меглитинид Метформин - - Микст. 15/85 ИКД - Меглитинид - - - - ИКД ПСМ Меглитинид Метформин Тиазолидиндион ИСД Микст. 30/70 Микст. 25/75 ИКД + ИСД 1234567 Перед сном Перед ужином Перед обедом Перед завтраком Схема

Критерии эффективности инсулинотерапии Уровень глюкозы в крови натощак или перед едой – 4,0 – 7,0 ммоль/л Уровень глюкозы после приёма пищи – 5,0 – 10,0 ммоль/л Уровень глюкозы ночью не менее 3,6 ммоль/л. Рассмотреть вероятность ночной гликемии, если: - гликемия утром натощак менее 4,0 ммоль/л - гликемия натощак выше 15 ммоль/л, а в ночное время – ниже 6 ммоль/л Отсутствие тяжёлых гипогликемий. Допускается наличие отдельных легких гипогликемий. Содержание HbA1c не более 7,0 %.

Человеческие полусинтетические ХУМОДАР Б 100 ХУМОДАР Р 100 ХУМОДАР К 25 100 Человеческие генно-инженерные ХУМОДАР Р100Р ХУМОДАР Б100Р ХУМОДАР К 25 100Р Ассортимент препаратов инсулина ЗАО “ИНДАР”

Компания «ИНДАР» – одно из крупнейших и успешных фармацевтических украинских предприятий ЗАО «ИНДАР» осуществляет полный цикл производства ГЛС инсулина. Производственная мощность предприятия по выпуску препаратов инсулина составляет: 20 млн.флаконов и 5 млн. картриджей инсулина в год. За 10 лет своего существования компания внедрила 28 новых препаратов инсулина, расширила номенклатуру продукции эффективными, высококачественными жизненно необходимыми препаратами. Предприятие выпускает препараты инсулина под своими торговыми марками: человеческие полусинтетические и рекомбинантные инсулины – Хумодар, а также препараты других фармакологических групп