Презентация на тему: патофизиология печени


Лимфангиолейомиоматоз (лейомиоматоз) — диссеминированный патологический процесс, характеризующийся опухолевидным разрастанием гладкомышечных волокон по ходу мелких бронхов, бронхиол, стенок кровеносных и лимфатических сосудов легких с последующей мелкокистозной трансформацией легочной ткани. Заболевание поражает только женщин в возрасте 18-50 лет. Лимфангиолейомиоматоз (лейомиоматоз) — диссеминированный патологический процесс, характеризующийся опухолевидным разрастанием гладкомышечных волокон по ходу мелких бронхов, бронхиол, стенок кровеносных и лимфатических сосудов легких с последующей мелкокистозной трансформацией легочной ткани. Заболевание поражает только женщин в возрасте 18-50 лет.

Этиология и патогенез не известы. Этиология и патогенез не известы. Предполагается роль генетических и эндокринных нарушений.

Диффузная форма Диффузная форма значительная плотность легких, множество мелких узелков 0.3-0.7 см в диаметре, белесоватых, заполненных жидкостью, они расположены субплеврально; наличие в отдельных участках легких крупных воздушных полостей; гиперплазия лимфоузлов; диффузная пролиферация гладкомышечных волокон в интерстиции легких (межальвеолярно, периваскулярно, перибронхиально, субплеврально, по ходу лимфатических сосудов);

деструктивные изменения стенок кровеносных и лимфатических сосудов, стенок бронхов, альвеол; деструктивные изменения стенок кровеносных и лимфатических сосудов, стенок бронхов, альвеол; формирование микрокистозного «сотового» легкого; развитие пневмогемохилотрокса в связи с деструкцией стенок кровеносных и лимфатических сосудов легких и разрывом субплевральных кист. Очаговая форма (лейомиоматоз) характеризуется развитием в паренхиме легких опухолевидных образований — лейомиом.

Длительное время заболевание протекает бессимптомно. Длительное время заболевание протекает бессимптомно. В развернутой стадии характерными признаками являются: Рецидивирующий спонтанный пневмоторакс— наблюдается у '/3-'/2 больных, проявляется внезапной интенсивной болью в грудной клетке, одышкой, отсутствием везикулярного дыхания и тимпаническим оттенком перкуторного звука на стороне поражения;

Хилоторакс — скопление хилезной жидкости в плевральной полости (с одной или с обеих сторон). Хилоторакс — скопление хилезной жидкости в плевральной полости (с одной или с обеих сторон). При развитии хилоторакса усиливается одышка,появляется интенсивный тупой звук при перкуссии над областью выпота, дыхание в этом месте отсутствует; хилезная жидкость накапливается снова после ее удаления.

Очаговая форма заболевания протекает бессимптомно и выявляется рентгенологически. Очаговая форма заболевания протекает бессимптомно и выявляется рентгенологически. В некоторых случаях заболевание принимает системный характер — лейомиомы развиваются в брюшной полости, забрюшинном пространстве, матке, кишечнике, почках. Активизации заболевания способствуют беременность, роды, прием контрацептивов.


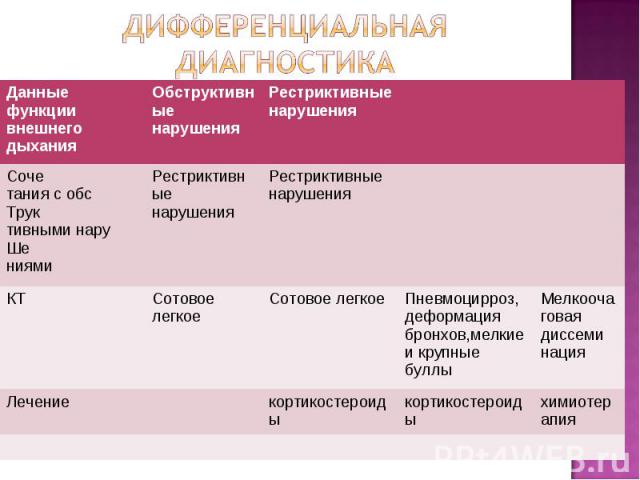
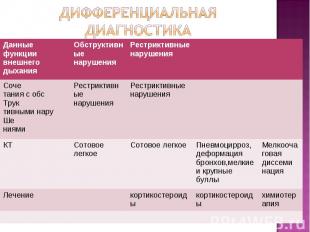
1. OAK — существенных изменений нет. 1. OAK — существенных изменений нет. эозинофилия, увеличивается СОЭ 2. ОАМ — может наблюдаться незначительная протеинурия (симптом неспецифичный и непостоянный). 3. БАК— иногда наблюдается гиперхолестеринемия, возможно увеличение уровня а2- и у-глобулинов, аминотрансфераз, общей лактатдегидрогеназы, ангиотензинпревращающего фермента. 4. Исследование плевральной жидкости. Хилоторакс чрезвычайно характерен для лимфангиолейомиоматоза. Плевральная жидкость имеет следующие характерные особенности: цвет молочно-белый; мутность жидкости сохраняется после центрифугирования; содержание триглицеридов больше 110 мг%; содержит хиломикроны, которые выявляются при электрофорезе липопротеинов в полиакриламидном геле.

Плевральная жидкость имеет следующие характерные особенности: цвет молочно-белый; мутность жидкости сохраняется после центрифугирования; содержание триглицеридов больше 110 мг%; содержит хиломикроны, которые выявляются при электрофорезе липопротеинов в полиакриламидном геле. Плевральная жидкость имеет следующие характерные особенности: цвет молочно-белый; мутность жидкости сохраняется после центрифугирования; содержание триглицеридов больше 110 мг%; содержит хиломикроны, которые выявляются при электрофорезе липопротеинов в полиакриламидном геле.

1. Рентгенологическое исследование легких. 1. Рентгенологическое исследование легких. При диффузной -усиление легочного рисунка за счет развития интерстициального фиброза и диффузные множественные мелкоочаговые (милиарные) затемнения. В последующем в связи с формированием множества мелких кист появляется картина «сотового легкого». Для очаговой формы -очаги затемнения от 0.5 до 1.5 см в диаметре с четкими границами. При развитии пневмоторакса определяется спавшееся поджатое воздухом легкое, при развитии хилоторакса — интенсивная гомогенная тень (за счет выпота) с косой верхней границей.

2 .Компьютерная томография легких выявляет те же изменения, но значительно раньше, в том числе кистоподобые и буллезные образования. 2 .Компьютерная томография легких выявляет те же изменения, но значительно раньше, в том числе кистоподобые и буллезные образования. 3. Исследование вентиляционной способности легких. Характерно увеличение остаточного объема легких в связи с образованием множества кист. У большинства больных определяется также обструктивный тип дыхательной недостаточности (снижение ОФВ,). По мере прогрессирования заболевания присоединяется также рестриктивная дыхательная недостаточность (снижение ЖЕЛ). 4. Исследование газов крови. По мере развития дыхательной недостаточности появляется артериальная гипоксемия, парциальное напряжение кислорода снижается, особенно после физической нагрузки.

5. ЭКГ По мере прогрессирования заболевания выявляются признаки гипертрофии миокарда правого предсердия и правого желудочка 5. ЭКГ По мере прогрессирования заболевания выявляются признаки гипертрофии миокарда правого предсердия и правого желудочка 6. Биопсия легкого. Исследование биоптата легочной ткани производится для верификации диагноза. Информативна только открытая биопсия легкого. В биоптате выявляются диффузная пролиферация гладкомышечных волокон в интерстиции легких.


Трансплантация легких Трансплантация легких В ряде случаев стабилизации забо- левания удается достигнуть на фоне оперативного удаления яичников, назначения медроксипрогестерона (400–800 мг один раз в месяц внутримышечно или 10–20 мг/сутки внутрь), тамоксифена (20 мг/сутки) или аналогов лютеинизирующего рилизинггормона (BTS, 1999).

Анализ 30 опубликованных клинических случаев ЛАМ показал, что наиболее эффективными оказались прогестерон и офорэктомия, которые чаще приводили к улучшению состояния больных. Беременность и терапия эстрогенами ускоряют прогрессирование заболевания. Анализ 30 опубликованных клинических случаев ЛАМ показал, что наиболее эффективными оказались прогестерон и офорэктомия, которые чаще приводили к улучшению состояния больных. Беременность и терапия эстрогенами ускоряют прогрессирование заболевания.