Презентация на тему: Обмен холестерола

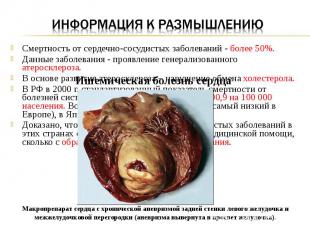
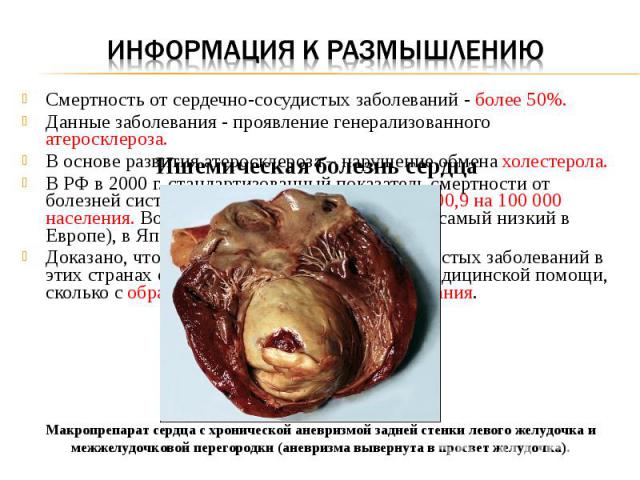
Смертность от сердечно-сосудистых заболеваний - более 50%. Данные заболевания - проявление генерализованного атеросклероза. В основе развития атеросклероза – нарушение обмена холестерола. В РФ в 2000 г. стандартизованный показатель смертности от болезней системы кровообращения составил 800,9 на 100 000 населения. Во Франции этот показатель 182,8 (самый низкий в Европе), в Японии – 187,4. Доказано, что снижение риска сердечно-сосудистых заболеваний в этих странах связано не столько с качеством медицинской помощи, сколько с образом жизни и особенностями питания. Ишемическая болезнь сердца Макропрепарат сердца с хронической аневризмой задней стенки левого желудочка и межжелудочковой перегородки (аневризма вывернута в просвет желудочка).

Холестерол: «хороший» или «плохой» для человека? Является ли избыточное потребление холестерола истинной причиной его повышения в крови? Почему холестерол откладывается в избыточных количествах в клеточных мембранах ? В чем основная задача регуляторных механизмов холестеринового гомеостаза ? В чем заключается биохимическая основа профилактики развития атеросклероза ?
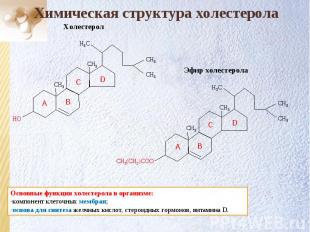
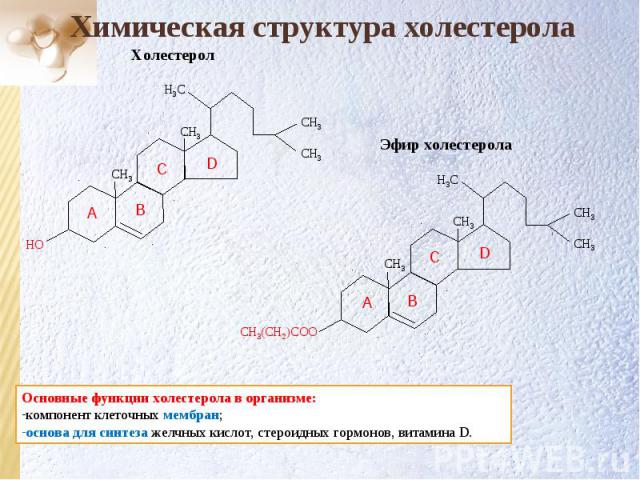
СН3 СН3 СН3 СН3 Н3С Эфир холестерола СН3(CH2)COO Химическая структура холестерола D C B СН3 СН3 СН3 СН3 Н3С НО Холестерол A D C B A Основные функции холестерола в организме: компонент клеточных мембран; основа для синтеза желчных кислот, стероидных гормонов, витамина D.
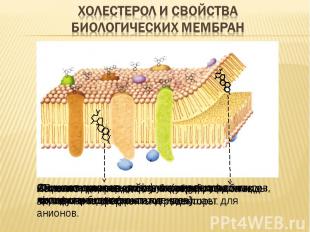
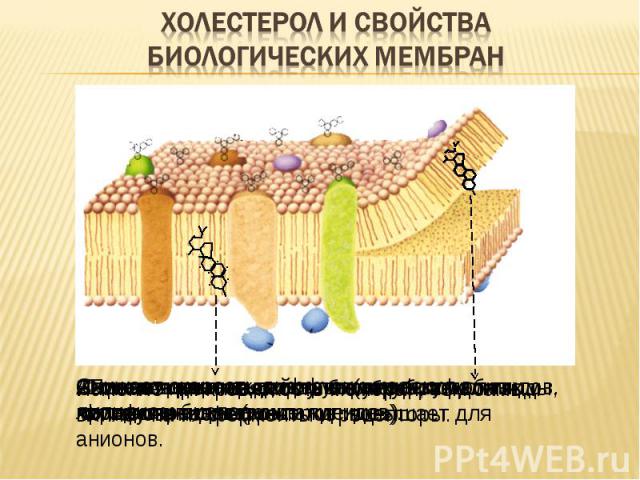
Повышает плотность упаковки фосфолипидов. Ограничивает подвижность жирных кислот фосфолипидов («охлаждение»). Снижает скорость диффузии молекул в липидном бислое Снижает проницаемость биомембран для воды, катионов, неэлектролитов, повышает для анионов. Изменяет микровязкость мембран, тем самым влияет на их ферменты и рецепторы. Антиоксидантное действие (тормозит перекисное окисление липидов). Является для некоторых структуроподобных молекул рецептором.
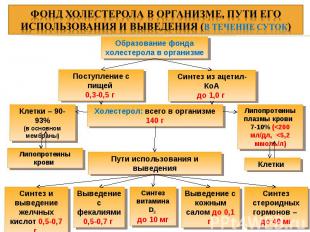
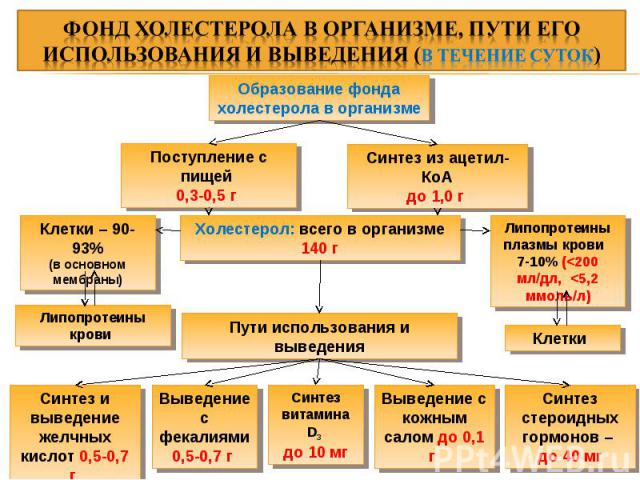
Образование фонда холестерола в организме Поступление с пищей 0,3-0,5 г Синтез из ацетил-КоА до 1,0 г Липопротеины плазмы крови 7-10% (
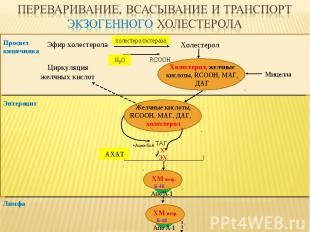
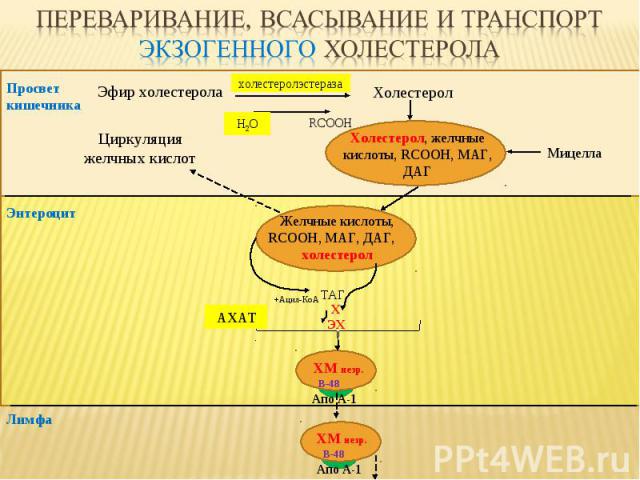
Эфир холестерола Холестерол RCOOH Просвет кишечника ТАГ, Х ЭХ Лимфа Апо А-1 B-48 ХМ незр. Холестерол, желчные кислоты, RCOOH, МАГ, ДАГ Мицелла Энтероцит Желчные кислоты, RCOOH, МАГ, ДАГ, холестерол +Ацил-КоА АХАТ Апо А-1 B-48 ХМ незр. Н2О холестеролэстераза Циркуляция желчных кислот
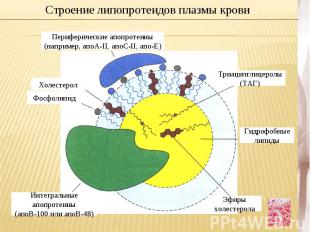
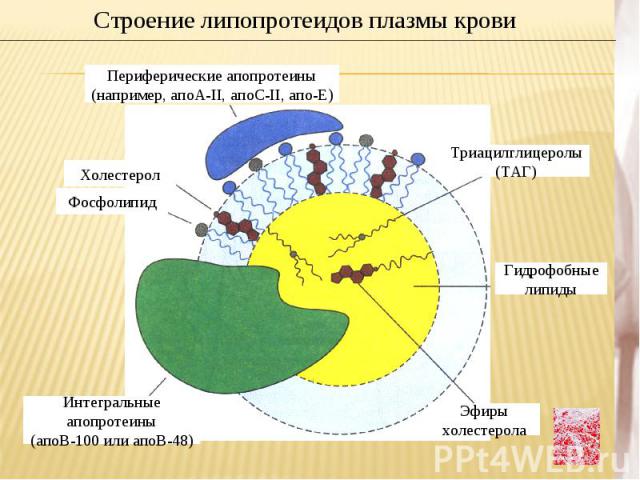
Строение липопротеидов плазмы кровиПериферические апопротеины (например, апоА-II, апоС-II, апо-Е) Триацилглицеролы (ТАГ) Холестерол Фосфолипид Интегральные апопротеины (апоВ-100 или апоВ-48) Эфиры холестерола Гидрофобные липиды
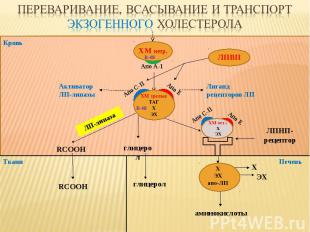
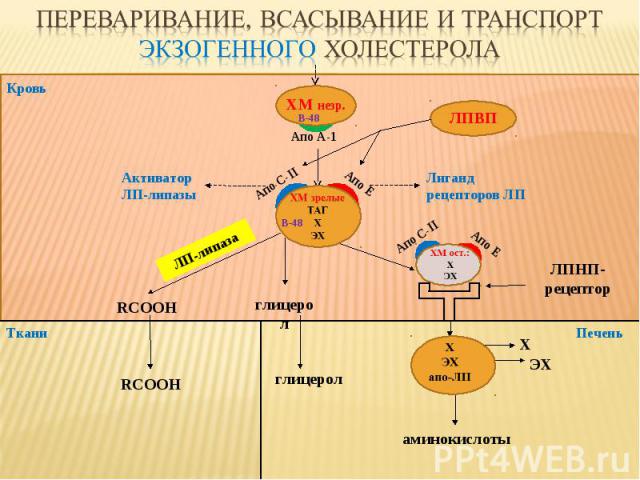
Кровь Ткани ЛПВП ЛПНП-рецептор глицерол RCOOH ЛП-липаза аминокислоты Печень Апо С-II Апо E глицерол RCOOH Х ЭХ Активатор ЛП-липазы Лиганд рецепторов ЛП Апо С-II Апо E B-48 ХМ незр. B-48 Апо А-1
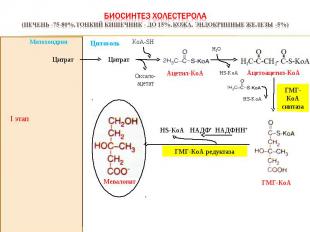
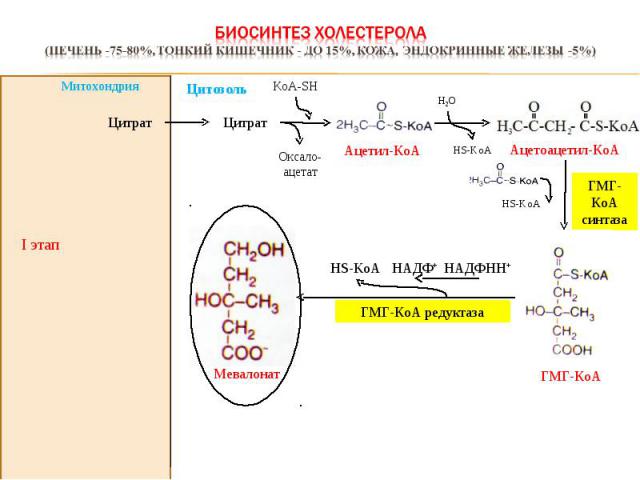
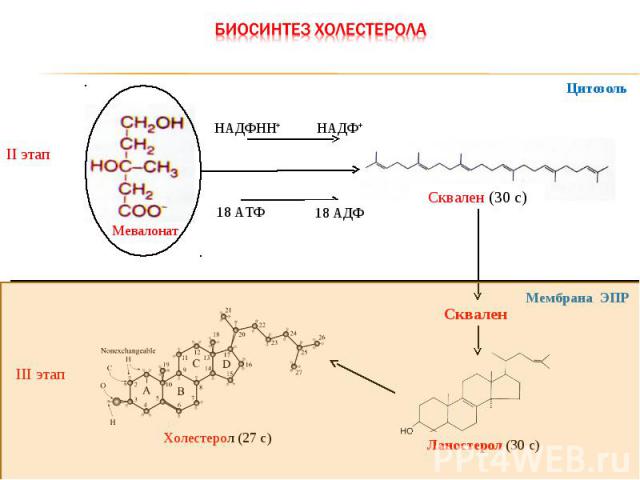
I этап Оксало-ацетат KoА-SH Цитрат Цитрат ГМГ-КоА синтаза НАДФНН+ HS-KoA НАДФ+ ГМГ-КоА редуктаза Митохондрия Ацетил-КоА Н2О HS-KoA Ацетоацетил-КоА ГМГ-КоА HS-KoA Мевалонат Цитозоль
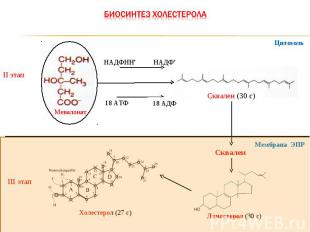
II этап Мевалонат Сквален (30 с) НАДФНН+ НАДФ+ 18 АТФ III этап Ланостерол (30 с) Холестерол (27 с) Цитозоль Сквален Мембрана ЭПР 18 АДФ
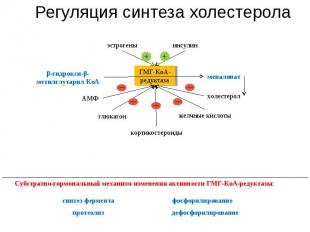
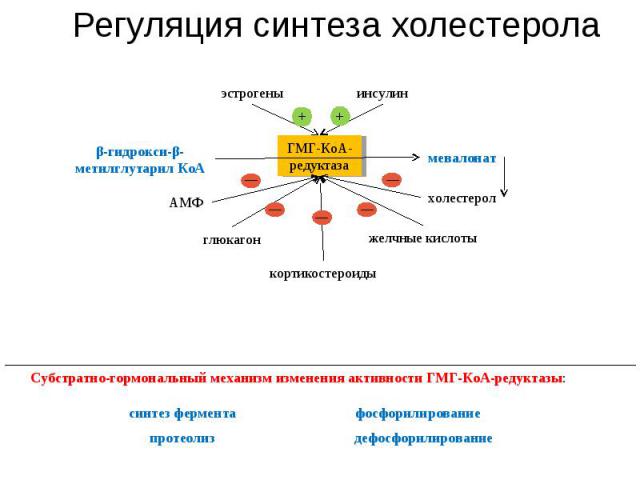
Регуляция синтеза холестерола глюкагон синтез фермента Субстратно-гормональный механизм изменения активности ГМГ-КоА-редуктазы: эстрогены инсулин АМФ кортикостероиды желчные кислоты холестерол мевалонат ГМГ-КоА-редуктаза β-гидрокси-β-метилглутарил КоА протеолиз фосфорилирование + — — — — — + дефосфорилирование

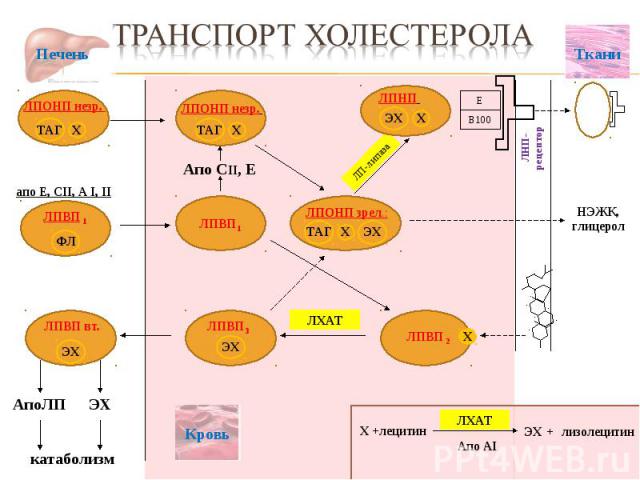
ЛПВП 1 ЛП-липаза Ткани АпоЛП ЭХ катаболизм Апо CII, E Печень НЭЖК, глицерол ЛХАТ Апо АI ЭХ лизолецитин + Е В100 Х +лецитин ЛНП-рецептор ЛХАТ ЛПОНП незр. ТАГ Х ЛПОНП незр. ТАГ Х ЛПНП ЭХ Х ЛПOНП зрел.: ТАГ Х ЭХ ЛПВП 3 ЭХ ЛПВП вт. ЭХ ЛПВП 2 Х ЛПВП 1 ФЛ апо Е, СII, A I, II Кровь
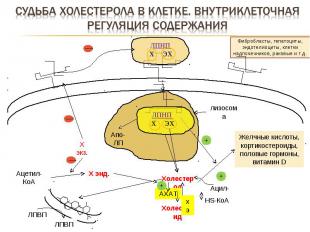
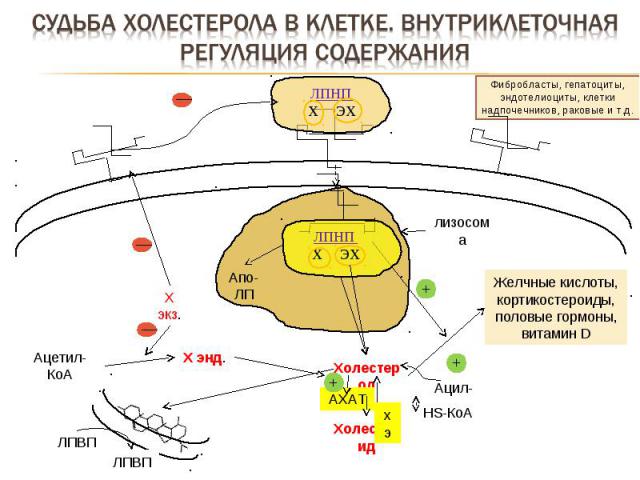
Фибробласты, гепатоциты, эндотелиоциты, клетки надпочечников, раковые и т.д. лизосома Апо-ЛП Ацетил-КоА Холестерол Желчные кислоты, кортикостероиды, половые гормоны, витамин D Х энд. Х экз. Холестерид АХАТ Ацил-КоА HS-КоА + + — — ЛПВП ЛПВП ЛПНП Х ЭХ ЛПНП Х ЭХ — хэ +
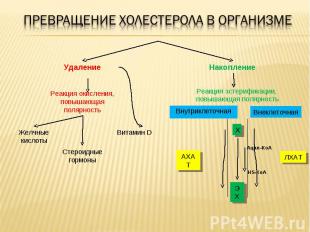
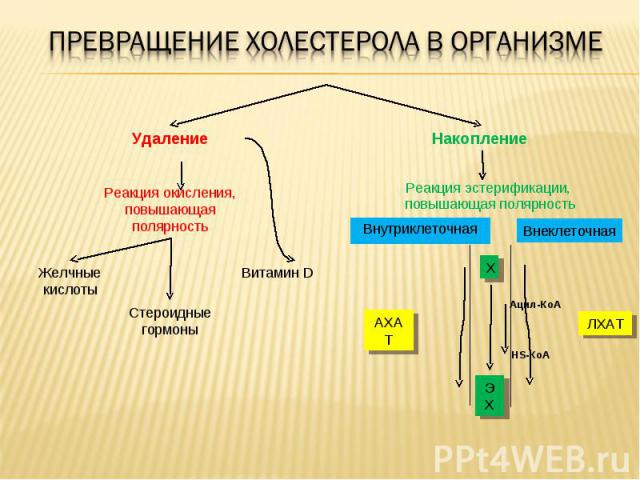
Витамин D Стероидные гормоны Желчные кислоты Реакция окисления, повышающая полярность Накопление Удаление ЭХ Х АХАТ ЛХАТ Ацил-КоА HS-КоА Реакция эстерификации, повышающая полярность Внутриклеточная Внеклеточная
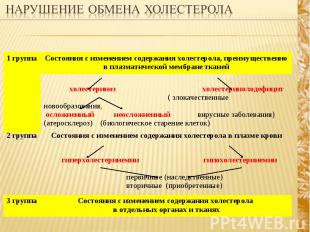
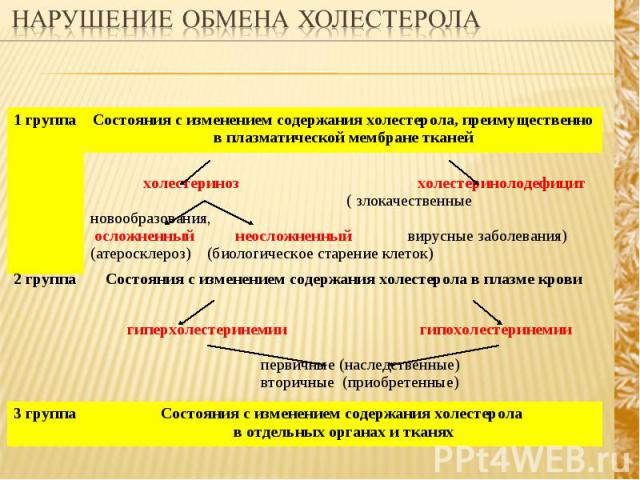
1 группа Состояния с изменением содержания холестерола, преимущественно в плазматической мембране тканей холестериноз холестеринолодефицит ( злокачественные новообразования, осложненный неосложненный вирусные заболевания) (атеросклероз) (биологическое старение клеток) 2 группа Состояния с изменением содержания холестерола в плазме крови гиперхолестеринемии гипохолестеринемии первичные (наследственные) вторичные (приобретенные) 3 группа Состояния с изменением содержания холестерола в отдельных органах и тканях

Почему повышается уровень в плазме крови холестерола и изменяется соотношение ЛПНП и ЛПВП ? Предположения: клиницисты большую роль отводят «риск-факторам»: курение, переедание или дисбаланс в питании (жиры и углеводы), гипертензия, стрессы; заболевания печени (как правило снижается активность ЛХАТ за счет снижения синтеза активатора фермента - апо-АI); снижение уровня половых гормонов; генетические дефекты ЛПНП-рецепторов;

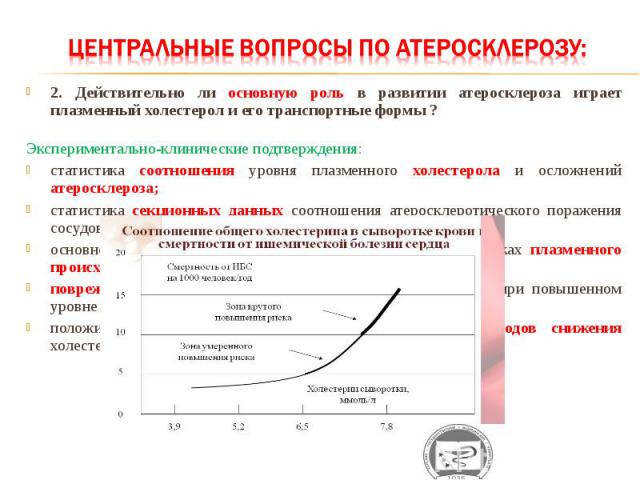
2. Действительно ли основную роль в развитии атеросклероза играет плазменный холестерол и его транспортные формы ? Экспериментально-клинические подтверждения: статистика соотношения уровня плазменного холестерола и осложнений атеросклероза; статистика секционных данных соотношения атеросклеротического поражения сосудов и уровня плазменного холестерола; основное количество холестерола в атеросклеротических бляшках плазменного происхождения; поврежденные участки интимы сосудов могут превращаться при повышенном уровне холестерола в атеросклеротические бляшки; положительное статистически подтвержденное влияние методов снижения холестерола на частоту осложнений атеросклероза.
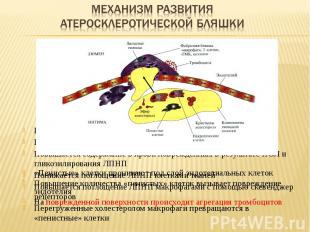
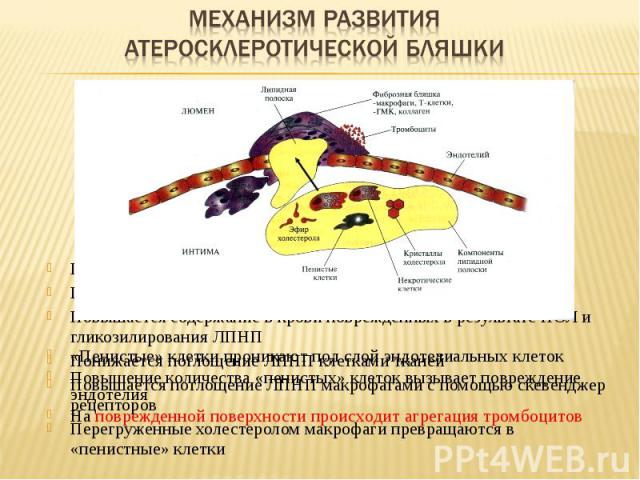
Повышается содержание ЛПНП в крови Повышается время жизни ЛПНП Повышается содержание в крови поврежденных в результате ПОЛ и гликозилирования ЛПНП Понижается поглощение ЛПНП клетками тканей Повышается поглощение ЛПНП макрофагами с помощью скевенджер рецепторов Перегруженные холестеролом макрофаги превращаются в «пенистные» клетки «Пенистые» клетки проникают под слой эндотелиальных клеток Повышение количества «пенистых» клеток вызывает повреждение эндотелия На поврежденной поверхности происходит агрегация тромбоцитов

Первичная профилактика начинается с момента возникновения высокой вероятности развития осложнений атеросклероза: 1. Коэффициент атерогенности Хобщ. - Хлпвп Хлпнп - не более 3,5 Х лпвп Хлпвп 2. Содерожание Хобщ. - не более 5,2 ммоль/л Максимальное снижение факторов риска !

ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ АНАЛИЗА ЛИПИДОВ СЫВОРОТКИ Концентрация в плазме, ммоль/л Желательная Погранично высокая Высокая Холестерин общий < 5,2 5,2 – 6,5 > 6,5 ХС-ЛПНП < 3,36 3,36 – 4,14 > 4,14 ХС-ЛПВП * > 1,0 0,9 – 1,0 < 0,9 Триглицериды < 2,0 2,0 – 2,5 > 2,5 Индекс атерогенности < 3,0 3 - 4 > 4

Вторичная профилактика начинается после осложнений атеросклероза (инсульт, инфаркт миокарда и т.д.), по существу это лечебные мероприятия: Изменение питания - снижение потребления холестерина - снижение калорийности за счет жиров и углеводов - увеличение потребления витаминов с антиоксидантным действием (С, Е, Р, А) Изменение образа жизни - отказ от курения (никотин повышает ПОЛ, в т.ч. ЛПНП) - увеличение физической нагрузки (повышает синтез ЛПВП) - снижение стрессорных нагрузок Медикаментозное лечение - полимеры, адсорбирующие желчные кислоты (холестид, холестероламин и др.) - ниацин и производные (снижают образование ЛПОНП) - фибраты (клофебрат и др.) -повышают содержание ЛПВП препараты, содержащие полиненасыщенные жирные кислоты (омакора и др.) (снижают риск тромбообразования) - ингибиторы ГМГ-СоА-редуктазы – статины (мевакор, закор и др.) Эфферентные методы лечения - гемосорбция, плазмосорбция

«Медицина есть прибавление и отнятие. Отнятие всего того, что изменено, прибавление же недостающего. И кто это лучше делает, тот и наилучший врач» ГИППОКРАТ

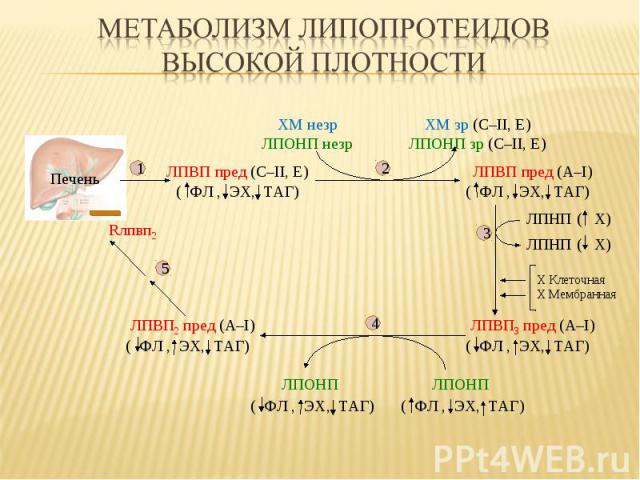
Печень ( Х) ( Х) ЛПВП пред (С–II, E) ЛПВП пред (А–I) ( ФЛ , ЭХ, ТАГ) ( ФЛ , ЭХ, ТАГ) ХМ незр ЛПОНП незр ХМ зр (С–II, E) ЛПОНП зр (С–II, E) ЛПВП3 пред (А–I) ( ФЛ , ЭХ, ТАГ) ЛПВП2 пред (А–I) ( ФЛ , ЭХ, ТАГ) Rлпвп2 ( ФЛ , ЭХ, ТАГ) ( ФЛ , ЭХ, ТАГ) ЛПОНП ЛПОНП ЛПНП ЛПНП Х Клеточная Х Мембранная 1 2 3 4 5