Презентация на тему: кандидоз

Кандидоз органов пищеварительной системы Шевяков Михаил Александрович Профессор кафедры клинической микологии, аллергологии и иммунологии НИИММ СПбМАПО

Классификация патогенных микромицетов. Возбудители эндемичных микозов. Histoplasma, Coccidioides, Paracoccidioides, Blastomyces. Дерматомицеты. Trichophyton rubrum, Microsporum canis, Epidermophyton floccosum. Плесневые грибы. Aspergillus spp., Penicillium spp., Mucor spp., Absidia. Дрожжеподобные грибы. Cryptococcus neoformans, Malassezia furfur, Candida spp.

Кандидоз слизистых оболочек ЖКТ Патогенез и группы риска Клинические проявления Диагностика и объем обследования Принципы и стандарты лечения

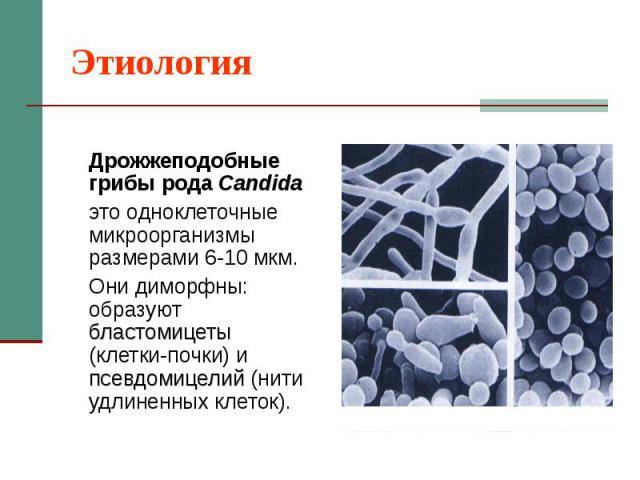
Этиология Дрожжеподобные грибы рода Candida это одноклеточные микроорганизмы размерами 6-10 мкм. Они диморфны: образуют бластомицеты (клетки-почки) и псевдомицелий (нити удлиненных клеток).
Кандидоз – оппортунистическая инфекция. Candida spp. широко распространены в окружающей среде. Контакт индивида с ними ординарен. Исход контакта обусловлен состоянием резистентности индивида.

Факторы патогенности Candida spp. Способность к адгезии на тканях хозяина и образованию «биопленок» на полимерном покрытии медицинского оборудования (agglutinin like protein 7, Hwp1 protein) Способность к трансформации в псевдомицелий, инвазирующий ткани хозяина Синтез гидролитических энзимов, таких как секретируемые аспартил-протеиназы (SAPs) и фосфолипазы, вызывающих повреждение тканей хозяина Микогенная сенсибилизация за счет алкогольдегидрогеназы и кислого Р2-протеина

Факторы патогенности Candida - 2 Фенотипическая изменчивость, которая может играть роль в процессах адаптации грибов к различным анатомическим нишам и формировании резистентности к антимикотикам Иммуномодуляторные эффекты, повреждающие систему антимикробной резистентности хозяина Токсигеность за счет гемолизина и эндотоксинов Подавление облигатной бактериобиоты слизистых оболочек хозяина и формирование микст-инфекции

Факторы антифунгальной резистентности ЖКТ. Слизистая оболочка, мукополисахариды слизи Нормобиота: Bifidobacterium spp., Lactobacilus spp.и др. Пищеварительные ферменты. Гуморальные факторы: Лизоцим, комплемент, IgA, трансферрин, a-антитрипсин Фагоцитоз ПМЯЛ, МНФ, ЕК. В-лимфоциты: IgA, IgM, IgG. Клетки Лангерганса Т-клетки (Th1,Th2,Treg)
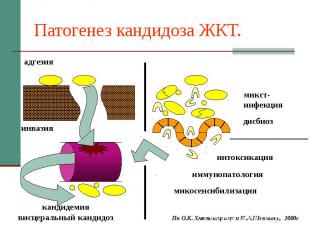
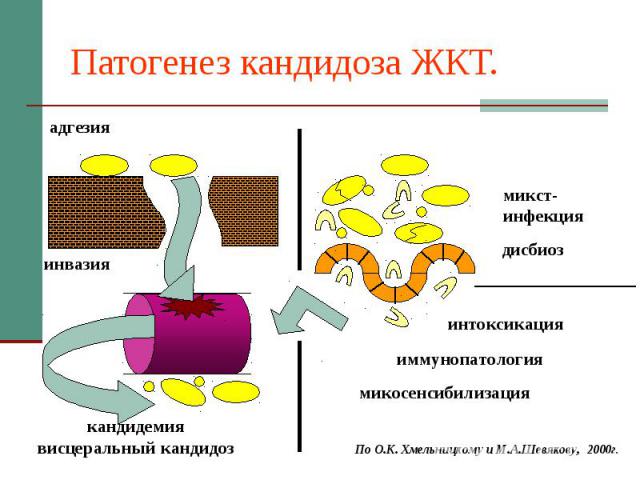
Патогенез кандидоза ЖКТ.

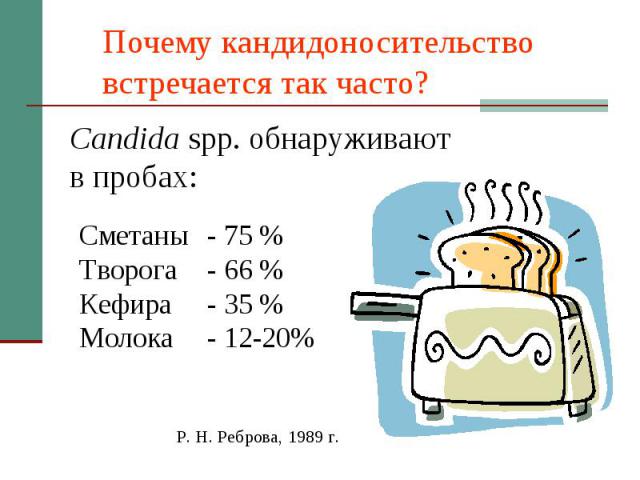
Кандидоносительство в ЖКТ Кандидоносительство среди здоровых лиц: В полости рта 10-25% В кишечнике 65-80% Главный признак кандидоносительства – транзиторность


Методы диагностики кандидоза ЖКТ

Кандидоз ЖКТ: группы риска. Физиологические иммунодефициты Генетически детерминированные иммунодефициты СПИД Онкологические заболевания Аллергические и аутоиммунные болезни Заболевания эндокринной системы Антибактериальная терапия «Истощающие» заболевания, стрессы Нутрициологические иммунодефициты Трансплантация «Криптогенные» иммунодефициты

Культуральный метод Преимущества: возможность видовой идентификации C. albicans, C. tropicalis, C. parapsilosis, C. krusei, C. glabrata и др. тест на чувствительность к антимикотикам Недостаток: невозможность дифференцировать кандиданосительство и кандидоз при исследовании биоматериалов «открытых систем».

Морфологический метод. Преимущества: Демонстрирует псевдомицелий Candida spp.- «золотой стандарт» диагностики инвазивного кандидоза слизистых оболочек Экономичность, доступность Недостатки: Ограниченная чувствитель- ность при эндоскопической биопсии «Не работает» при канди- дозном дисбиозе
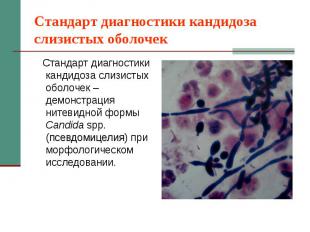
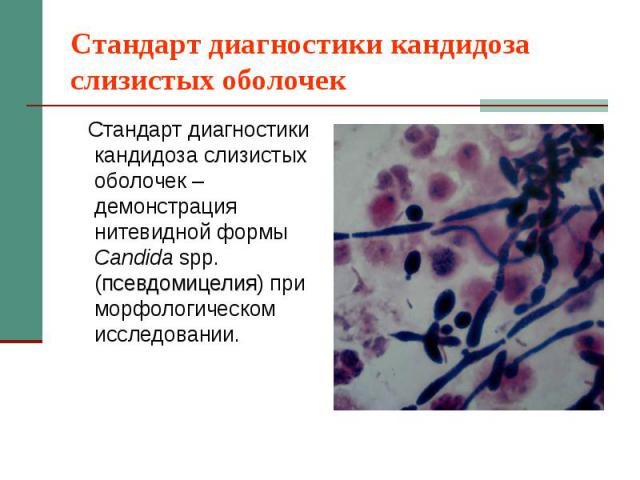
Стандарт диагностики кандидоза слизистых оболочек Стандарт диагностики кандидоза слизистых оболочек – демонстрация нитевидной формы Candida spp. (псевдомицелия) при морфологическом исследовании.

Первый девиз микологов Ищи псевдомицелий!
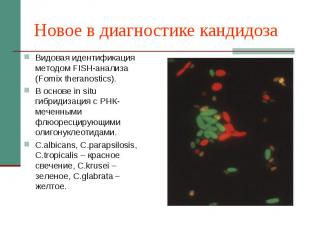
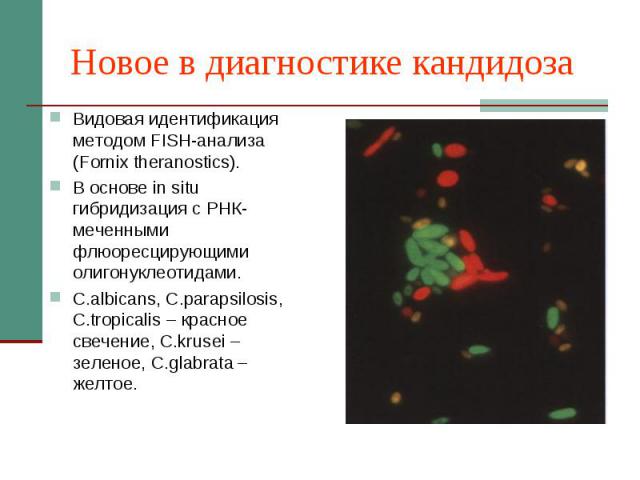
Новое в диагностике кандидоза

Классификация кандидоза ЖКТ. 1. Орофарингеальный кандидоз 2. Кандидоз пищевода 3. Кандидоз желудка: диффузный, фокальный. 4. Кандидоз кишечника: диффузный, фокальный, кандидозный дисбиоз. 5. Перианальный кандида-дерматит

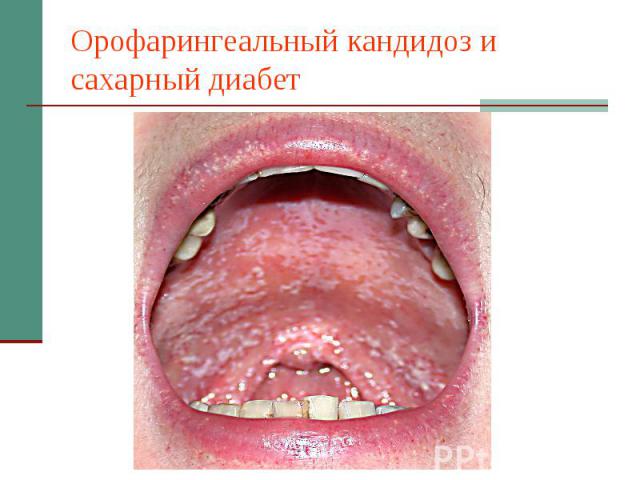
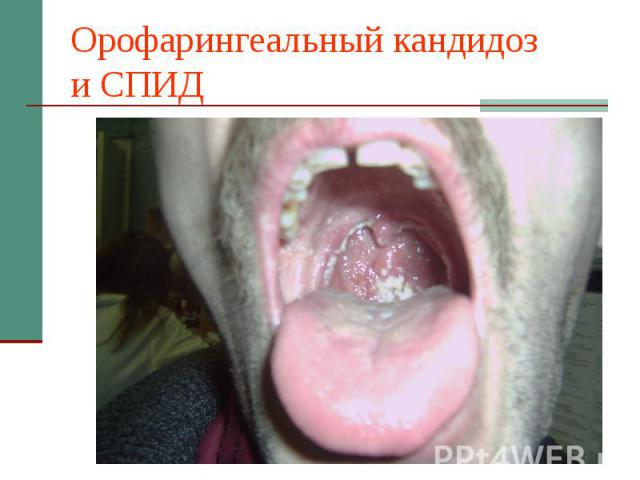
Эпидемиология Орофарингеальный кандидоз: «Общепрофильные» больные 2-5% Больные сахарным диабетом 1 типа до 15% Получающие системные ГКС - 20% Больные СПИД до 60% Кандидоз пищевода: «Здоровые субъекты» 0,25% «Общепрофильные» больные 1-2% Больные сахарным диабетом 1 типа до 10% Получающие системные ГКС - 22% Больные СПИД до 30%

Местные факторы риска ОФК. Съемные зубные протезы Терапия ГКС-ингаляциями Ксеростомия Курение Lichen ruber planus Соска-пустышка Эндотрахеальная интубация
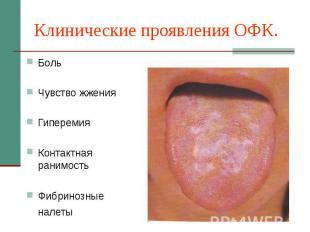
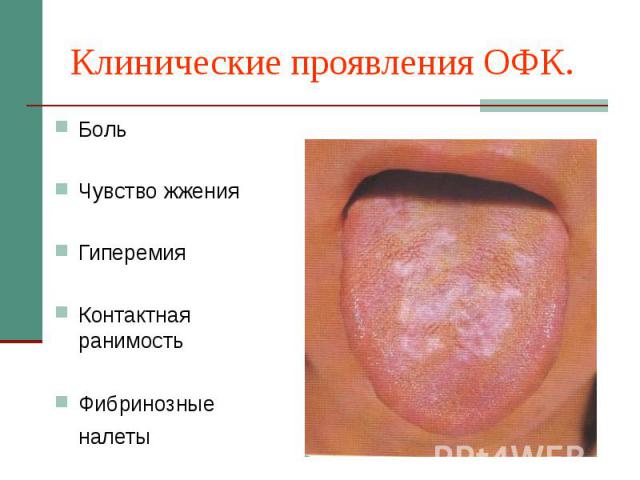
Клинические проявления ОФК. Боль Чувство жжения Гиперемия Контактная ранимость Фибринозные налеты
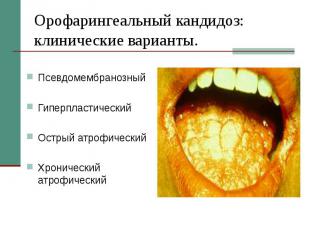
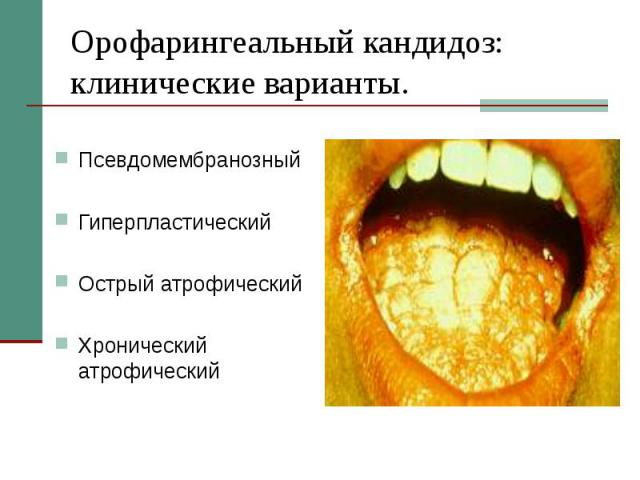
Орофарингеальный кандидоз: клинические варианты. Псевдомембранозный Гиперпластический Острый атрофический Хронический атрофический
Орофарингеальный кандидоз и бронхиальная астма
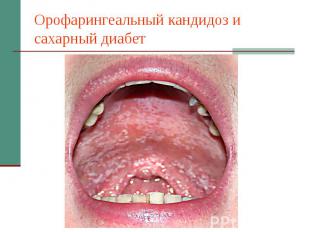
Орофарингеальный кандидоз и сахарный диабет
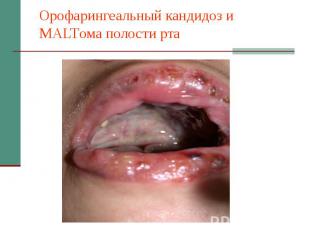
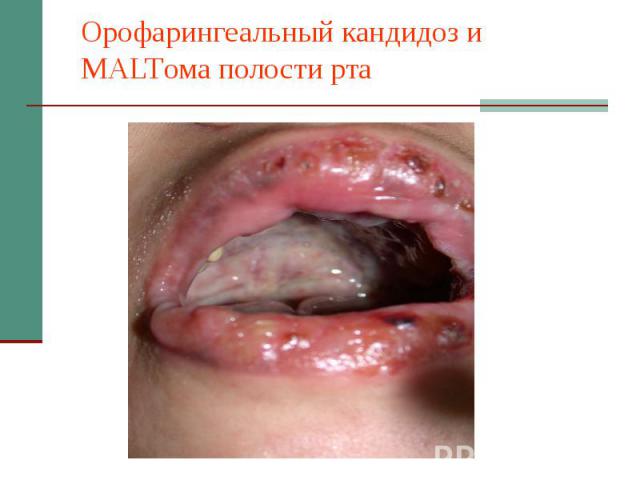
Орофарингеальный кандидоз и MALTома полости рта
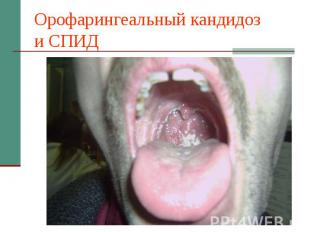
Орофарингеальный кандидоз и СПИД

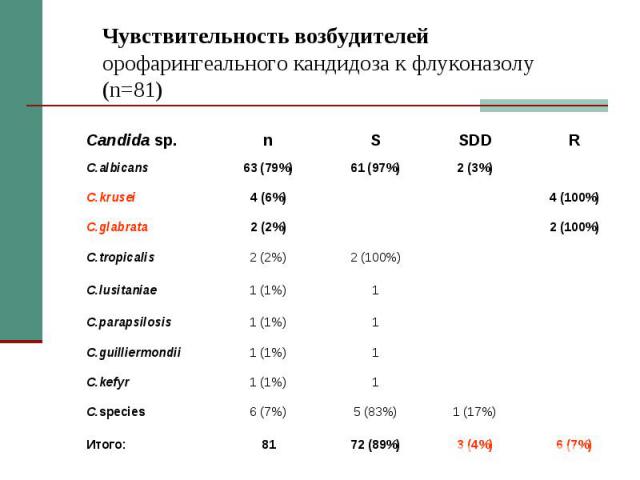
Диагностика ОФК Микроскопия и посев соскоба с языка, слизистой щек, миндалин, десен. Критерий диагностики: клинические признаки и выявление псевдомицелия Candida spp. при микроскопии. Определение вида возбудителя показано при рецидивирующем течении и\или резистентности к стандартной антимикотической терапии.
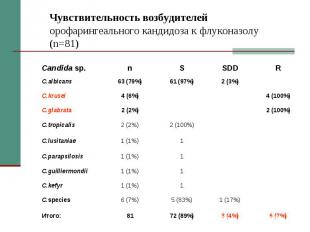

Кандидоз пищевода: клинические особенности. Местные факторы риска: ожог, ахалазия, дивертикулез, полипоз, оперативное лечение. Жалобы: дисфагия, одинофагия, ретростернальный дискомфорт.
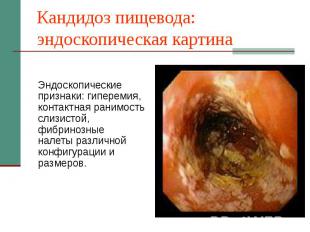
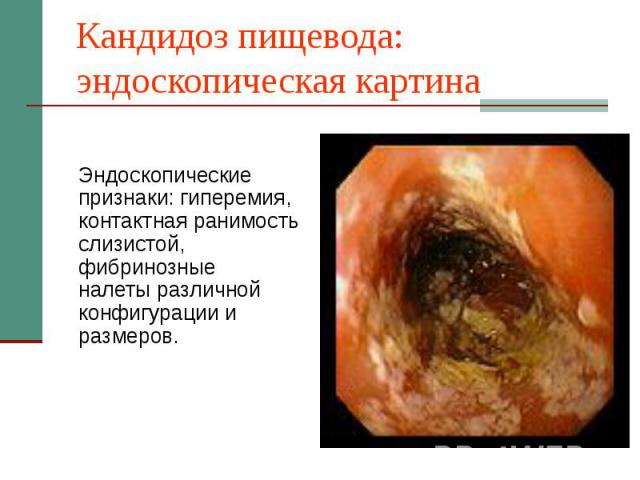
Кандидоз пищевода: эндоскопическая картина Эндоскопические признаки: гиперемия, контактная ранимость слизистой, фибринозные налеты различной конфигурации и размеров.
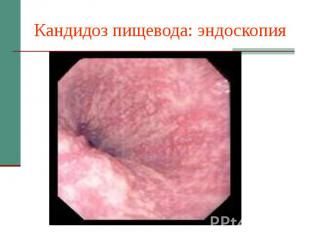
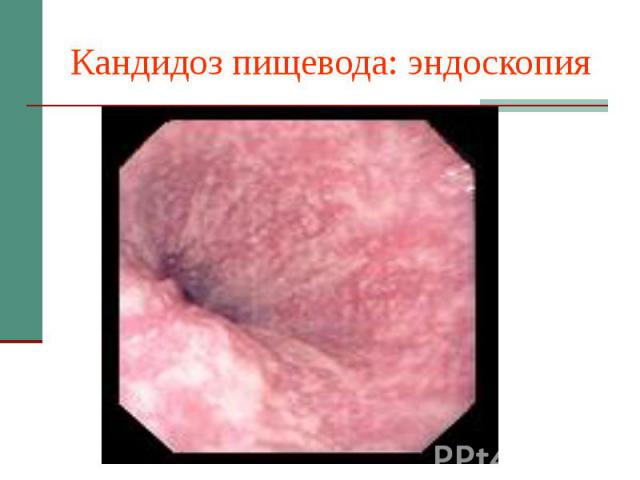
Кандидоз пищевода: эндоскопия
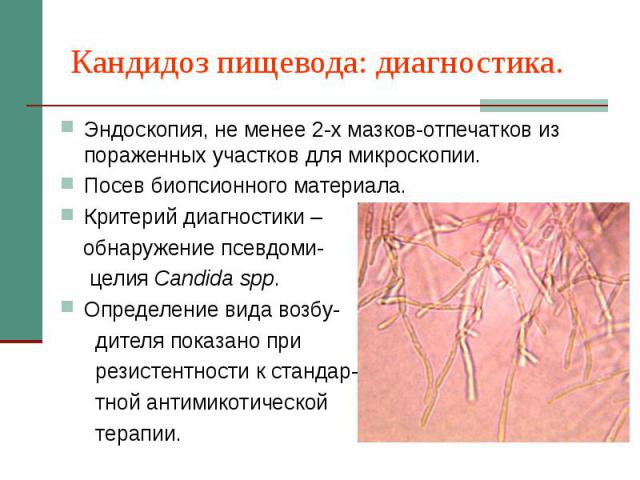
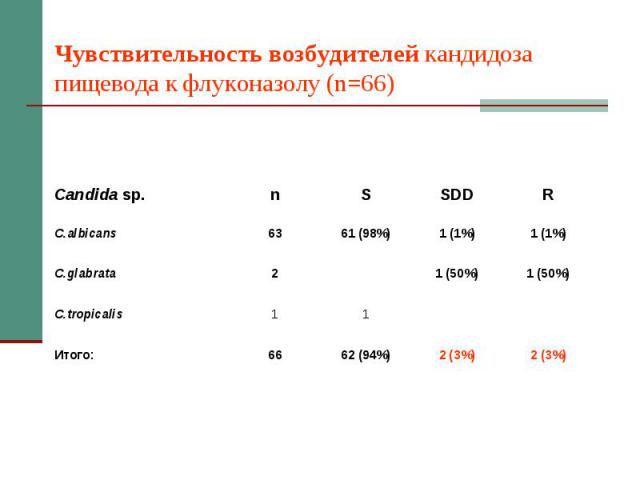
Кандидоз пищевода: диагностика. Эндоскопия, не менее 2-х мазков-отпечатков из пораженных участков для микроскопии. Посев биопсионного материала. Критерий диагностики – обнаружение псевдоми- целия Candida spp. Определение вида возбу- дителя показано при резистентности к стандар- тной антимикотической терапии.
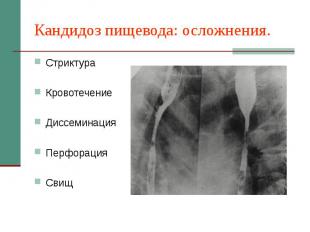
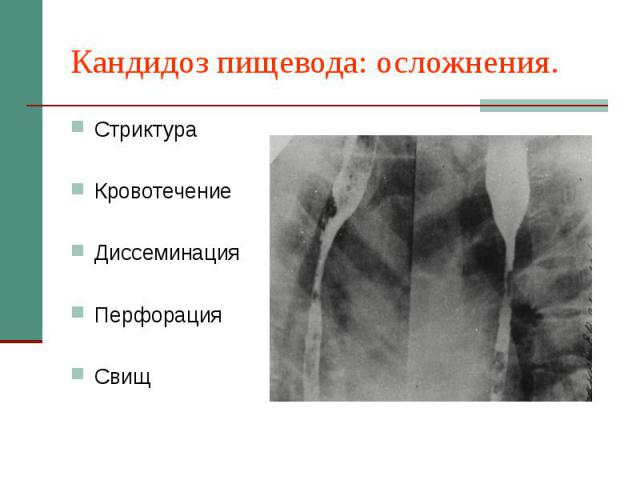
Кандидоз пищевода: осложнения. Стриктура Кровотечение Диссеминация Перфорация Свищ

Дифференциальная диагностика кандидоза пищевода Кандидоз пищевода может маскироваться и/или сочетаться с другими поражениями: рефлюкс-эзофагит пищевод Барретта герпес-эзофагит плоские лейкоплакии красный плоский лишай ожоги пищевода опухоли пищевода

Кандидоз желудка: клинические особенности. Грибы Candida spp. контаминируют слизистую оболочку желудка у 54,2% больных язвенной болезнью и у 10,3% больных хроническим гастритом, сохраняя рост даже при рН =2.0 (M.Zwolinska-Wcisto et. al., 2001). Местные факторы риска: гипохлоргидрия, эрозивно - язвенные изменения, ожог. Диффузный кандидоз желудка – специфический фибринозно-эрозивный гастрит. Фокальный кандидоз желудка – вторичен при язвенной болезни, чаще после хеликобактер – эрадикационной терапии, одна из причин труднорубцующихся язв. Критерий диагностики: обнаружение псевдомицелия Candida spp. при микроскопии биопсийных материалов.

Внимание! План обследования пациента с впервые выявленным кандидозом слизистых оболочек Уточнение анамнеза Кровь на «Комбибест ВИЧ-1,2 Аг/Ат» Клинический анализ крови Кровь на гликозилированный гемоглобин (норма 4,4-6,3%). Исключение онкологических заболеваний (ФЛГ легких, ФГДС, RRS. Дополнительно для мужчин - УЗИ предстательной железы, дополнительно для женщин - УЗИ молочных желез и гениталий с консультацией гинеколога)
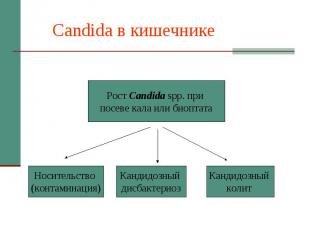
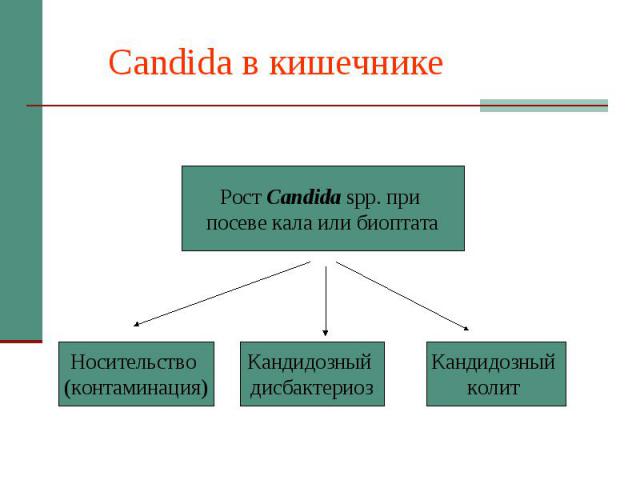
Candida в кишечнике

Патогенетические варианты кандидоза кишечника

Инвазивный кандидоз кишечника: клинические особенности. Факторы риска диффузного инвазивного кандидоза кишечника: гемобластозы, лимфома, солидные опухоли, трансплантация. Для этих состояний (особенно нейтропения после ПХТ) высок риск кандидоза печени, селезенки, ЖВП, поджелудочной железы и аспергиллеза.

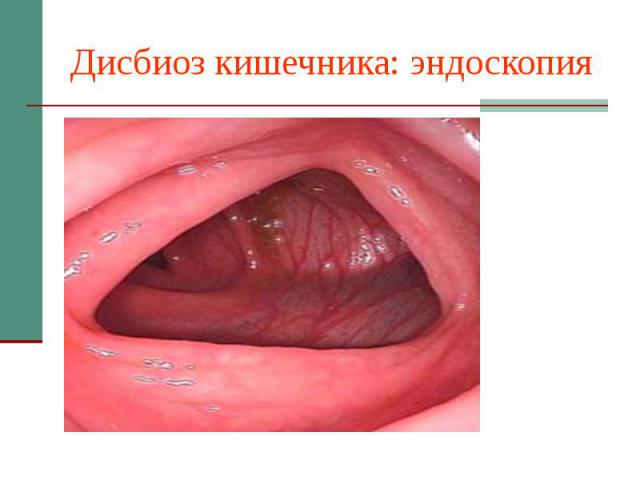
Дисбиоз кишечника с избыточным ростом Candida spp.: диагностика. Инвазии в слизистую нет, колита нет, псевдомицелия нет. Критерии диагностики: Синдром кишечной диспепсии Лабораторно подтвержденный дисбиоз кишечника ( т.е. дефицит нормобиоты ниже 100 млн КОЕ/г ) Рост Candida spp. свыше 1000 КОЕ/г.
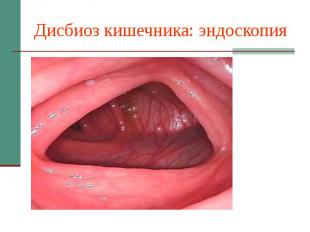
Дисбиоз кишечника: эндоскопия

Дисбиоз кишечника с избыточным ростом Candida spp.: клинические особенности. Жалобы на абдоминальный дискомфорт, флатуленцию, неоформленный стул. Микст-инфекция в 63% случаев ( усл.-пат. E.Coli, Klebsiella, Clostridium, Morganella, Staphilococcus aureus, Pseudomonas aeroginosa, Bacteroides, Lamblia и др.) Микогенная сенсибилизация у 10-15% пациентов.

Этиология антибиотик-ассоциированной диареи.

«Candida-синдром» «Candida-синдром» (термин ФРГ): головная боль, слабость, флатуленция, стремление к употреблению сладкого, кожный зуд. Перекрестное исследование симптомов и структуры заболеваемости 308 пациентов амбулатории. Доказанна ассоциация факта роста грибов Candida в стуле с пищевой аллергией, аллергозами в целом, рецидивирующим кандидозным вульвовагинитом (53%/34%), курением (58%/29%). D.Jobst, K.Kraft, Mycosen, N 49, 2006.

Кандидоз кишечника: нарушение местной резистентности. Сравнительный уровень Ig-синтезирующих клеток слизистой оболочки толстой кишки при дисбиозе кишечника с избыточным ростом Candida spp. и в норме на мм2.
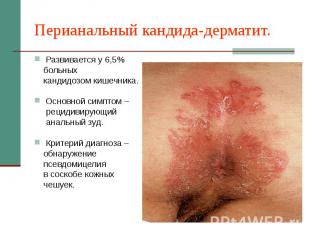
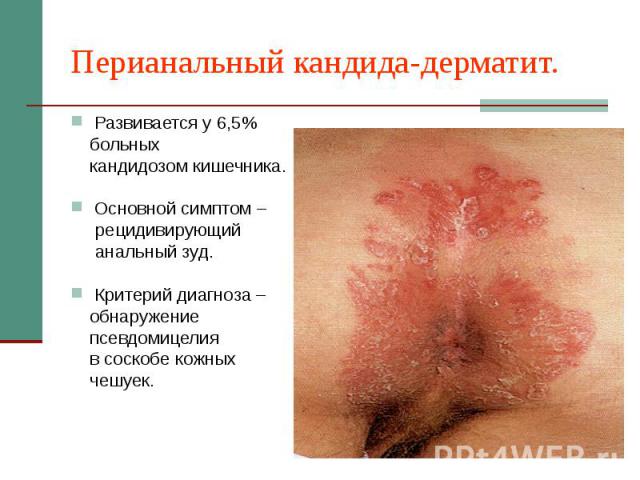
Перианальный кандида-дерматит. Развивается у 6,5% больных кандидозом кишечника. Основной симптом – рецидивирующий анальный зуд. Критерий диагноза – обнаружение псевдомицелия в соскобе кожных чешуек.
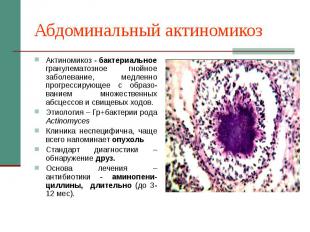
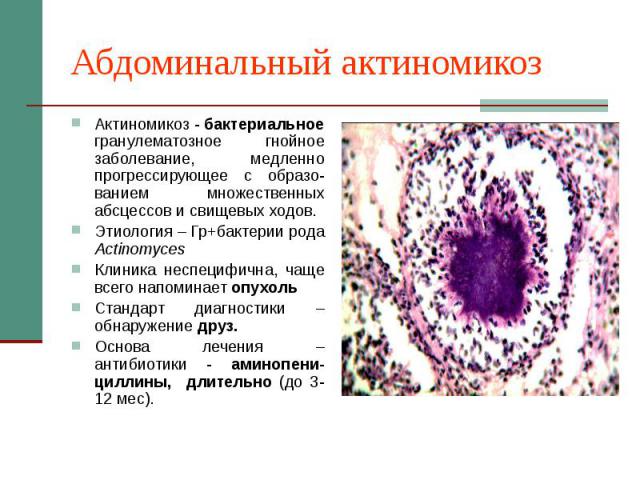
Абдоминальный актиномикоз Актиномикоз - бактериальное гранулематозное гнойное заболевание, медленно прогрессирующее с образо-ванием множественных абсцессов и свищевых ходов. Этиология – Гр+бактерии рода Actinomyces Клиника неспецифична, чаще всего напоминает опухоль Стандарт диагностики – обнаружение друз. Основа лечения – антибиотики - аминопени-циллины, длительно (до 3-12 мес).

Лечение кандидоза ЖКТ: общие принципы.

Второй девиз микологов Каков фон – таков прогноз

Глюкометр – основа контроля СД
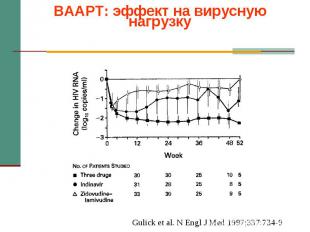

Факторы, влияющие на выбор антифунгального препарата Этиология Патогенез Локализация Чувствительность возбудителя Профиль безопасности Функция печени и почек Взаимодействие с другими лекарственными средствами Экономические аспекты по A.H. Groll, 2004.

Антифунгальные средства для лечения кандидоза. Связываются со стеролами мембран клеток, угнетают биосинтез эргостерола клеточной стенки микромицетов, ингибируют синтез бета-1,3-D-глюкана. 1. Полиеновые: амфотерицин В, нистатин, натамицин 2. Азольные: клотримазол, кетоконазол, флуконазол, итраконазол, вориконазол, позаконазол, равуконазол, альбаконазол 3. Эхинокандины: каспофунгин, микафунгин, анидулафунгин
Новые антифунгальные препараты
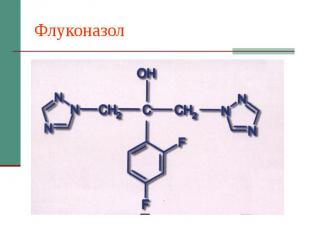
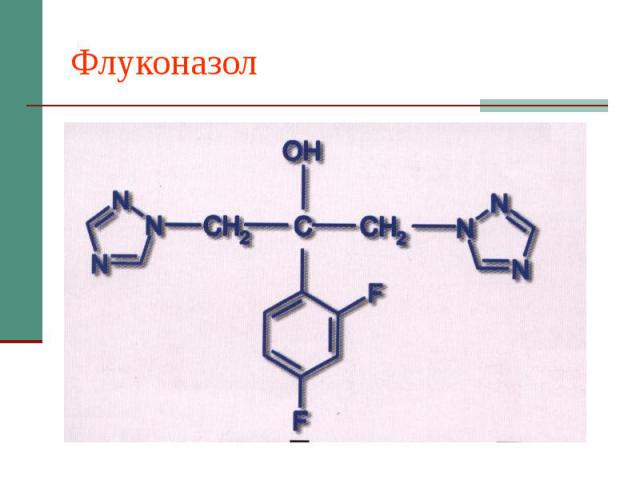
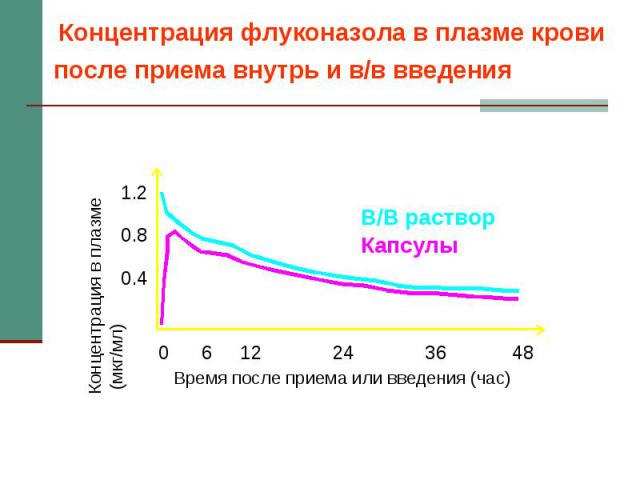
Флуконазол

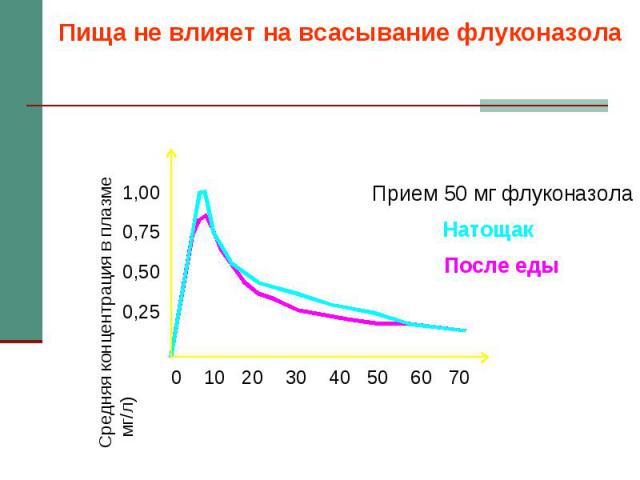
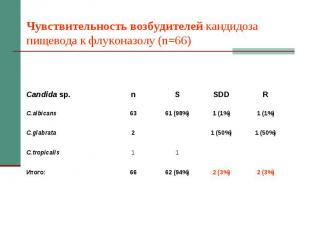
Флуконазол Капсулы по 50, 100, 150 мг и раствор для в/в инфузий. Суточная дозировка 100-200 (400) мг, детям – 3 мг/кг/сут. Показания – кандидоз слизистых оболочек, висцеральный кандидоз, криптококкоз. Хорошая резорбция, независимая от кислотности желудка. Взаимодействие: кумариновые антикоагулянты, пероральные гипогликемизирующие, гидрохлортиазид, фенитоин, рифампицин, циклоспорин, теофиллин, терфенадин, зидовудин. Особенности: может быть толерантность C.krusei, C.glabrata, C.pseudotropicalis.

Флуконазол противопоказания Повышенная чувствительность к препарату или близким по структуре азольным соединениям Одновременный прием препаратов, удлиняющих интервал QT Дети до 3-х лет Беременность С осторожностью – при печеночной и почечной недостаточности, алкоголизме

Флуконазол побочные действия Диспепсия (изменение вкуса, тошнота, рвота, диарея, метеоризм, абдоминальные боли) Неврологические симптомы (головокружение) Увеличение продолжительности интервала QT Редко – нарушения функции печени, почек, цитопения, гиперхолестеринемия, гипертриглицеридемия, гипокалиемия

ФЛЮКОСТАТ

О пользе стандартов

Лечение ОФК Флуконазол 100-200 мг\сут 7-14 дней При рецидивирующем течении: Флуконазол 200 мг\нед. – длительно Препараты второго ряда – клотримазол 50 мг/сут, нистатин 1-2 млн ЕД/сут, итраконазол 200 мг/сут, или амфотерицин В 0,3-0,7 мг/кг/сут внутривенно Peter G.Pappas et all., Clin.Inf.Dis., 2004

Местное лечение ОФК. Кандид (клотримазол 1% раствор , т.е. 10 мг в 1 мл, во флаконе 15 мл) для нанесения в полости рта по 1 мл 5 раз в сутки курсами по 20 дней. Гексетидин («Гексорал», 2% - аэрозоль или р-р для полоскания) аппликации в полость рта 10-15 мл после еды, дважды в день с интервалом 12 ч, 20-30 дней. Стоматофит (спиртовой р-р) Кора дуба, ромашка, шалфей, арника, тимьян, мята, аир. Флакон 45 мл. По 7,5 мл на 50 мл воды, полоскать 3-4 р/день, 15 дней. Имудон (лиофилизированная смесь сухих бактерий, включая Candida albicans) 8 таб/сут, интервал между приемами 2-3 часа, таблетки следует полностью рассасывать, не разжевывая. Курс 10-20 дней.

Лечение кандидоза пищевода и желудка Препарат выбора: флуконазол 100-200 мг/сут в течение 2-4 нед. Препараты второй линии: в течение 2-4 недель итраконазол 200-400 мг/сут каспофунгин внутривенно 70 мг/сут в первый день, а затем 50 мг/сут внутривенно в одно введение вориконазол внутривенно 6 мг/кг/сут каждые 12 часов в первый день, а затем 4 мг/кг/сут каждые 12 часов позаконазол по 400 мг (10 мл суспензии) 2 раза в день внутрь во время еды кетоконазол 200-400 мг/сут амфотерицин В 0,3-0,7 мг/кг/сут Применение нерезорбируемых антимикотиков (нистатин, натамицин) - неэффективно.

Гепатопротекция

Принципы лечения кандидоза кишечника Антифунгальные препараты. По показаниям – антибактериальные энтеросептики. Пробиотики (препараты живых культур нормобиоты) и пребиотики (стимуляторы роста резидентной нормобиоты) Диетотерапия (ограничение сахаров). Коррекция ферментопатии, нарушений моторики, микосенсибилизации. Консолидация ремиссии (пребиотики)

Пимафуцин (натамицин) Пимафуцин - таблетки, покрытые кишечнорастворимой оболочкой, содержат 100 мг натамицина, в упаковке 20 шт., Оболочка растворяется в кишечнике, практически не всасывается, действует только в просвете. Резистентность Candida spp. не отмечена. Может назначаться в период беременности и кормления грудью, новорожденным. Возможна комбинация с энтеросептиками.

ПИМАФУЦИН (натамицин) Кишечнорастворимые таблетки Пимафуцина – препарат выбора для селективной деконтаминации при кандидозе кишечника Способ применения: по 1 таблетке (100 мг) 4 раза в день после еды 5-10 дней


ЭУБИКОР®: СПОСОБ ПРИМЕНЕНИЯ

Лечение перианального кандидоза

Микозорал мазь 2% - 15г Показания к применению: Отрубевидный лишай, паховая эпидермофития Микоз кистей и стоп, микроспория Трихофития (гладкой кожи), кандидоз гладкой кожи

Акридерм ГК крем

Причины неэффективности антифунгальной терапии Неадекватность выбора препарата, дозы и длительности курса. Толерантность штамма Candida. Характер фоновых заболеваний.

Профилактика кандидоза пищеварительного тракта Главный принцип: коррекция ИДС и факторов риска Профилактика ОФК: уход за зубными протезами, спейсер при бронхиальной астме, зубные пасты с антимикробным действием (напр. Лесмин-дент) Профилактика кандидоза пищевода: запрет на обжигающую пищу Профилактика кандидозного дисбиоза: полиены, про- и пребиотики Азолы для профилактики кандидоза: опасность селекции резистентных штаммов

Запись на консультации: 511-78-46 Обучение: 510-36-10 Факс: 510-62-40 www.rusmedserv.com\mycology