Презентация на тему: 2. БАР II типа 2008

Модуль 2 Биполярное расстройство II типа

Задачи обучения По окончании этой презентации участники должны уметь: – Понимать сложности диагностики биполярного расстройства II типа и расстройств биполярного спектра – Распознавать факторы, которые могут приводить к ошибке в диагнозе – Пользоваться оценочными шкалами и знать характеристики больных, которые могут способствовать диагностике биполярного расстройства II типа – Распознавать коморбидные расстройства, связанные с биполярным расстройством II типа – Разъяснять больным с биполярным расстройством II типа принципы и особенности доступного для них лечения

Биполярное расстройство по DSM-IV
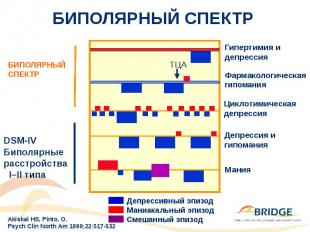
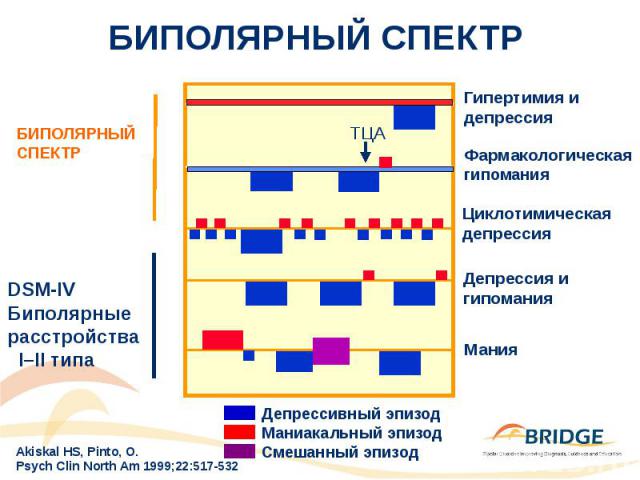
БИПОЛЯРНЫЙ СПЕКТР

Клинические различия между биполярными расстройствами I и II типа

Гипомания (DSM-IV) Повышенное, экспансивное/несдержанное или раздражительное настроение По крайней мере три дополнительных маниакальных симптома Продолжительность по меньшей мере 4 дня Изменения, заметные окружающим Отсутствие госпитализации и психотических симптомов Большая социальная или профессиональная состоятельность по сравнению с манией Развитие не вследствие прямых эффектов принятого вещества или общего медицинского состояния

«Солнечная» сторона гипомании Меньше времени на сон Больше побуждений и энергии Больше уверенности в себе Возросшая мотивация к работе Возросшая социальная активность Возросшая физическая активность

«ТЕМНАЯ» СТОРОНА ГИПОМАНИИ Больше перемещений, неосторожного вождения Возросшие расходы денег, необоснованные покупки Неосмотрительные шаги в бизнесе или инвестициях Повышенная раздражительность, нетерпеливость Лёгкая отвлекаемость внимания Повышенная потребность в сексе и интерес к нему Возросшее потребление кофе, сигарет Возросшее потребление алкоголя, наркотиков

БИПОЛЯРНОЕ РАССТРОЙСТВО II ТИПА Клинические характеристики: – Депрессия – преобладающее расстройство настроения – Хроническое течение с высокой частотой эпизодов – Высокий риск суицидального поведения – Высокая частота быстроциклического течения – Высокая частота коморбидных расстройств (например, тревожных, фобических, токсикомании и т.д.) – Семейный анамнез отягощен биполярными расстройствами – Диагностическая стабильность Пациенты с биполярным расстройством проводят 33% времени в состоянии депрессии в сравнении с 11% – в маниакальном

Распространённость биполярного расстройства II типа (%)

Диагностические соображения

Диагноз Не существует лабораторных исследований, имеющих практическую клиническую ценность Нормальные результаты анализов крови, КТ/МРТ и ЭЭГ Диагноз основывается на клинической оценке, подкрепленной использованием скриниговых инструментов и диагностических шкал Корректность диагноза зависит от тщательного выявления эпизодов гипомании

Факторы, обусловливающие гиподиагностику Критерии диагностики гипомании по DSM-IV являются чересчур строгими, требуя наличия развернутой маниакальной симптоматики в течение не менее 4-х дней В то время как средняя продолжительность гипомании – 1-3 дня Как правило, сами пациенты не осознают наличие у себя гипомании Не воспринимая данное состояние как болезненное, а, наоборот, считая его нормальным или желательным Члены семьи чаще распознают симптомы гипомании, чем сами больные Наибольшее число случаев неправильной диагностики бывает при наличии больших депрессивных эпизодов 30–50% случаев большого депрессивного расстройства на самом деле относятся к биполярному расстройству II типа Частичное перекрывание симптомов в силу высокого уровня коморбидности с другими психическими расстройствами также затрудняет диагностику

Систематический скрининг гипоманиакальных эпизодов улучшает диагностику Обследовано 537 пациентов с большим депрессивным расстройством При первом визите у 22% пациентов выявлено биполярное расстройство II типа При втором визите, месяц спустя, на основании систематического скрининга гипомании у 40% пациентов выявлено биполярное расстройство II типа

Зачем необходим скрининг при выявлении биполярного расстройства? Период между первым обращением за помощью и установлением правильного диагноза может составлять У 50% пациентов >5 лет (из них у 35%>10 лет)1 В 2/3 случаев до момента установления правильного диагноза пациента обследуется у 4-х врачей1 Высокий суицидальный риск Суицидальные попытки – у 25–50% пациентов2 Завершенные суициды – у 17–19% пациентов3 Течение заболевания может ухудшаться в результате назначения антидепрессантов (так как депрессия является наиболее клинически выраженным состоянием) без стабилизаторов настроения4

Дифференциальная диагностика и скрининг при выявлении биполярного расстройства II типа Самоопросник гипомании / Hypomania checklist (HCL-32) Самоопросник, состоящий из 32 пунктов, предназначенный для выявления гипоманий у амбулаторных пациентов Самоопросник «расстройства настроения» /Mood Disorder Questionnaire (MDQ) Самоопросник, направленный на выявление эпизодов мании/гипомании в анамнезе Состоит из 13 пунктов с вариантами ответов да/нет, составленных как с учетом критериев DSM-IV, так и на основе клинического опыта 7 и более баллов указывают на наличие мании/гипомании Так же дает возможность оценить связанное с заболеванием нарушение функционирования Оценочная шкала «расстройства биполярного спектра» / Bipolar Spectrum Diagnostic Scale (BSDS) Описательная шкала позволяющая оценить самые трудноуловимые симптомы биполярного расстройства Чувствительная и специфичная шкала для оценки биполярного расстойства, в том числе II типа

Биполярное расстройство II типа. Коморбидность.

Коморбидность биполярного расстройства по DSM-IV Коморбидность: Общая 65% Тревожные расстройства 42% Злоупотребление психоактивными веществами 42% Расстройства пищевого поведения 5% Нет разницы в частоте и типе коморбидности в зависимости от типа биполярного расстройства - I или II по DSM IV Выявляется связь коморбидности с ранним началом, быстрой сменой фаз и с более тяжелыми фазами

Коморбидность расстройств биполярного спектра

Клиническое значение психиатрической коморбидности Коморбидность затрудняет установление диагноза Перекрывание симптомов затрудняет дифференциальную диагностику Сопутствующие диагнозы Терапия коморбидных психических расстройств может негативно влиять на течение биполярного расстройства Необходимо избегать «дестабилизирующей» терапии Учитывать возможные лекарственные взаимодействия

Коморбидность биполярного расстройства с ОКР 68 больных, с двумя диагнозами по DSM-IV – ОКР и «большой депрессивный эпизод» У 55.8% обнаружено коморбидное биполярное расстройство (из них у 68.4% БР-II) ОКР, ассоциированный с БР Эпизодический тип течения с преобладанием больших депрессий Чаще встречаются обсессии религиозного и сексуального содержания Чаще осложняется злоупотреблениями психоактивными веществами и паническими атаками Терапия СИОЗС и кломипрамином часто приводит к смене фазы на маниакальную Хуже прогноз

Коморбидность биполярного расстройства с паническим расстройством Частота коморбидности биполярного расстройства и ПР в клинических выборках течении жизни варьирует от 10 до 35% Во внеклинических выборках коморбидность БР-ПР также варьирует от 20% до 35% Наиболее часто сочетание биполярного и панического расстройства встречается у детей и подростков Паническое расстройство часто встречается в семьях с отягощенной наследственностью по БР (особенно II типа) Члены семей с высокой отягощенностью по паническому расстройству так же имеют высокую частоту встречаемости быстрой смены (гипо)маниакальных и депрессивных фаз Коморбидность с ПР влияет на результат терапии БР литием и атипичными антипсихотиками

Случаи, при которых затруднена диагностика биполярного расстройства II типа

Клиническая картина биполярного расстройства II типа Анамнез жизни и семейный анамнез Высокая частота приступов, особенно депрессии Высокий риск суицидального поведения Неустойчивость настроения Наличие в анамнезе гипоманиакальных приступов или пожизненной циклотимии Повышенный уровень сопутствующих расстройств (например тревога, токсикомания) Привлекательная или яркая внешность Насыщенная событиями биография Повышенный риск биполярного расстройства II типа и нарушений настроения среди родственников

Клиническая картина биполярного расстройства II типа Депрессия Гиперсомническая и гиперфагическая Реактивность и смена настроения Депрессия, сопровождающаяся тревожностью Анергично-гиперсомническая (атипичная) депрессия Раздражительно–лабильная депрессия («пограничная») Смешанное депрессивное состояние Психотическая депрессия Ступор Препубертатная депрессия Большая депрессия в подростковом (юношеском) возрасте Послеродовое начало

Клиническая картина биполярного расстройства II типа Реакция на прием антидепрессантов Устойчивость к антидепрессантам Фармакологическая гипомания (инверсия фазы)
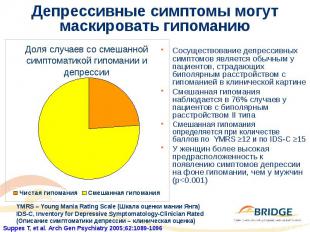
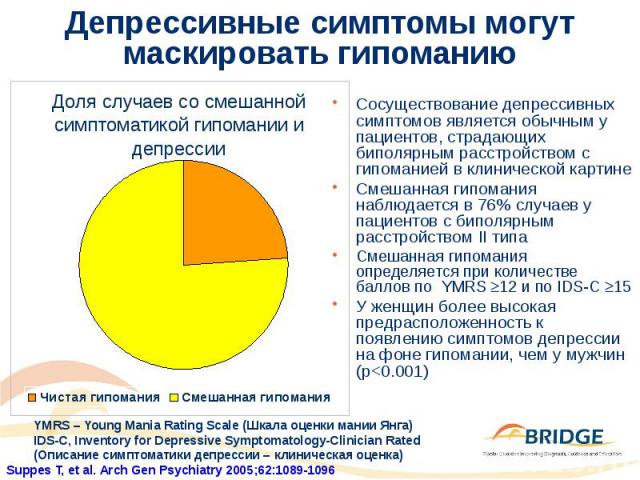
Депрессивные симптомы могут маскировать гипоманию Сосуществование депрессивных симптомов является обычным у пациентов, страдающих биполярным расстройством с гипоманией в клинической картине Смешанная гипомания наблюдается в 76% случаев у пациентов с биполярным расстройством II типа Смешанная гипомания определяется при количестве баллов по YMRS 12 и по IDS-C 15 У женщин более высокая предрасположенность к появлению симптомов депрессии на фоне гипомании, чем у мужчин (р<0.001)

Пограничное расстройство личности Разграничение пограничных личностных расстройств и биполярного расстройства может вызвать определённые трудности Существует значительное совпадение симптомов между этими двумя расстройствами, особенно важное для дифференциации циклотимии и пограничных состояний Граница между биполярным расстройством и пограничным личностным расстройством четко не определена

Симптомы пограничного личностного расстройства (DSM-IV) Попытки избежать реальной или воображаемой возможности быть лишенным внимания близких Нестабильные и напряжённые межличностные отношения Нарушение психического идентичности личности Импульсивность Повторяющееся время от времени суицидальное или самоповреждающее поведение Эмоциональная неустойчивость, значительная реактивность настроения Хронические ощущения духовной пустоты Гнев, враждебность Преходящие, связанные со стрессом, параноидные идеи или тяжёлые диссоциативные симптомы

Принадлежат ли пациенты с пограничным личностным расстройством к больных биполярного спектра?

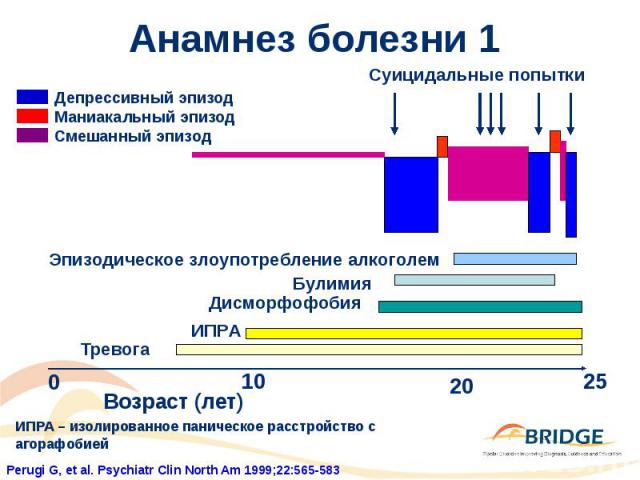
Клинические случаи
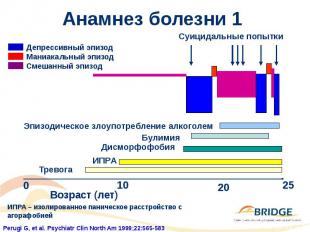

Анамнез болезни 2 Женщина 26–летнего возраста Первый большой депрессивный эпизод в возрасте 16 лет 5 суицидальных попыток, 6 госпитализаций в психиатрические отделения и самоповреждающее поведение Выставлялось 4 различных диагноза во время госпитализаций Некомплайентность в плане приема лекарств и злоупотребление алкоголем Невозможность трудиться в течение более 3 лет Использование антидепрессивной терапии 3 проведенных курса психотерапии Текущая терапия: 8 психотропных средств (3 антидепрессанта, 2 антипсихотика, 3 седативных препарата)

Анамнез болезни 2 (продолжение) Новый диагноз: биполярное расстройство II типа Новый курс терапии Отмена всех ранее применявшихся психотропных средств Новые назначения: вальпроат (900 мг), оланзапин (2,5 мг) Прогрессирующее улучшение Ремиссия по истечении 6 месяцев

Лечение больных с биполярным расстройством II типа

Цели терапии биполярных расстройств

Фармакотерапия биполярного расстройства II типа Данные нерандомизированного, двойного слепого, плацебо–контролируемого исследования (НРСПИ), включавшего только пациентов с биполярным расстройством II типа Больные с биполярным расстройством II типа с множественной коморбидностью или сложной клинической картиной исключены из анализа в НРСПИ Лекарственные средства: Антидепрессанты (в сочетании со стабилизаторами настроения) СИОЗС и бупропион* имеют преимущество перед СИОЗСиН и TЦA Стабилизаторы настроения литий, вальпроат, ламотриджин Атипичные антипсихотики комбинация оланзапина и флуоксетина* Кветиапин (исследование Bolder) *не лицензирован в Европейских странах

Поддерживающая фармакотерапия для предупреждения биполярной депрессии Мета–анализ эффективности противорецидивной терапии депрессивного эпизода у больных с биполярным расстройством Данные анализа 12 подходящих исследований эффективности поддерживающей терапии (n=1845) Стабилизаторы настроения – Карбамазепин Ламотриджин Литий Дивальпрокс Атипичные антипсихотики - оланзапин (только в качестве дополнения)

Профилактика биполярной депрессии

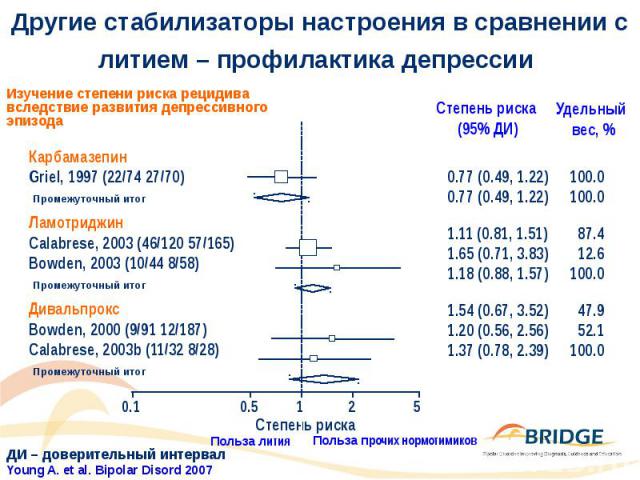
Другие стабилизаторы настроения в сравнении с литием – профилактика депрессии

Отмена терапии, обусловленная нежелательными явлениями в сравнении с литием – степень риска
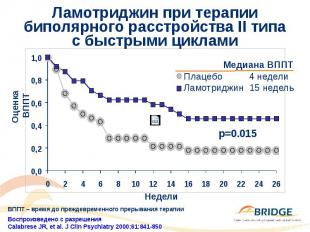
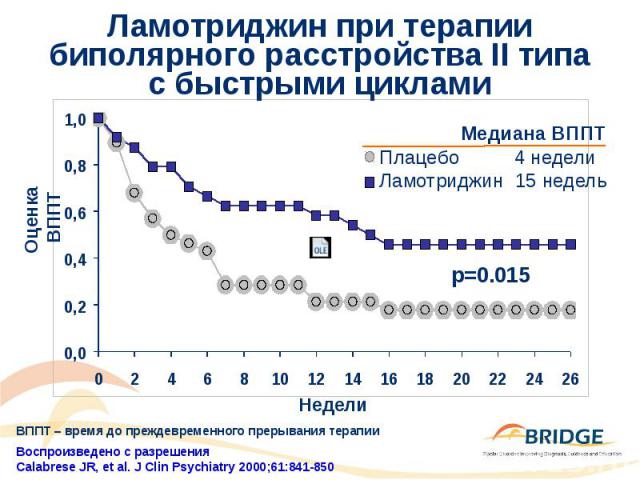
Ламотриджин при терапии биполярного расстройства II типа с быстрыми циклами

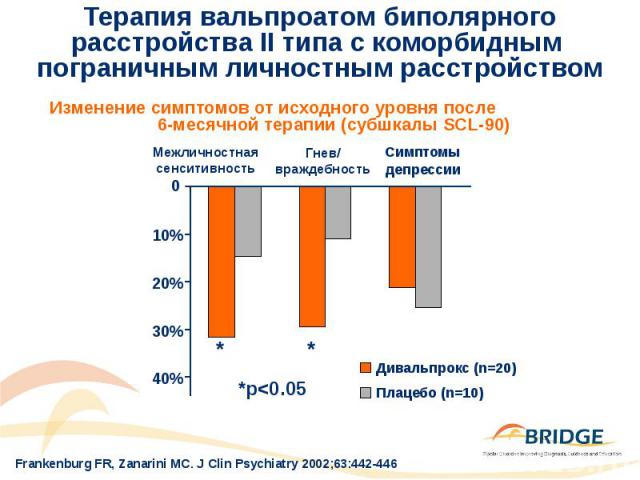
Терапия вальпроатом биполярного расстройства II типа с коморбидным пограничным личностным расстройством 30 пациенток женского пола с верифицированным по DSM-IV диагнозом биполярного расстройства II типа с коморбидным пограничным личностным расстройством Терапия дивальпроксом или прием плацебо в течение 6 месяцев Средняя суточная доза дивальпрокса - 850±249 мг/день Оценка эффективности терапии осуществлялась по Перечню симптомов – 90 (SCL-90) и по Открытой модифицированной шкале оценки агрессии (MOAS) Раздражительность, гнев и импульсивная агрессивность снижались приблизительно на 30–40% у пациентов при лечении дивальпроксом по сравнению с15% у пациентов, получавших плацебо Дивальпрокс продемонстрировал в целом хорошую переносимость
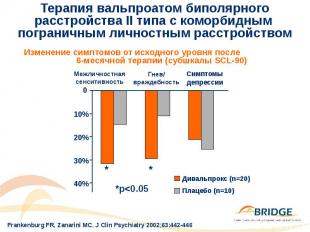
Терапия вальпроатом биполярного расстройства II типа с коморбидным пограничным личностным расстройством
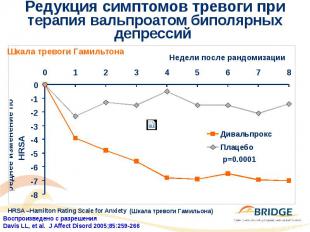
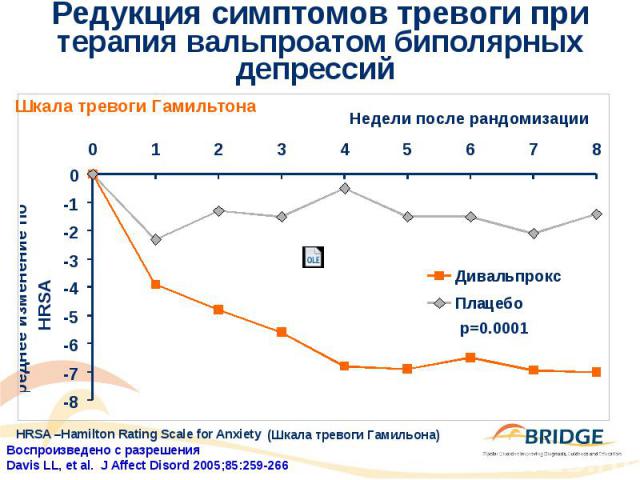
Редукция симптомов тревоги при терапия вальпроатом биполярных депрессий

Нелекарственная терапия Применение психообразования для профилактики гипомании и депрессивных эпизодов Межличностная и когнитивно–бихевиоральная терапия может быть полезна в дополнение к психофармакотерапии Специфическими целями являются: Импульсивность, проявления враждебности, гипер–реактивность, повышенная межличностная сенситивность, рискованное поведение, возбуждение, внутреннее напряжение …. Использование «графика жизни» (выявление незначительных колебаний настроения)

Принципы терапии. Резюме Терапия не должна быть краткосрочной Депрессия не является единственной целью терапии. Следует учитывать «Мрачную сторону» гипомании, циклотимические черты Симптомы гипомании, сочетающиеся с депрессивной симптоматикой (смешанные состояния) Коморбидность (тревожные расстройства, импульсивность и т.д.) Целесообразно применение стабилизаторов настроения или антиманиакальных препаратов до использования антидепрессантов При применении антидепрессантов необходимо учитывать возможность возникновения: длительного возбуждения дестабилизации циклов болезни При биполярном расстройстве может возникнуть необходимость проведения комплексного лечения (фармакотерапия + психотерапия)

Заявление “Информация предоставлена только для медицинских и научных целей. Sanofi-aventis не рекомендует использовать этот продукт любым образом, несовместимым с тем, что предписан в полной инструкции по медицинскому применению препарата, доступной в вашей стране”.