Презентация на тему: Трансплантация органов
КЛИНИЧЕСКАЯ ТРАНСПЛАНТАЦИЯ ОРГАНОВ 900igr.net

Трансплантация (пересадка) органов и тканей человека является средством спасения жизни и восстановления здоровья граждан и осуществляется на основе соблюдения законодательства Украины и прав человека в соответствии с гуманными принципами, провозглашенными международным сообществом.

В обширной терминологической базе транспланто логии можно выделить следующий ряд наиболее установившихся терминов и понятий: аутотрансплантация — пересадка реципиенту собственного органа (орто- и гетеротопическая); как правило, используется в эксперименте для изучения феномена нервно-лимфатической децентрализации органа и фармакорегуляции функций денервированных органов; аллотрансплантация — пересадка органа от донора того же биологического вида; частным ее вариантом является гомотрансплантация — пересадка человеческого органа; ксенотрансплантация — пересадка органа от донора другого биологического вида (как правило, гетеротопическая); имплантация — вживление в организм реципиента искусственного органа; ТЕРМИНОЛОГИЯ

ТЕРМИНОЛОГИЯ ортотопическая трансплантация — пересадка органа в типичную анатомическую позицию; гетеротопическая трансплантация— пересадка органа в атипичную анатомическую позицию; кондиционирование донора — совокупность медицинских мероприятий, направленных на поддержание жизнеспособности и сохранение органов, планируемых к забору и трансплантации у доноров-трупов (ИВЛ, наружное согревание, активная медикаментозная терапия и т. д.); донор-труп — пациент с констатированной и документированной смертью мозга; при этом могут сохраняться функции других жизненно важных органов и спинальный автоматизм; перивитальный орган — орган-трансплантат, изъятый у донора.

Правовая и юридическая базы клинической трансплантации органов Изъятие органов и тканей у живого донора для трансплантации реципиенту допускается при соблюдении следующих условий: если донор предупрежден о возможных осложнениях для его здоровья в связи с предстоящим оперативным вмешательством по изъятию органов и тканей; если донор свободно и сознательно в письменной форме выразил согласие на изъятие своих органов и тканей; если донор прошел всестороннее медицинское обследование и имеется заключение консилиума врачей-специалистов о возможности изъятия у него органов и тканей для трансплантации.

Забор и консервация донорских органов Для борьбы с ишемическим повреждением изолированных органов используют три группы методов: 1) методы биологической перфузии, предусматривающие поддержание исходного (оптимального) уровня метаболической активности в органах пу тем перфузии их кровью в нормотермическом или близком к нему режиме (34-38° С); 2) методы гипотермической консервации, основанной на обеспечении сниженной, но адекватной метаболической активности трансплантата пу тем хранения его при t° 8—12° С (гипотермическая перфузия) или при t° 2-4° С (фармакохолодовая бесперфузионная консервация); 3) метод глубокого охлаждения (криоконсервация), основанный на обес печении условий максимально полного обратимого прекращения метаболи ческой активности в трансплантатах (срезы тканей, взвеси клеток) путем хранения их при температурах ниже 0° С в замороженном состоянии.

Основным методом в настоящее время стал метод бесперфузионной фармакохолодовой консервации, позволивший, как и метод гипотермической перфузии значительно увеличить допустимые сроки хранения изолированных органов по сравнению с простой гипотермией. Кроме того, этот метод технически прост и не требует какого-либо специального оборудования. Он отличается от метода бесперфузионной гипотермической консервации только тем, что первоначальную отмывку органа от крови и его охлаждение осуществляют не физиологическими растворами, которые по ионному составу эквивалентны плазме крови (т. н. растворами «внеклеточного типа»), а специальными консервирующими составами (т. н. растворами «клеточного типа»), близкими по ионному составу внутриклеточной жидкости (состав Collins, Ross—Marshall и др.).

За счет применения более совершенных консервирующих составов повысились надежность, качество и сроки консервирования органов в клинике: для почек они ограничиваются 50-72 ч, для сердца – 3-4 ч (по некоторым данным - 8-12 ч), для печени - 12-16 ч, для поджелудочной железы - 8-12 ч. На практике оптимальные сроки консервации еще более сужены и определяются, главным образом, сроком доставки донорского органа в соответствующий центр и возможностью его трансплантации реципиенту.

Право на установление диагноза смерти мозга, эквивалентной биологической смерти человека, дает наличие точной информации о причинах и механизмах развития этого состояния. Смерть мозга может развиваться в результате его первичного и вторичного повреждения. Смерть мозга в результате его первичного повреждения развивается вследствие резкого повышения внутричерепного давления и обусловленного им прекращения мозгового кровообращения (тяжелая закрытая черепно-мозговая травма, спонтанные и иные внутричерепные кровоизлияния, инфаркт мозга, опухоли мозга, закрытая острая гидроцефалия и др.), а также вследствие открытой черепно-мозговой травмы, внутричерепных оперативных вмешательств на мозге и др. Вторичное повреждение мозга возникает в результате гипоксии различного генеза, в т. ч. при остановке сердца и прекращении или резком ухудшении системного кровообращения, вследствие длительно продолжающегося шока и др.

Диагноз смерти мозга не рассматривается до тех пор, пока не исключены следующие воздействия: интоксикации (включая лекарственные) первичная гипотермия, гиповолемический шок, метаболические эндокринные комы, а также применение наркотизирующих средств и миорелаксантов. Поэтому первое и непременное условие установления диагноза смерти мозга заключается в доказательстве отсутствия воздействия лекарственных препаратов, угнетающих ЦНС и нервно-мышечную передачу, интоксикаций, метаболических нарушений и инфекционных поражений мозга. Во время кли нического обследования больного ректальная температура должна быть стабильно выше 32° С, систолическое артериальное давление не ниже 90 мм рт. ст. (при более низком АД оно должно быть поднято внутривенным введением вазопрессорных препаратов). При наличии интоксикации, установленной в результате токсикологического исследования, диагноз смерти мозга до исчезновения ее признаков не рассматривается.

При первичном поражении мозга для установления клинической картины смерти мозга длительность наблюдения должна быть не менее 12 ч с момента первого установления ее признаков, при вторичном поражении - наблюдение должно продолжаться не менее 24 ч. При подозрении на интоксикацию длительность наблюдения увеличивается до 72 ч. В течение этих сроков каждые 2 ч производится регистрация результатов неврологических осмотров, выявляющих выпадение функций мозга. При этом следует учитывают, что спинальные рефлексы и автоматизмы могут наблюдаться в условиях продолжающейся ИВЛ.

Иммунологические аспекты трансплантации органов и подбор п «донор – реципиент» Первые попытки подавления реакции отторжения пересаженного органа путем тотального облучения тела реципиента после трансплантации были приняты в различных клиниках в период между 1959 и 1962 г. С 1961 г. цитостатик азатиоприн (имуран) - производное 6-меркаптопурина - стал применяться при трансплантации почки и способствовал в ряде случаев пролонгированию сроков функционирования трансплантатов. Начиная с 1963 г., рутинное использование имурана в комбинации с преднизолоном стало стандартным режимом иммуносупрессии после трансплантации почек и печени. Комбинированная иммуносупрессия в сочетании с тщательным подбором пар «донор—реципиент» по лейкоцитарным антигенам системы НLA обеспечила значительное улучшение результатов органных трансплантаций.

Однако практически до начала 80-х годов развитие клинической трансплантологии в мире значительно сдерживалось отсутствием высокоэффективных нетоксичных препаратов иммуносупрессивного ряда. Использование препарата выбора, того периода времени азатиоприна (имурана) в комбинации со стероидами часто не предотвращало кризов отторжения и, к тому же, сопровождалось опасным снижением уровня противоинфекционной защиты организма. Только с внедрением в клиническую практику циклоспорина A [Calne, 1978] у большинства больных перечисленные проблемы в значительной степени удалось устранить.

Основой современной иммуносупрессивной терапии является так называемая «триплет-схема», включающая, помимо циклоспорина А, сниженные дозы азатиоприна и глюкокортикоидов.

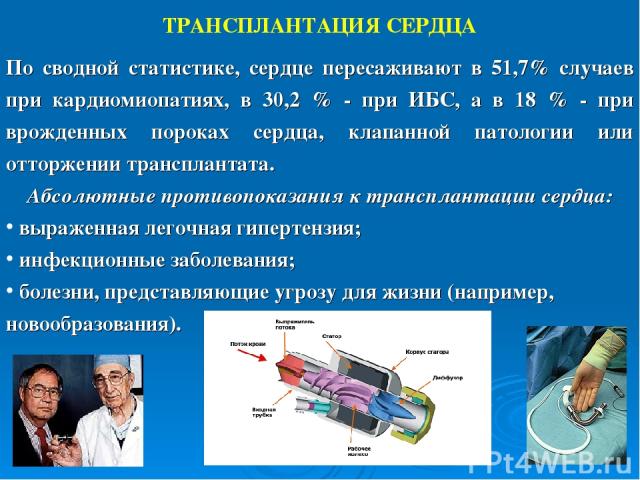
ТРАНСПЛАНТАЦИЯ СЕРДЦА По сводной статистике, сердце пересаживают в 51,7% случаев при кардиомиопатиях, в 30,2 % - при ИБС, а в 18 % - при врожденных пороках сердца, клапанной патологии или отторжении трансплантата. Абсолютные противопоказания к трансплантации сердца: выраженная легочная гипертензия; инфекционные заболевания; болезни, представляющие угрозу для жизни (например, новообразования).

ТРАНСПЛАНТАЦИЯ ПОЧКИ Основным показанием к трансплантации почки является терминальная стадия хронической почечной недостаточности (ХПН). Наиболее часто к терминальной ХПН приводят: хронический гломерулонефрит, хронический пиелонефрит, сахарный диабет, поликистоз, системные заболевания (склеродермия, системная красная волчанка), лекарственные и токсические нефропатии, травмы и опухоли (гипернефрома, опухоль Вильмса), по поводу которых необходима нефрэктомия.

В подавляющем большинстве случаев выполняется гетеротопическая пересадка органа, при которой трансплантат помещается в подвздошную область, контрлатеральную по отношению к донорской почке. Почечная артерия трансплантата анастомозируется с внутренней подвздошной артерией реципиента (существует целый ряд технических вариантов анастомоза). Венозный анастомоз всегда накладывается по типу «конец в бок» с наружной подвздошной веной. Восстановление непрерывности мочевыводящих путей после включения трансплантата в кровоток осуществляется имплантацией мочеточника в дно мочевого пузыря или анастомозированием лоханки (мочеточника) пересажен ной почки с собственным мочеточником больного после удаления почки на стороне операции.

ТРАНСПЛАНТАЦИЯ ЛЕГКОГО В настоящее время трансплантация одного или двух легких в клинике применяется намного реже, чем трансплантация почек, печени и сердца, не превышая 150—250 случаев ежегодно. Мировая статистика свидетельствует о выживаемости к концу первого года после операции 65-73 % реципиентов, после повторных трансплантаций – 40 % больных. Используется преимущественно ортотопическая техника пересадки.

ТРАНСПЛАНТАЦИЯ ПЕЧЕНИ Первая ортотопическая трансплантация печени (ОТП) человеку выполнена Starzl в Денвере (1963). До 80-х годов эта область трансплантологии прогрессировала крайне медленно, а годичная выживаемость больных держалась на уровне 30-35 %. Ряд успешных научных разработок начала 80-х годов (внедрение в клиническую практику циклоспорина А, достижения в области забора и консервации органов, стандартизация техники самой пересадки) создали предпосылки для более широкого внедрения ОТП в клиническую практику. В 1983 г. ОТП признана Национальными институтами здоровья США методом выбора при лечении ряда заболеваний печени в терминальной стадии.

В нашей стране впервые трансплантацию печени (гетеротопическую пересадку левой доли) выполнил В. И. Шумаков в 1981 г.; в 1990 г. он же выполнил первую успешную ОТП больной с гигантской гемангиоэндотелиомой печени.

ТРАНСПЛАНТАЦИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Первая аллотрансплантация поджелудочной железы человеку выполнена Kelly и Lillehei в Миннесотской университетской клинике (1966). В целом результаты трансплантации поджелудочной железы уступают результатам пересадки почек, сердца, печени, но в последние годы возросло количество публикаций зарубежных авторов о длительном выживании больных и трансплантатов при использовании циклоспорина А. Однако органная пересадка поджелудочной железы пациентам с инсулинозависимым сахарным диабетом (ИЗСД) все еще сопряжена с большим риском.

ТРАНСПЛАНТАЦИЯ КИШЕЧНИКА Первая аллотрансплантация тонкой кишки была выполнена в 1963 г. Fisher в Бостоне новорожденному ребенку с заворотом и гангреной кишечника. Для пересадки был взят сегмент тонкой кишки у матери ребенка. Анализ выполненных в 1960—1970 гг. операций показал, что пересадка кишечника является не только с технической, но и с биологической точки зрения сложным вмешательством.

ТРАНСПЛАНТАЦИЯ СЕЛЕЗЕНКИ Впервые выполнена от отца к сыну Hathaway и др. в 1969 г., в нашей стране — В.И.Шумаковым в НИИТиИО (1976) пациенту с тяжелой гемофилией. Показания к операции ограничены тяжелой формой гемофилии А (как известно, в селезенке синтезируется VIII фактор свертывания). Как правило, используется техника гетеротопической трансплантации с анастомозированием сосудов селезенки и подвздошных сосудов.

ТКАНЕВЫЕ ТРАНСПЛАНТАЦИОННЫЕ ТЕХНОЛОГИИ (имплантация культур клеток) В последние годы практическое применение находит метод восстановления функций пораженного органа трансплантацией культур клеток и тканей - метод так называемой клеточной трансплантационной терапии («cell transplantation therapy»). Прототипом всех исследований в этом направлении является ставшее ныне обыденным переливание донорской крови и ее компонентов. Клиническое использование метода клеточной трансплантационной терапии стало возможным благодаря работам, в ходе которых обнаружилось, что: а) культура клеток является уникальной моделью целого органа; б) активирование имплантируемых клеток приводит к снижению их антигенности, а значит, выраженности реакции отторжения.

ПЕРСПЕКТИВЫ РАЗВИТИЯ КЛИНИЧЕСКОЙ ТРАНСПЛАНТОЛОГИИ Трансплантология относится к одной из самых динамично развивающихся областей клинической и экспериментальной медицины. Интерес к этой дисциплине обусловлен, в первую очередь, тем, что пересадка большинства жизненно важных органов является единственным эффективным средством лечения их патологии в терминальной стадии.

СПАСИБО ЗА ВНИМАНИЕ!