Презентация на тему: Синдром Мендельсона. Этиопатогенез. Клиника.

Синдром Мендельсона. Этиопатогенез. Клиника.Савельева О.О. 603 гр. Пед.фак.

Человек вышел из закусочной, за углом кто-то ударил в живот ножом, привезли на скорой, экстренная операция. Перед анестезией анестезиолог выспрашивает больного когда он покушал, тот ему в ответ-только что. Злобный анестезиолог начинает пихать толстый желудочный зонд в рот. Это не потому, что ему охота помучить пациента, а для того чтобы уберечь его от осложнений во время анестезии.

Синдром Мендельсона — это острый экссудативный пневмонит (аспирационный синдром, кислотно-аспирационный пневмонит), возникает как гиперергическая реакция на аспирацию в дыхательные пути кислого желудочного содержимого. Описан С.Л. Мендельсоном в 1946 г. как наиболее тяжелое осложнение наркоза в акушерской практике.

Пневмонит развивается при попадании желудочного содержимого с рН ниже 2,5 и объемом более 25 мл в трахею и бронхи.Синдром Мендельсона относится к варианту синдрома острого повреждения легких ( ранее РДСВ)

Основные группы причин 1) наличие полного желудка:— у больных, принимающих пищу в пределах 2-6 часов до операции;— у беременных женщин, особенно в 3-м триместре беременности;— у больных с острыми хирургическими заболеваниями органов брюшной полости;— у больных с острой почечной недостаточностью;— у пострадавших с черепно-мозговой и скелетной травмой;— у больных, находящихся в коматозном состоянии;

2) снижение тонуса кардиального жома пищевода :— у больных с заболеваниями желудочно-кишечного тракта (язвенная болезнь желудка и двенадцатиперстной кишки, гастрит, энтероколит), а также заболеваниями нижнего отдела пищевода (эзофагит, грыжа пищеводного отдела диафрагмы, дивертикул);— у больных в состоянии медикаментозной депрессии, миорелаксации;— у больных с признаками изжоги, наличием пищеводного рефлюкса, а также страдающих запорами;

3) повышение внутрибрюшного давления :— у беременных, особенно в 3-м триместре;— у тучных больных, страдающих ожирением;— при попадании газонаркотической смеси в желудок во время масочной вентиляции;— при фибрилляции мышц передней брюшной стенки после введения миорелаксантов деполяризующего действия;— при парезах кишечника и вздутии живота;— у новорожденных.

Макроскопически В легких очаги ателектаза,участки кровоизлияния и некроза. Альвеолы теряют свою структуру,увеличиваются в размерах и заполняются экссудатом

Аспирация до 0,6 мл/кг протекает со слабыми клиническими проявлениями и не требует лечения.При аспирации более 0,8мл/кг –тяжелое течение пневмонита.Чем ниже кислотность желудочного сока,тем тяжелее клиника синдрома Мендельсона.

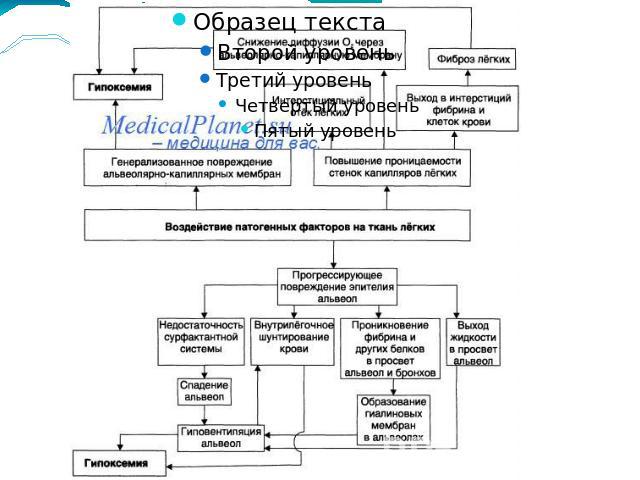
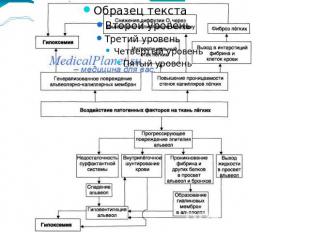
Патогенез. Ларинго – и бронхиолоспазм могут развиться рефлекторно даже при аспирации очень незначительного количества кислого содержимого и сопровождаться тяжелыми нарушениями сердечной деятельности.В результате попадания кислого содержимого инактивируется и разрушается сурфактант, происходит эстравазация плазменой части крови в легочный интерстиций и просвет альвеол,что обуславливает отек легких и развития РДСВ. Отек слизистой и подслизистой создает бронхиальную обструкцию проявляющейся гипоксемической дых. Недостаточностью и формированием рассеянных микроателектазов.Растяжимость легких резко снижается, возникает гипоксемия, не поддающаяся коррекции оксигенотерапией. В последующем присоединяется аспирационная пневмония.

Клиника Острое начало.Экспираторная одышка по типу астматической.ТРИАДА: тахикардия,тахипноэ,цианоз.Рефлекторные нарушения ССС ( брадикардия вплоть до остановки сердца)Участие в акте дыхания вспомогательных мышцвыраженное повышение центрального венозного давленияприступы сухого кашля или с отделением небольшого количества тягучей слизистой мокроты

синдром Мендельсона быстро прогрессирует: проницаемость сосудов еще более возрастает, микроателектазы сливаются между собой, образуя макроателектазы, эластичность легочной ткани значительно снижается (интерстициальный пневмонит), существенно увеличивается сопротивление в системе легочной артерии, ЦВД повышается, возникает шунтирующий ток крови ( ИВЛ не эффективно), нагрузка на правый отдел сердца резко возрастает.
Объективно. Аускультативно свистящие хрипы над всей поверхностью легких,в нижних отделах крепитирующие.РО2 снижается до 35-45 мм.рт.стВозрастает легочное сосудистое сопротивление и давление в легочной артерии.Снижается растяжимость легких.

Клиническое течение: 1 стадия – (немедленная реакция) механическая обструкция ,бронхоспазм Апноэ, диспноэ, цианоз, гипоксия, хрипы, аритмии, брадикардия, остановка сердца (вагальный рефлекс) 2 стадия – скрытый период.(чем короче скрытый период, тем тяжелее протекает синдром)3 стадия – последствия химического ожога (1 сутки)Диспноэ, бронхорея, альеолярный отек легких4 стадия – проявление воспалительного ответа (48-72 часа)Острый трахеобронхит, ОДН5 стадия – нозокомиальная инфекция (72 часа - …….)Гнойная мокрота, РДСВ, ПОН

При ИВЛ вдох встречает резкое сопротивление. Может возникнуть пневмоторакс. В некоторых случаях, даже если бронхо- и ларингоспазм удается купировать, после светлого промежутка (1–3 часа) состояние больного может резко ухудшиться, нарастает отек легких, снижается АД, быстро увеличивается гипоксемия, развивается гипоксическая энцефалопатия. Смерть наступает от некупирующего отека легких.

Практика. И вот ситуация, попадает на операционный стол больной, который выпил то всего глоток соку (яблочного), у него рефлекторно в большом количестве как у собаки Павлова, выделяется желудочный сок. После засыпания больного желудочное содержимое затекает в трахею, выжигая напрочь слизистую, организм пытается сопротивляться, сокращает мышцы трахеи, возникает бронхоспазм, вроде защитная реакция. Однако жидкость уже затекла, а эта защитная реакция убивает человека доводя его до асфиксии, больному не хватает воздуха, а самое неприятное- анестезиолог не может сделать эффективный вдох мешком, так как дыхательные пути сомкнулись и не дают принудительно загнать газовую смесь в легкие. Но благодаря профессионализму анестезиолога, после введения лекарственных препаратов и интубации трахеи, бронхоспазм купирован. Операция закончена, больного будят, удаляют трубку из трахеи, вроде всё Ок. Это стадия мнимого благополучия, единственное, что смущает внимательно доктора-это умеренная одышка, не мешающая больному и чуток выше частота сердечных сокращений.

Проходит пара-тройка часов и больному вдруг стало трудно дышать, воздуха катастрофически не хватает, даже при подаче чистого кислорода. Пока мы радовались благоприятному исходу анестезии, в лёгких запустился практически необратимый патологический процесс, все стенки дыхательных мешочков (альвеол) отекают, значительно утолщаются, в результате этого не происходит эффективный обмен кислорода на углекислый газ. При очаговой пневмонии не дышит только 10% лёгких, а при синдроме Мендельсона не дышит 95%!!! легких. Больной погибает от недостатка кислорода.

Лечение данного состояния очень долгое, мучительно трудное как для врача, так и особенно для больного, пациенту приходится пройти все круги реанимационного ада. При этом если ему повезло, и он выжил, и выписался из больницы, одышка будет мучить его всю оставшуюся жизнь, из-за склероза легочной ткани, с последующем развитием легочного сердца, фактически инвалидность обеспечена.

Литература Интенсивная терапия. Реанимация . Первая помощь. Под ред. Проф. Малышева В.Д. «Москва» 2000г.Этюды критической медицины.том 3 .Акушерство глазами анестезиолога. А.П. Зильберт, Е.М. Шифман. 1997г.Интернет (http://doktorbel.livejournal.com-Записки реаниматолога)

Спасибо за внимание!!