Презентация на тему: Профилактика и лечение осложнений сахарного диабета 2-го типа

Профилактика и лечение осложнений сахарного диабета 2-го типа Сапожникова И.Е. Врач-эндокринолог, к.м.н., ассистент кафедры госпитальной терапии КГМА

Сахарный диабет типа 2 - группа гетерогенных нарушений углеводного обмена, которые характеризуются синдромом хронической гипергликемии вследствие нарушений инсулиновой секреции периферической инсулинорезистентности (ИР)

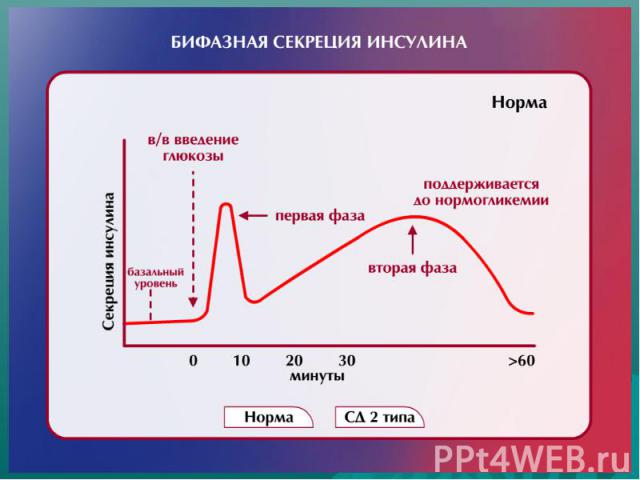
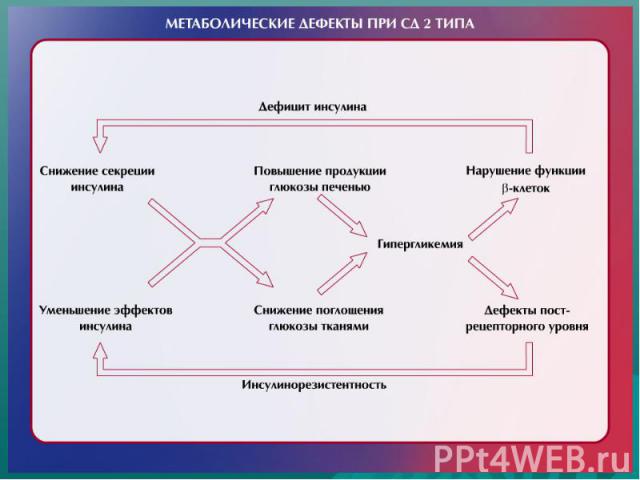
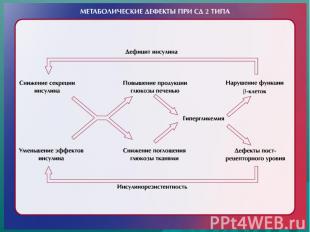
Особенности патогенеза СД типа 2 Является гетерогенным заболеванием Имеется «неспособность β-клеток ПЖЖ скомпенсировать резистентность тканей к инсулину» У части больных - преимущественная ИР с нарушением инсулиновой секреции, у других преобладает дефект секреции инсулина с ИР Важно! Для развития манифестного СД типа 2 необходимо наличие обоих патогенетических механизмов

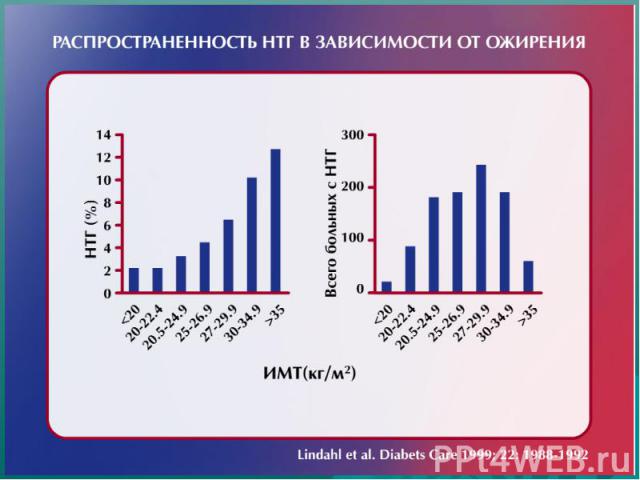
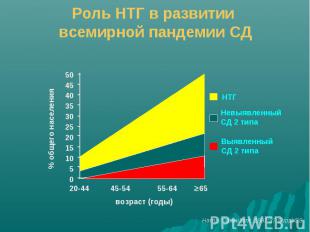
Актуальность проблемы СД типа 2 Катастрофическое увеличение числа больных: «СД типа 2 – первая неинфекционная эпидемия» → каждые 10-15 лет в мире число больных увеличивается в 2 раза NB! Ожирение – 2-я неинфекционная эпидемия Европейские страны – 5-8% популяции Предполагаемое количество пациентов: 2010 год - 240 миллионов 2025 год – 300 миллионов

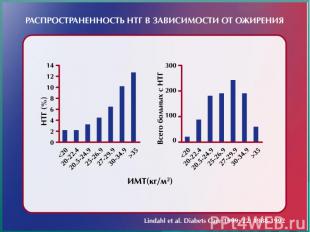
Сахарный диабет типа 2 – широко распространенное заболевание - Распространенность СД типа 2 в старшей возрастной группе 15-20% - На сахарный диабет типа 2 приходится ≈ 90% всех случаев СД - В последние 10-15 лет отмечено снижение возраста дебюта - Поздняя диагностика СД типа 2 в связи с постепенным развитием и стертой клинической картиной заболевания приводит к быстрому развитию осложнений

Распространенность СД типа 2 в РФ 1. Зарегистрировано более 6 миллионов пациентов ! Результаты выборочных эпидемиологических исследований: фактическая распространенность выше зарегистрированной в 2-3-4,5 раза 2. СД типа 2 в среднем диагностируется через 5-7 лет после дебюта, что приводит к быстрому прогрессированию осложнений и ССЗ 3. В Кировской области зарегистрировано > 21000 больных СД, в основном типа 2

СД типа 2 = сердечно-сосудистое заболевание 1. Наличие нарушений углеводного обмена увеличивает частоту развития сердечно-сосудистых заболеваний в 2-4 раза 2. Кардиоваскулярные заболевания – причина смерти 80% больных СД типа 2 3. СД типа 2 является заболеванием, эквивалентным ИБС

СД типа 2 = сердечно-сосудистое заболевание Согласно рекомендациям NCEP-ATP III) СД типа 2 – это заболевание, эквивалентное ИБС - При СД риск сердечно-сосудистых осложнений всегда высокий, он сопоставим с риском их развития при ИБС, даже при отсутствии явной ИБС и других факторов риска

Медико-социальная значимость сахарного диабета типа 2 связана с высокой инвалидизацией и преждевременной смертностью больных Основная причина: Диабетические макроангиопатии Наиболее часты атеросклеротические поражения коронарных и церебральных артерий 1. СД типа 2 увеличивает смертность от ССЗ в 2-4 раза 2. Частота ИБС и ОИМ ↑ в 2 раза 3. Частота патологии почек ↑ в 17 раз 4. Риск гангрены нижних конечностей ↑ в 20 раз

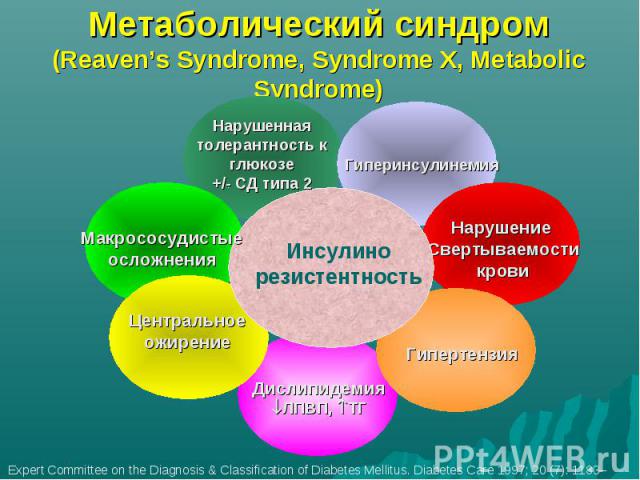
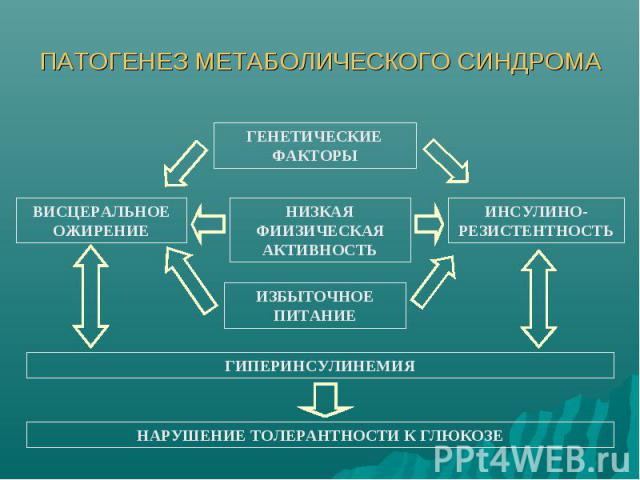
СД типа 2 – часть метаболического синдрома Метаболический синдром - комплекс взаимосвязанных нарушений обмена веществ, в первую очередь углеводного и липидного, в основе которых лежат периферическая инсулинорезистентность и компенсаторная гиперинсулинемия Метаболический синдром приводит к развитию СД типа 2 и ускоренному развитию атеросклероза, в том числе в коронарных артериях ( т.е. ИБС)
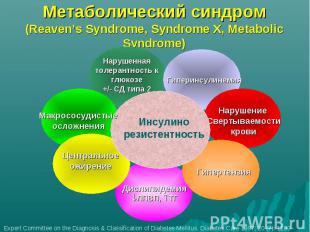
Метаболический синдром (Reaven’s Syndrome, Syndrome X, Metabolic Syndrome)

Клинические проявления метаболического синдрома - артериальная гипертензия; - абдоминальное ожирение, - Дислипидемия (↑ ТГ, ↑ ОХС, ↓ ЛПВП) – Нарушения углеводного обмена (нарушенная толерантность к глюкозе или сахарный диабет типа 2) Основа патогенеза - инсулинорезистентность
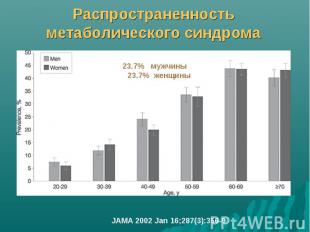
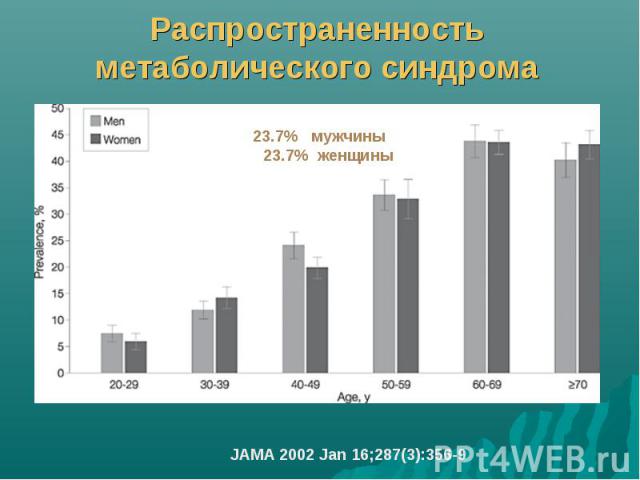
Распространенность метаболического синдрома


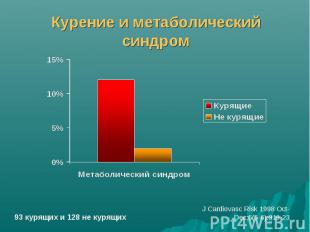
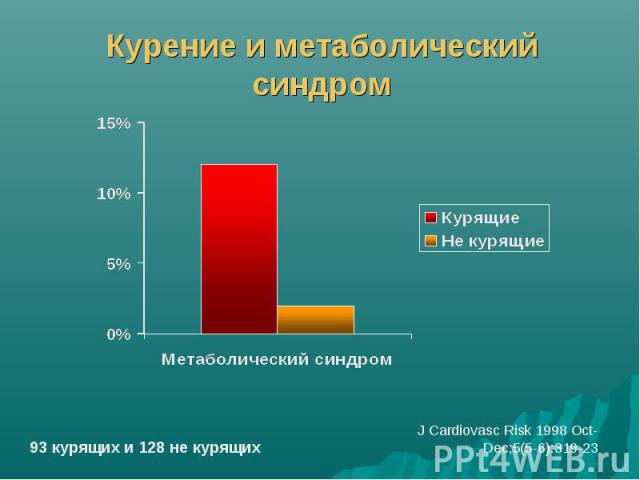
Курение и метаболический синдром
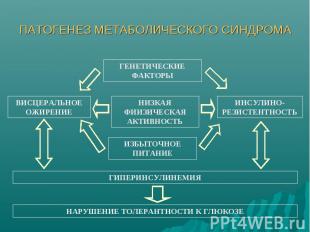
ПАТОГЕНЕЗ МЕТАБОЛИЧЕСКОГО СИНДРОМА

Критерии диагностики метаболического синдрома (ESG, 2003) 1) Абдоминальное ожирение: ОТ 88 см (женщины) 102 см (мужчины). 2) АГ (САД 130, ДАД 85 мм рт ст) 3) Триглицериды 1,7 ммоль/л. 4) Хс ЛПВП < 1,1 моль/л (мужчины), < 1,3 ммоль/л (женщины). 5) Глюкоза плазмы натощак 6,1 ммоль/л. При наличии 3 и более нарушений из 5 диагностируется МС.
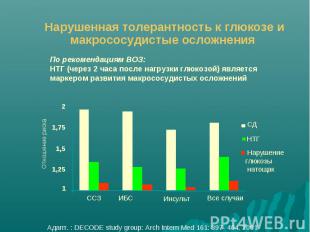


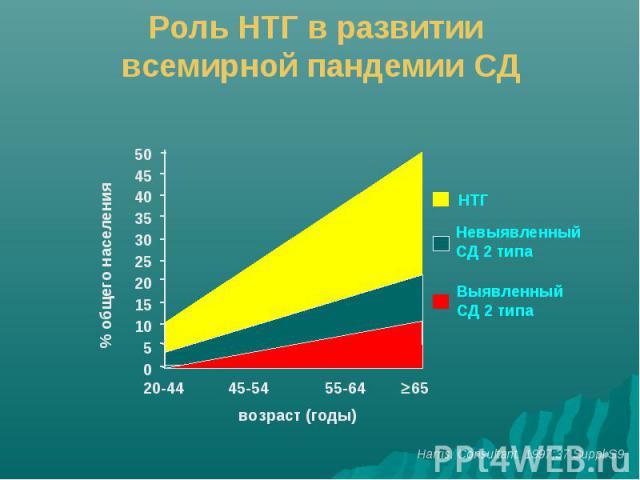
Факторы риска СД 2 типа

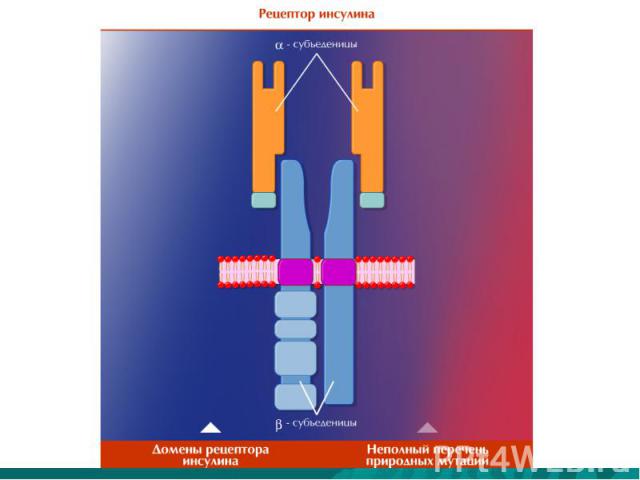
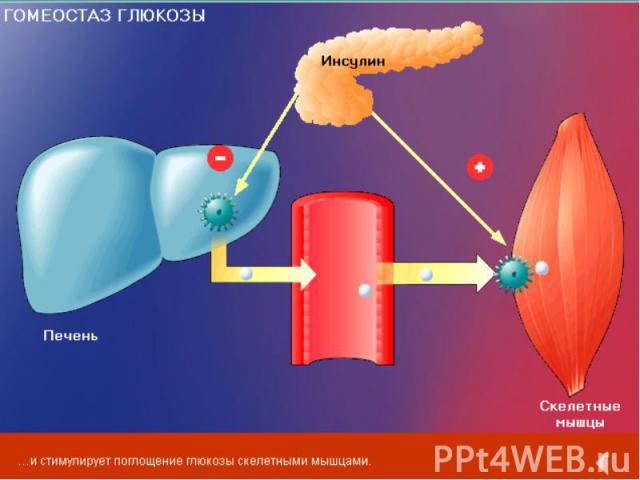
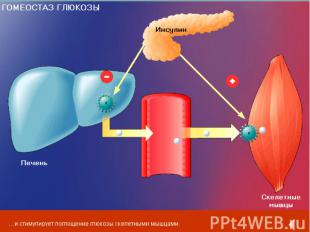
Уровни нарушения гомеостаза глюкозы при СД типа 2

Доказательная медицина в диабетологии Крупными контролируемыми исследованиями было показано, что профилактикой поздних осложнений СД типа 2 (макро- и микроангиопатических) является достижение и поддержание оптимального метаболического контроля, т.е. компенсация заболевания

Исследование UKPDS (U.K. Prospective Diabetes Study) Время проведения: 1977-1998 гг. Число пациентов с СД типа 2: 5102. 23 клинических центра Великобритании. Основной вопрос: Снижает ли интенсивный контроль гликемии риск микро- и макроангиопатий? Результаты: оптимальная компенсация УВ обмена и строгий гипотензивный контроль (при сопутствующей АГ) предотвращают развитие и прогрессирование поздних осложнений СД и снижают риск развития ССЗ

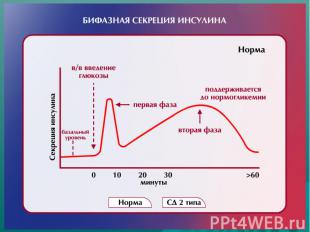
Результаты UKPDS: гликемический контроль I Интенсивный гликемический контроль (HbA1c ≤ 7%) снижает риск развития: 1) Любого клинического исхода, связанного с наличием СД - на 12%. 2) Диабетических микроангиопатий – на 12%. 3) Частоту фотокоагуляции сетчатки (т.е. выраженную диабетическую ретинопатию) - на 29%

Результаты исследования UKPDS: гипотензивный контроль II Дополнительный гипотензивный контроль при сопутствующей АГ снижает риск развития: 1) Любого клинического исхода, связанного с наличием СД - на 24%. 2) Смерти от поздних осложнений СД типа 2 - на 32%. 3) ОНМК - на 44%. 4) Диабетических микроангиопатий - на 37%.

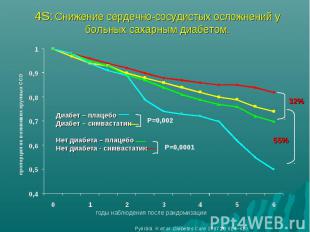
Исследование STENO-II Время исследования: 1993-2001 гг. Цель: оценить влияние многофакторного лечебного подхода на развитие сердечно-сосудистых осложнений у пациентов с СД типа 2 и микроальбуминурией Подход: сравнение «стандартной» и «интенсивной»* коррекции гипергликемии, дислипидемии и АГ *«Интенсивная» терапия – более активная медикаментозная коррекция всех факторов риска

Исследование STENO-II Целевые параметры в группе «стандартного» лечения: - НвА1с < 7,5%; - АД < 160/95 мм рт ст; - ОХс < 6,5 ммоль/л, ТГ < 2,2 ммоль/л Целевые параметры в группе «интенсивного» лечения: - НвА1с < 6,5%; - АД < 130/80 мм рт ст; - ОХс < 4,5 ммоль/л, ТГ < 1,7 ммоль/л

Исследование STENO-II

Исследование STENO-II Через 8 лет в группе интенсивного многофакторного лечения частота развития сердечно-сосудистых осложнений снизилась на 53% по сравнению с группой контроля

Компенсация СД типа 2 - комплексное понятие, которое включает не только достижение целевых уровней для показателей углеводного обмена, но и обязательную оценку параметров липидного обмена, и уровня АД

Критерии компенсации СД типа 2

С чем связано внедрение данных критериев компенсации ? Результаты широкомасштабных исследований показали, что только достижение и поддержание целевых уровней метаболических параметров снижает риск развития осложнений СД типа 2, в первую очередь диабетических макроангиопатий

Общие терапевтические цели для больных СД типа 2 1. Снятие симптомов плохого самочувствия, связанных с выраженной декомпенсацией СД (жажды, полиурии, слабости) 2. Предупреждение острых осложнений СД (тяжелой гипогликемии, диабетической комы) 3. Профилактика развития поздних осложнений диабета

Обучение пациентов – основа терапии сахарного диабета ! Терапевтическое обучение пациентов с использованием структурированных программ является основой терапии при любом типе заболевания

Немедикаментозные методы терапии СД типа 2 Диетотерапия Физические нагрузки Самоконтроль гликемии

Медикаментозная терапия СД типа 2 1) Пероральные сахароснижаю- щие препараты 2) Инсулинотерапия

Диетотерапия СД типа 2 Является обязательным лечебным компонентом при любом варианте медикаментозной сахароснижающей терапии Цель диетотерапии: постепенное и стойкое снижение веса, недопущение резких колебаний гликемии после еды Для этого используется умеренное и длительное ограничение калорийности суточного рациона в среднем до 1500 ккал в сутки (1200-1800 ккал в сутки) Основной критерий адекватности диеты – снижение веса на 500-800 г в неделю

Диетотерапия СД типа 2 1. Исключение легкоусваиваемых углеводов 2. Обогащение рациона растительной клетчаткой (20-30 г в сутки) – овощи (кроме картофеля), отруби, МКЦ 3. Максимальное ограничение жиров, в первую очередь животных 4. Умеренное ограничение и равномерное распределение медленноусваиваемых УВ

Как снизить вес? 3 группы продуктов 1. Низкокалорийные: количество не ограничивается (овощи за исключением картофеля) 2. Продукты с умеренной калорийностью (источники белка или крахмала) - потребляются в умеренном количестве, ≈ половина от привычной порции (принцип «дели пополам») 3. Высококалорийные и/или сладкие (жиры, сладости, алкоголь): исключаются или максимально ограничиваются

Физические нагрузки при СД типа 2 ! Являются методом патогенетической терапии СД типа 2 Воздействуют на основное звено патогенеза: уменьшают ИР скелетных мыщц, улучшает усвоение ими глюкозы

Основные рекомендации по проведению физических нагрузок при СД типа 2 1. Индивидуализация с учетом возраста, наличия осложнений СД, состояния сердечно-сосудистой системы 2. Коррекция стиля жизни с включением в режим дня приемлемых и реальных для пациента физических нагрузок 3. Регулярность проведения, обеспечивающая снижение ИР скелетной мускулатуры, т.е. лечебный эффект физических нагрузок Минимальная длительность – по 30-40 минут, Минимальная частота - 3 раз в неделю

Основные рекомендации по проведению физических нагрузок при СД типа 2 4. Профилактика гипогликемических состояний во время и после нагрузок: дополнительный прием углеводов, в последующем – коррекция терапии секретогенами (или инсулином) 5. Правильный подбор спортивной обуви, уход за стопами 6. При гипергликемии ≥ 13-15 ммоль/л интенсивные нагрузки не рекомендуются

Патогенетическая терапия СД типа 2 (Демидова И.Ю., 2001 г.) 1. Звено патогенеза - инсулинорезистентность а) диета; б) физические нагрузки; в) метформин 2. Звено патогенеза - ↑ продукции глюкозы печенью: а) метформин; б) экзогенный инсулин 3. Звено патогенеза - нарушение секреции инсулина: а) препараты сульфонилмочевины; б) экзогенный инсулин

Тактика сахароснижающей терапии СД типа 2 Большинству пациентов показана комбинированная сахароснижающая терапия, которая воздействует на различные звенья патогенеза заболевания

Преимущества комбинированной сахароснижающей терапии 1. Воздействие на различные звенья патогенеза СД типа 2 2. Потенциирование эффектов ССП различных групп. 3. Уменьшение числа побочных эффектов в связи с использованием более низких доз

Пероральные сахароснижающие препараты I Экстрапанкреатичес-кого действия - Метформин (Сиофор, Глюкофаж) - Тиазолидиндионы пиоглитазон («Актос»), - Ингибиторы -люкозидаз - акарбоза («Глюкобай»)

Диабетические макроангиопатии – развитие атеросклеротического процесса в магистральных сосудах у больных СД Типичны для СД типа 2 Причина смерти 80% больных СД типа 2 Основные локализации синдрома диабетической макроангиопатии: - сосуды головного мозга (ДЭ) - сосуды сердца (коронарная недостаточность) - сосуды нижних конечностей (ХАН)

Роль поражения эндотелия в развитии диабетических макроангиопатий При длительном воздействии гипергликемии, дислипидемии, АГ –в первую очередь поражаются клетки эндотелия 1) ↑ продукции факторов, ускоряющих атерогенез (↓NO, ↑эндотелин) 2) Усиление процессов ПОЛ, агрегация клеток 3) Неферментативное гликозилирование белков сосудистой стенки → ее утолщение, деформация, снижение эластичности, повышение проницаемости

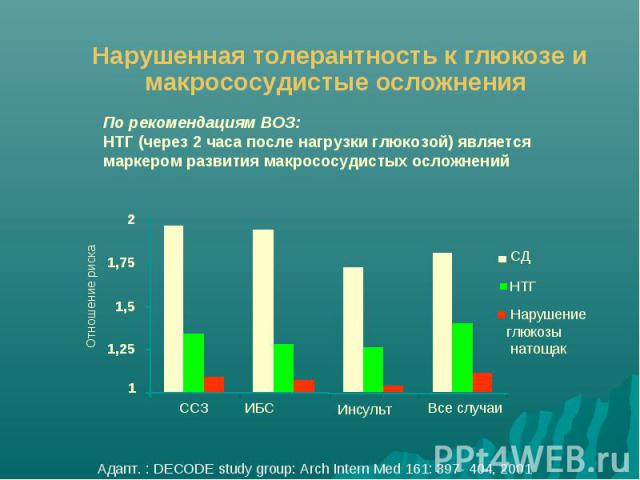
Сравнительная эффективность контроля факторов риска в профилактике сосудистых осложнений СД

Классификация диабетических макроангиопатий 1. Ишемическая болезнь сердца (ИБС) 2. Цереброваскулярные заболевания (ЦВЗ) 3. Периферические ангиопатии (макроангиопатии нижних конечностей) Частота заболеваний, связанных с атеросклерозом при СД типа 2 выше Причина: наряду с популяционными, действуют специфические факторы риска развития атеросклероза

Популяционные факторы риска диабетических макроангиопатий 1) Ожирение 2) Артериальная гипертензия 3) Дислипидемия 4) Гиперкоагуляция 5) Курение, злоупотребление алкоголем 6) Менопауза 7) Недостаточная физическая активность 8) Отягощенный наследственный анамнез

Специфические факторы риска диабетических макроангиопатий Гипергликемия Инсулинорезистентность Диабетическая нефропатия (микроальбуминурия, протеинурия)

Особенности атеросклеротического процесса у пациентов с СД типа 2 1. Развитие в более раннем возрасте 2. Более быстрое прогрессирование 3. Более выраженные изменения сосудов 4. Частое поражение дистальных артерий 5. Высокая частота осложненных поражений (тромбозы на бляшках).

Взаимосвязи ИБС и СД типа 2 ИБС - основная причина смерти более чем 60% пациентов СД типа 2 В настоящее время СД типа 2 рассматривается в качестве сердечно-сосудистого заболевания (рекомендации Американской Кардиологической Ассоциации) В связи со сравнимым риском неблагоприятных исходов СД типа 2 признано «заболеванием, эквивалентным ИБС» Пациент с СД типа 2 всегда имеет очень высокий риск развития ССЗ

Морфологические характеристики коронарного атеросклероза при СД-2 Типичный характер поражения: 1. Дистальный 2. Диффузный 3. Множественный ! Большая частота осложненных поражений (тромбозов на нестабильных бляшках)

Клинические особенности ИБС при СД типа 2 1. Высокая частота безболевых форм ИБС, в том числе ОИМ 2. Высокий риск внезапной смерти 3. Частое развитие острого коронарного синдрома, включая ОИМ и внезапную смерть в дебюте ИБС

Клинические особенности ИБС при СД типа 2 4. У пациентов с СД типа 2 частота всех форм ИБС (включая ОИМ) не зависит от пола 5. При СД типа 2 более часто развиваются тяжелые осложнения ОИМ (кардиогеный шок, тяжелые аритмии, ОСН) 6. У перенесших ОИМ пациентов с СД типа 2 более быстро прогрессирует ЗСН 7. Более часто развиваются повторные ОИМ 8. Специфические дисметаболические изменения в миокарде (диабетическая кардиопатия) ухудшает теч-е и прогноз ИБС

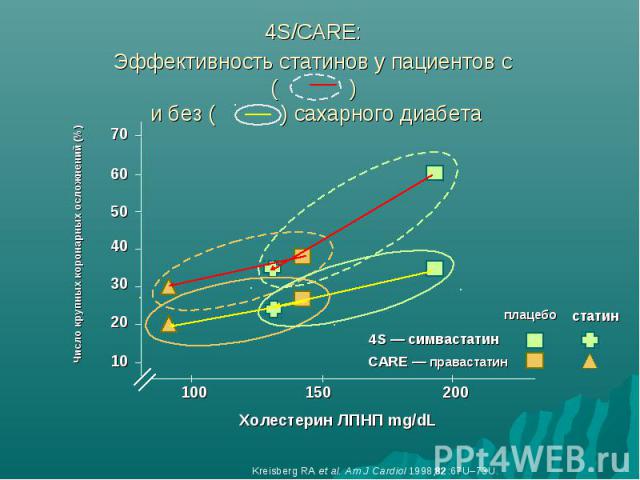
Особенности терапии СД типа 2 как заболевания, эквивалентного ИБС Патогенетически обосновано обязательное включение в терапию статинов При СД типа 2 имеются количественные и качественные нарушения липопротеидов Для данного заболевания типична атерогенная дислипидемия в виде ↑ОХС, ↑ЛПНП, ↑ТГ, ↓ЛПВП (т.е. количественные нарушения липопротеидов)

Особенность СД типа 2 – качественные изменения липопротеидов ! Даже в случае выявления целевых уровней липидов крови у пациента с СД типа 2 велика вероятность наличия качественных изменений состава липопротеидов, которые становятся более мелкими и более плотными, что увеличивает их атерогенность
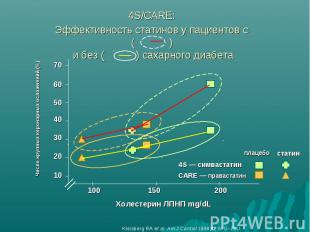
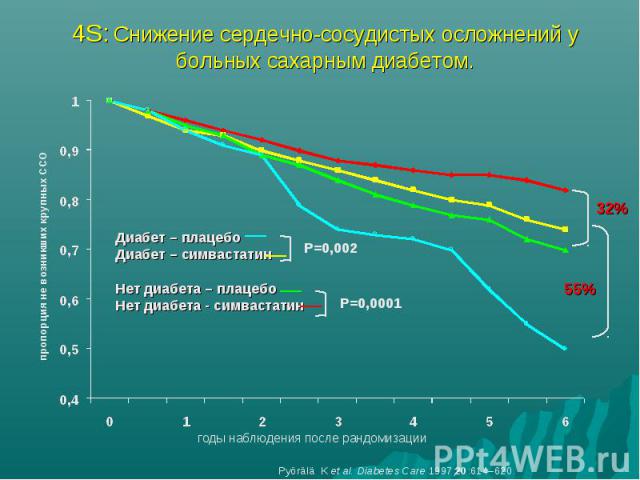
4S/CARE: Эффективность статинов у пациентов с ( ) и без ( ) сахарного диабета

Цереброваскулярные заболевания - нарушение кровоснабжения головного мозга вследствие атеросклеротического поражения церебральных сосудов Классификация ЦВЗ 1. Инсульт (ишемический, геморрагический) 2. Преходящее нарушение мозгового кровообращения 3. Деменция ! СД типа 2 увеличивает частоту ишемического инсульта в 2-3 раза

Периферические ангиопатии - атеросклеротическое поражение артерий нижних конечностей У пациентов с СД типа 2 периферические ангиопатии обычно характеризуются - 2-сторонним характером поражения - мультисегментарным поражением - поражением дистальных сосудов Наличие периферической макроангиопатии ↑ риск гангрены нижних конечностей в 20 раз

Принципы терапии диабетических макроангиопатий I Оптимальная компенсация углеводного обмена (HbA1c ≤ 6,5%) 1) Использование всех резервов немедикаментозной терапии 2) Своевременное начало терапии сахароснижающими препаратами (в большинстве случаев – при выявлении СД) 3) При показаниях (недостаточный гликемический контроль), независимо от длительности СД типа 2 – перевод на комбинированную сахароснижающую терапию 4) Своевременное начало инсулинотерапии

Принципы терапии диабетических макроангиопатий II Адекватная гипотензивная терапия 1) Достижение целевого уровня АД – при СД типа 2 не выше 130/80 мм рт ст 2) Постепенное снижение АД 3) Более интенсивная лечебная тактика: в большинстве случаев показана комбинированная гипотензивная терапия 2 и более препаратами 4) Комбинированная гипотензивная терапия в качестве стартовой при АД≥150/90 мм ртст.

Принципы терапии диабетических макроангиопатий III Использование для терапии ГБ и ИБС метаболически нейтральных препаратов, т.е. лишенных неблагоприятного воздействия на углеводный и липидный обмен (индапамид-ретард, высокоселективные β1-адреноблокаторы, пролонгированные БКК), либо оказывающих на него положительное воздействие (БРА-II, ИАПФ)

Выбор гипотензивного препарата при СД типа 2 1. Препараты 1-го ряда – БРА-II (блокаторы рецепторов АТ-II) или ИАПФ 2. Рациональные комбинации: - БРА- II (ИАПФ) и индапамид-ретард - БРА- II (ИАПФ) и пролонгированный БКК - БРА- II (ИАПФ), индапамид-ретард и пролонгированный БКК - БРА- II (ИАПФ) и высокоселективный β1-адреноблокатор (! при СД с ИБС, ХСН, НРС)

Принципы терапии диабетических макроангиопатий IV Ведение пациентов с СД типа 2 как пациентов с ИБС: обязательное назначение статинов (при отсутствии противопоказаний) V Ведение пациентов с СД типа 2 и ГБ как пациентов с ПИКС: 1) Статины 2) Дезагреганты (АСК в дозе ≈ 1мг/кг (75-100-150 мг в сутки), «защищенные» формы – «Кардиомагнил», «Тромбо-Асс» 3) Рассмотрение вопроса о назначении высокоселективных β1-АБ

Принципы терапии окклюзионных поражений сосудов нижних конечностей I Компенсация углеводного обмена II Консервативная терапия (при некритическом стенозе) 1) Ходьба до 1 часа в день (развитие коллатерального кровотока), при болях в покое противопоказана) 2) АСК в дозе ≈ 1мг/кг (75-100-150 мг) 3. Вазапростан, Сулодексид (Вессел Дуэ Ф) по схеме 4. Антикоагулянты (учет показаний и противопоказаний). III Хирургическое лечение (при критическом стенозе): реваскуляризация, ампутация

Синдром диабетической стопы это инфекция, язва и/или деструкция тканей стопы, связанная с неврологическими нарушениями и/или снижением магистрального кровотока в артериях нижних конечностей (International Consesnsus on the Diabetic Foot, 1999) Одна из основных причин инвалидизации и смертности больных СД: 1. Распространенность: до 40% (в ср. 10%). 2. !! 60% всех нетравматических ампутаций выполняется в связи с СДС 3. Частота ампутаций при СД в 15 раз выше популяционной

Основные факторы патогенеза синдрома диабетической стопы 1. Полинейропатия нижних конечностей 2. Макроангиопатия нижних конечностей 3. Инфекция. Клинические формы СДС Нейропатическая Ишемическая Нейроишемическая

Признаки ишемической формы синдрома диабетической стопы 1) Цвет кожи: бледный или цианотичный, стопа атрофична, часты трещины 2) Неспецифический характер деформаций пальцев стопы 3) Пульсация на артериях нижних конечностей снижена или отсутствует 4) Некрозы акральные, болезненные 5) Наличие синдрома перемежающей хромоты

Терапия ишемической формы синдрома диабетической стопы 1. Компенсация углеводного обмена (HbA1c <6,5%). Коррекция сахароснижающей терапии При показаниях (гипергликемия, гнойный процесс) – инсулинотерапия, в том числе временная 2. Режим: при нейроишемической форме разгрузка пораженной конечности (иммобилизация, кресла-каталки, костыли, туторы, ортезы) является важным лечебным методом

Терапия ишемической формы синдрома диабетической стопы 3. Местная обработка язвы на стопе в зависимости от стадии раневого процесса, ежедневные перевязки. 4. Антибактериальная терапия (при наличии инфицирования или его угрозе) – с учетом чувствительности посева отделяемого язвы.

Терапия ишемической формы СДС 5. Вазапростан, Вессел Дуэ Ф: в/в-капельно №15-20, далее per os №30-40. 6. Реконструктивная операция на сосудах в условиях хирургического стационара (при наличии условий проведения) !! Обязательно обучение больных методам самоконтроля гликемии и методам ухода за стопами

Механизмы развития АГ у пациентов с СД типа 2 1) Активация симпатического отдела ВНС (↑ЧСС, ↑УОС) 2) ↑ реабсорбции Na и воды в почках 3) Стимуляция факторов роста клеток (миокард, сосудистая стенка) 4) Нарушение механизмов транспорта ионов ↑ активности Na+-K+-АТФазы, ↑ Na+ и Ca2+ в сосудистой стенке. 5) Нарушение механизмов эндотелий-зависимой вазорелаксации

Особенности АГ при СД типа 2 1) Выявляется обычно раньше манифестации СД типа 2: > 50% пациентов в дебюте СД типа 2 имеют ГБ, > 80% всех пациентов с СД типа 2 2) Является частью метаболического синдрома 3) Имеет сложный патогенез.

Особенности суточного профиля АД при СД типа 2 Часто выявляется неблагоприятные варианты суточного ритма АД: - «nightpeaker» (пародоксальный подъем АД в ночные часы), ассоциируется с быстрым развитием ремоделирования в сердце и сосудах) - «overdipper» (чрезмерное снижение АД в ночные часы), ассоциирующийся с высоким риском имемических катастроф (ОИМ, ОНМК), особенно в ранние утренние часы

Особенности течения ГБ у пациентов с СД типа 2 - Высокая резистентность к гипотензивной терапии - Поражение органов-мишеней более раннее и выраженное - Группа риска – 4 Стадия ГБ: при наличии диабетической нефропатии, ИБС Стадия – III

Благодарю за внимание!