Презентация на тему: Ранения (повреждения) черепа, головного мозга, позвоночника и спинного мозга

Ранения(повреждения) черепа, головного мозга, позвоночника и спинного мозга.

Частота боевых повреждений мозгового черепа колеблется в пределах 2,68—9,8% и зависит от года войны и характера боевых действий. В минувшие войны боевые повреждения черепа в большинстве были огнестрельного происхождения. Чрезвычайно редко встречались закрытые боевые травмы черепа, полученные при обвалах зданий, блиндажей и т. д. (по материалам Отечественной войны, они составляли 2,4% всех закрытых травм тела). Применение атомного оружия, несомненно, увеличило число закрытых травм черепа.

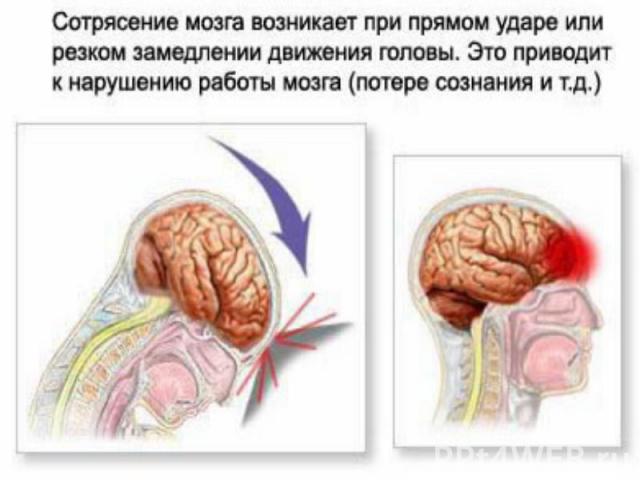
Закрытые повреждения черепа и мозга.Сотрясение; Сдавление ; Ушиб мозга.
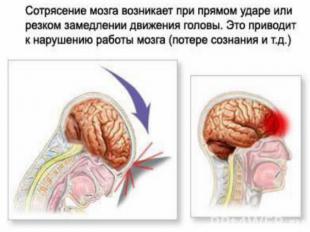

1.Потеря сознания, развивающаяся в момент травмы. В зависимости от тяжести она может быть кратковременной (в течение нескольких минут) или продолжаться несколько часов и даже суток.2.Ретроградная амнезия, выражающаяся в том, что человек, придя в сознание, не помнит то, что происходило непосредственно перед травмой3.Тошнота. 4.Рвота.5. Головокружение.6. Головная боль.7 Негативная реакция на внешние раздражители (шум, свет и т.д.).

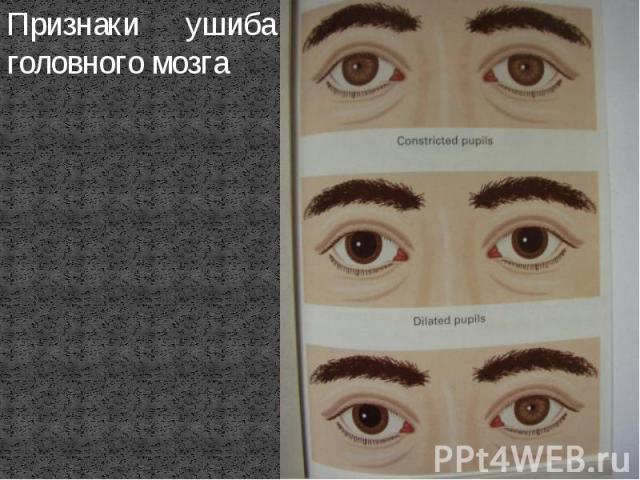
Степени ушиба головного мозга.1.Легкая степень. Она характеризуется: - продолжительность утраты сознания от нескольких минут до 1-2 часов и протекает по типу оглушения.- могут присутствовать кратковременные нарушения речи.- паралич (обездвиженность) мимической мускулатуры2.Средняя степень. Она характеризуется: -потеря сознания может длиться несколько часов.-снижение реакции зрачка на свет.-нарушение дыхания и кровообращения.3.Тяжелая степень. Она характеризуется утратой сознания, которая продолжается многие сутки и протекает по типу комы.

Признаки ушиба головного мозга

Сдавление головного мозга, которое может сопровождать ушиб головного мозга тяжелой степени, возникает в 60% случаев. Чаще всего сдавление мозга обусловлено развитием внутричерепной гематомы (64%), отломками костей свода черепа (11%), отеком мозга (11%) или сочетанием всех этих причин (11%). В клинике сдавления мозга выделяют три фазы: 1.Начальная.Начальные признаки повышения внутричерепного давления и очаговых поражений. 2.Полного развития.Полное, яркое развитие общемозговых и очаговых симптомов .3.Паралитическая. Коматозное состояние, параличи сфинктеров, конечностей, частый и малый пульс, прерывистое, хриплое дыхание, заканчивающееся остановкой дыхания.

Кровотечение возможно из вен diploe, внутренней сонной артерии, внутренней яремной вены, из синусов, из сосудов мягкой мозговой оболочки; чаще всего (до 80%) кровотечения бывают из средней мозговой артерии (a. meningea media). Гематомы локализуются над твердой мозговой оболочкой, под костями черепа (надоболочечная гематома), под твердой мозговой оболочкой (подоболочечная гематома) и внутри мозга (внутримозговая гематома). Симптомы сдавления проявляются лишь при определенном размере гаматомы.

Оказание первой помощи заключается, прежде всего в предупреждении попадания крови, спинномозговой жидкости или рвотных масс в дыхательные пути, для чего раненого или его голову поворачивают на бок. На рану накладывают асептическую повязку. На этапе первой врачебной помощи при необходимости исправляют повязку и внутримышечно вводят антибиотик, столбнячный анатоксин. По показаниям применяют средства, стимулирующие сердечно-сосудистую и дыхательную деятельность,— камфару, кофеин, эфедрин, цититон. Желательно поставить в первичной медицинской карточке ориентировочный диагноз с отметкой о сохранности или утрате сознания, речи, зрения, глотания, о возможности самостоятельного передвижения.

На этапе квалифицированной хирургической помощи при закрытых повреждениях головы в первую очередь выделяют пораженных с продолжающимся внутричерепным кровотечением (гематомой). Этих больных с компрессией мозга экстренно оперируют по жизненным показаниям на данном этапе. Показаниями к неотложной операции служат явления нарастающего внутричерепного сдавления.

Цель сортировки раненых в череп и мозг на этапе квалифицированной хирургической помощи — разделить поток раненых по трем направлениям: а) в перевязочную или операционную направляют раненых, у которых подозревают продолжающееся внутричерепное кровоизлияние или ранение желудочка с обильной ликвореей, а также пострадавших с продолжающимся наружным кровотечением; б) в стационар направляют раненых в преагональном состоянии или в состоянии агонии. Они нуждаются лишь в симптоматической терапии; в) в специализированный госпиталь направляют всех остальных раненных в череп. До эвакуации им следует ввести внутримышечно антибиотик (канамицин, ампициллин, цепорин и др.), а также при наличии показаний — раствор маннитола, уроглюка, лазикса и другие дегидратирующие средства. На данном этапе необходимо исправить или заменить плохо наложенные или промокшие повязки, особенно у тяжелораненых.

Специализированная помощь при закрытых повреждениях черепа и мозга строится при тесном взаимодействии трех госпиталей — госпиталя для раненных, где концентрируются все нуждающиеся в оперативных вмешательствах, неврологического госпиталя и ВПГЛР. В госпитале для раненых в голову оперируют в первую очередь пострадавших с компрессией мозга, вызванной продолжающимся внутричерепным кровоизлиянием. Кроме того, после рентгенологического исследования в операционную направляют в порядке очереди пострадавших с закрытыми переломами черепа. У них показанием к вмешательству служит смещение (особенно вдавление) костных фрагментов. После трепанации черепа и удаления вдавленных костных отломков возможна первичная краниопластика быстро твердеющей пластмассой (норакрил, протакрил и др.).

Огнестрельные ранения головного мозга по данным Вов составляют 5,2%Среди убитых 30-50% с повреждениями черепа и головного мозгаКлассификация1.Ранения мягких тканей 54,6% Инфекционные осложнения 1,3%Летальность 0,4%2.Непроникающие 28,1% Инфекционные осложнения 19,8% Менингиты 0,3% Менингоэнцефалиты 0,8%Абсцессы 2,2%Летальность 3,6%3.Проникающие ранения 17,3%Инфекционные осложнения 47%Летальность 53,2%

Виды раненийКасательные 45% Слепые 38,5% Радиарные 17% Сквозные 4,5% Пулевые 17,3%Осколочные 82,7%

Различают 5 периодов течения огнестрельных ранений черепа и головного мозга. Начальный (острый) период сопровождается острым воспалением, кровотечением из раны, отеком и набуханием головного мозга с выпячиванием его в рану. Второй период (ранних реакций и осложнений) начинается с 3-го дня, продолжается несколько недель. Может продолжаться отек мозга, особенно при присоединении микробного воспаления: нагноения раны, гнойников мозга, менингитов, менингоэнцефалитов. Общее состояние ухудшается, повышается температура тела, могут усиливаться очаговые неврологические симптомы. Третий период (ликвидации ранних осложнений) начинается через 3-4 недели - отграничиваются очаги инфекции, очищается рана мозга. Четвертый период может продолжаться 2-3 года. Это период поздних осложнений. Могут возникать обострения воспалительного процесса. Период отдаленных последствий может длиться десятки лет в виде травматической эпилепсии, арахноидита, водянки головного мозга.

Доврачебная помощь заключается в наложении асептической повязки. В бессознательном состоянии раненого следует транспортировать на боку в целях предотвращения аспирации рвотных масс. А рвота у этих раненых может возникать в любое время повторно. При западении языка в рот вводят воздуховод, который имеется в сумке медицинской войсковой (у санитара, санинструктора). При ранении сонной артерии и ее наружной ветви накладывают жгут на шею с противоупором на здоровой стороне поднятой рукой, доской, лестничной шиной. А под жгут на поврежденной стороне в проекции артерии подкладывают скатанную головку бинта или плотный ватно-марлевый валик для локального давления на артерию.

В МПП очищают воздухоносные пути от рвотных масс, вводят воздуховод при западении языка или прошивают язык толстой лигатурой, которую с натяжением фиксируют вокруг шеи или к одежде. В омедб (ОМО) оказывается квалифицированная медицинская помощь. Раненых с нарастающим сдавлением головного мозга (внутричерепная гематома, вдавленный перелом), значительным наружным кровотечением, аспирацией рвотных масс направляют в операционную или перевязочную для проведения соответствующих операций: трепанации черепа с удалением гематомы и остановкой кровотечения, наложением трахеостомы и др. При выраженном отеке головного мозга - в палату интенсивной терапии для проведения дегидратационной терапии (гипертонические растворы внутривенно, диуретики). Остальных тяжелораненых после оказания помощи в сортировочной (антибиотики, исправление повязки) - направляют на эвакуацию в специализированный госпиталь для раненых в голову, шею, позвоночник. Легкораненых направляют в госпиталь легкораненых. После проведенной трепанации черепа раненых направляют в госпитальное отделение в связи с их нетранспортабельностью. В специализированном госпитале проводится лечение раненых в полном объеме.

Сотрясение спинного мозга — преходящее нарушение функций спинного мозга в результате травмы. Возникает после падения с высоты на голову, спину, ягодицы, а также при травме ускорения-торможения.Клиническая картина • Синдром частичного и (гораздо реже) полного нарушения проводимости спинного мозга возникает сразу после травмы • Вялые парезы и параличи конечностей • Расстройства чувствительности (преобладают парестезии) • Задержка мочи • Негрубые сегментарные нарушения в зависимости от уровня поражения • Полное восстановление в течение нескольких часов.

Клиническая картина ушиба спинного мозга.Фазность течения. Ушиб спинного мозга сопровождается спинальным шоком, маскирующим истинную картину повреждения спинного мозга. Только после разрешения шока возникает стойкая симптоматика, отражающая степень повреждения спинного мозга. Синдром нарушения проводимости.Синдром полного нарушения проводимости Нарушение двигательных функций в виде вялого паралича, арефлексии Расстройства всех видов чувствительности по проводниковому типу (отсутствие её ниже уровня поражения) Вегетативная симптоматика: расстройства терморегуляции, трофики (сухость кожи, быстрое образование пролежней) Грубые нарушения функций органов таза. Синдром частичного нарушения проводимости характеризуется теми же расстройствами, что и при полном её нарушении, но при этом выявляют признаки, свидетельствующие о частичной сохранности проводимости спинного мозга (обнаружение нарушений движений или чувствительности ниже уровня повреждения, выраженных в той или иной степени). Полное поперечное поражение спинного мозга (морфологический перерыв) - синдром полного нарушения проводимости в остром периоде и автоматизм дистального участка мозга ниже уровня перерыва в поздние сроки. Длительный приапизм и ранние трофические расстройства свидетельствуют о необратимом повреждении мозга.

Сдавление спинного мозга — сочетание неврологических симптомов, обусловленных смещением и деформацией вещества спинного мозга каким-либо объёмным образованием или смещённым позвонком при позвоночно-спинномозговой травме.Клиническая картина • Отсутствует период светлого промежутка, грубый неврологический дефицит развивается в момент травмы • Отсутствует первичное разрушение вещества спинного мозга. Нарушение функций возникает в значительной степени вследствие расстройства кровообращения спинного мозга • Синдром нарушения проводимости спинного мозга • Вялый парез или паралич мышц с арефлексией • Отсутствие чувствительности ниже уровня повреждения • Расстройство функций тазовых органов • Сегментарные расстройства (в зависимости от уровня поражения).

Помощь и лечение на этапах медицинской эвакуации. На поле боя на рану накладывают асептическую повязку, вводят промедол. Вынос и вывоз с поля боя на жестких носилках, волокушах, деревянных щитах. На обычных носилках раненого укладывают на живот, подкладывая под верхнюю часть туловища скатку шинели или вещевой мешок. Вынос в положении на спине с помощью плащпалатки или, удерживая за верхние и нижние конечности, может привести ко вторичному смещению позвонков и их отломков, к дополнительному повреждению спинного мозга.

Первая врачебная помощь (в МПП). В перевязочную направляют раненых с продолжающимся кровотечением, ликворреей, тяжелым шоком, задержкой мочеиспускания. Наружное кровотечение останавливают тампонадой раны. При тяжелом шоке вводят внутривенно полиглюкин, анальгетики. При переломах шейных позвонков накладывают иммобилизирующую повязку Башмакова: одну лестничную шину укладывают, моделируя по задней поверхности головы, шеи и спины, вторую - сверху и по боковым поверхностям головы с переходом на надплечье с обеих сторон. Обязательно проверяют наполнение мочевого пузыря. При задержке мочеиспускания мочу выводят катетером.

Дальнейшая эвакуация раненых производится на щите или на 3-4 связанных друг с другом лестничных шинах, уложенных для жесткости на обычные носилки. Парализованные нижние конечности фиксируют к носилкам. Квалифицированная помощь (омедб, ОМО). Раненых с сочетанными ранениями и массивным внутренним кровотечением, наружным кровотечением, ликворреей направляют в операционную в первую очередь. Им производят лапаротомию или торакотомию с остановкой кровотечения; ламинэктомию с лигированием сосудов и ушиванием мягких тканей для устранения ликворреи. Раненых с симптомами выраженного сдавления спинного мозга - направляют в операционную во вторую очередь для ламинэктомии и освобождения мозга от сдавления. Раненых с переломами шейных позвонков без иммобилизации, с задержкой мочи направляют в перевязочную во вторую очередь, где накладывают повязку Башмакова, выпускают мочу. Эвакуация раненых производится на щите.

Специализированная помощь осуществляется в специальном госпитале для раненых в голову, шею, позвоночник. Здесь есть возможность осуществить рентгенологическое обследование раненых. Производится первичная хирургическая обработка огнестрельных ран, ламинэктомия с освобождением спинного мозга от сдавления костными отломками, гематомой, сместившимися позвонками, инородными телами. Проводится лечение осложнений огнестрельных ран: нагноений раны, гнойного менингита, цистита, пиелита. При стойком нарушении мочеиспускания накладывают эпицистостому. Лечение компрессионных переломов тел позвонков проводится методом длительной реклинации на щите с жестким валиком на уровне поврежденных позвонков.

ОГНЕСТРЕЛЬНЫЕ РАНЕНИЯ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА По данным послевоенных локальных конфликтов и войн, они составили 1,5-4% от числа всех ранений. Ведущим при ОР является повреждение вещества спинного мозга, что определяет прогноз для жизни, функционального восстановления и социальной адаптации. Формирование очагов поражения спинного мозга обусловлено рядом факторов: 1) прямым повреждающим действием первичных и вторичных (костные отломки) ранящих снарядов; 2) наличием зон молекулярного сотрясения за счет бокового удара пули с развитием очагов вторичной дегенерации, дистрофии и некроза; 3) дистантными ишемическими расстройствами при повреждении функционально значимых корешково-спинальных артерий, а также при острой массивной кровопотере и стойкой артериальной гипотензии (в зонах "критического" спинального кровотока).

В клиническом течении огнестрельных ранений позвоночника и спинного мозга выделяют четыре периода:1. Начальный (острый). Продолжается в течение 1—3 суток от момента ранения. Клиника характеризуется тяжелым состоянием и сравнительной однообразностью неврологических выпадений, а именно явлениями полного нарушения нервной проводимости спинного мозга (параличи и анестезии ниже очага повреждения спинного мозга, задержка мочеиспускания и др.).2. Начальный период. В течение последующих 2—3 недель после ранения. Также выражены явления полного нарушения нервной проводимости;3.Промежуточный период. Начинается спустя 3 недели после ранения и длится 2—3 месяца. Ликвидируется спинальный шок и становится возможным определить на основании неврологической картины истинные размеры и характер повреждения спинного мозга. В этот период при частичном повреждении спинного мозга появляются признаки восстановления утраченных функций;4.Поздний период. Длится несколько лет. В этот период продолжаются процессы восстановления утраченных функций.

Принцины этапного лечения при ранениях позвоночника: Первая помощь сводится к наложению асептической повязки и обезболиванию. Первая врачебная помощь: исправление повязки, транспортная иммобилизация (пострадавшего укладывают на импровизированный щит), при нарушении дыхания центрального генеза - трахеостомия, вводятся сердечные, анальгизирующие средства, противошоковые жидкости, при задержке мочеиспускания - катетеризация мочевого пузыря,антибиотики и ПСС. Квалифицированная помощь: окончательная остановка наружного кровотечения ламинэктомия (при обильном истечении спиномозговой жидкости) симптоматические средства.