Презентация на тему: Лептоспироз

Лептоспироз Выполнила студентка лабораторно-диагностического отделения46 группы, 2 бригадыЩукина Ксения
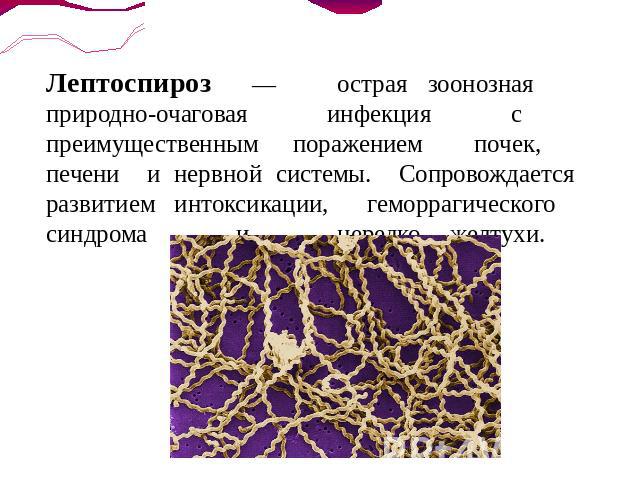
Лептоспироз — острая зоонозная природно-очаговая инфекция с преимущественным поражением почек, печени и нервной системы. Сопровождается развитием интоксикации, геморрагического синдрома и нередко желтухи.

Синонимы: болезнь Васильева-Вейля, инфекционная желтуха, нанукаями, японская 7-дневная лихорадка, водная лихорадка, покосно-луговая лихорадка, собачья лихорадка

Классификация лептоспир:

Краткие исторические сведения Заболевание длительное время носило название болезни Вейля—Васильева, поскольку первые клинические описания лептоспироза как самостоятельной нозологической формы даны А. Вейлем (1886) и Н.П. Васильевым (1888). Впервые возбудитель заболевания выделен от больных японскими исследователями Р. Инадо и У. Идо (1915).
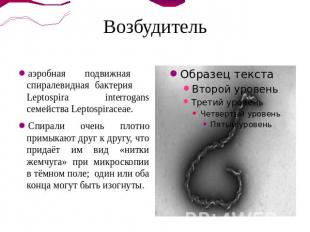
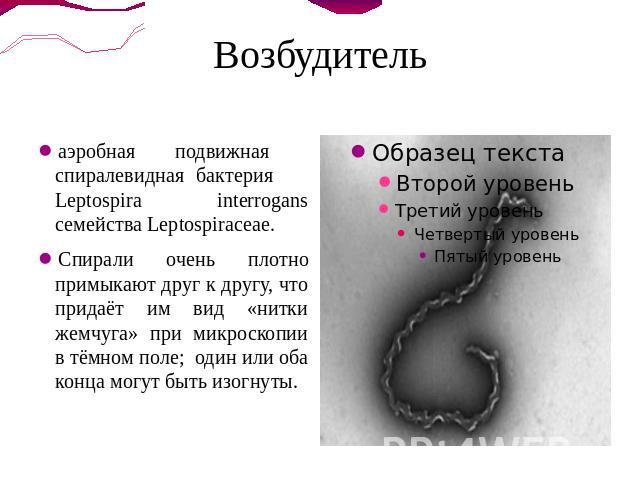
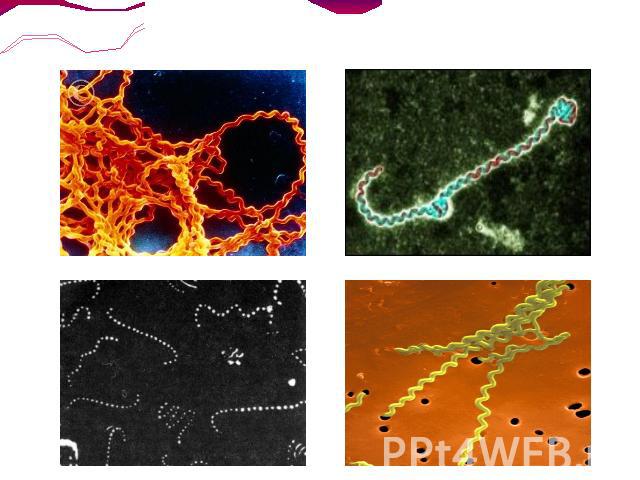
Возбудитель аэробная подвижная спиралевидная бактерия Leptospira interrogans семейства Leptospiraceae.Спирали очень плотно примыкают друг к другу, что придаёт им вид «нитки жемчуга» при микроскопии в тёмном поле; один или оба конца могут быть изогнуты.
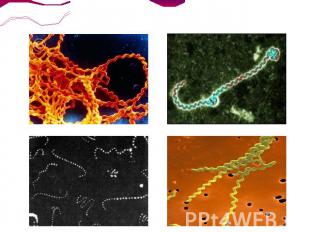

Длина лептоспир 6-20 мкм, а поперечник 0,1-0,15 мкм. Движение винтообразное: сгибательное или вдоль продольной оси. Температурный оптимум 28-30 °С, оптимум рН 7,2-7,4. Растут на жидких и полужидких средах, дополненных 10-15% кроличьей сывороткой. Плохо окрашиваются по Граму и Романовскому-Гимзе, но хорошо различимы при импрегнации серебром (окрашены в коричневый или чёрный цвет). Легко выявляются темнопольной микроскопией. Патогенные серовары чувствительны к действию солнечного света и высоких температур (при 45 °С в воде погибают через 45 мин, при 70°С — через 10 с); высушивание вызывает немедленную гибель. Выживаемость лептоспир в пресноводных водоёмах вариабельна — от нескольких часов до 30 сут, в сухой почве сохраняются 2—3 ч, в заболоченной — до 280 сут.На пищевых продуктах выживают 1—2 дня, не теряют активности при замораживании. Растворы 0,1% хлористоводородной кислоты, 0,5% фенола убивают лептоспир в течение 20 мин, активный хлор в дозе 0,3-0,8 мг/л — через 2 ч.

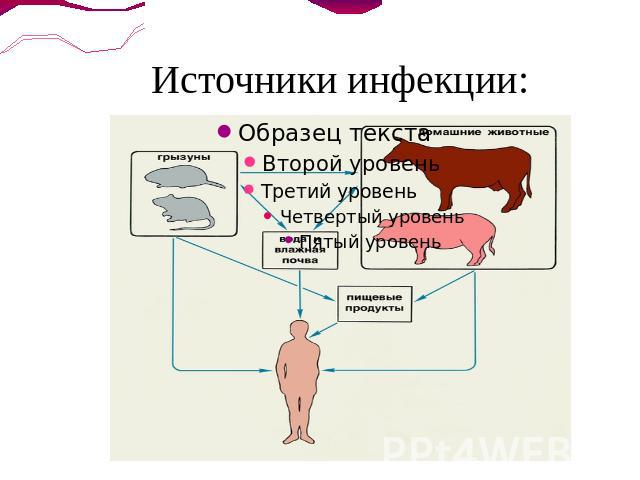
Резервуар и источник Резервуар и источники инфекции разделяют на две группы:Основной природный резервуар первой группы — грызуны (серые полёвки, мыши, крысы) и насекомоядные (ежи, землеройки). Основной резервуар второй группы — различные домашние животные (свиньи, крупный рогатый скот, овцы, козы, лошади, собаки), а также пушные звери клеточного содержания (лисицы, песцы, нутрии), формирующие сельскохозяйственные очаги.

Механизм и путь передачи Механизм передачи —контактный.Путь передачи — водный, меньшее значение имеют контактный и пищевой (кормовой).Ворота инфекции в организме человека и животного - незначительные повреждения кожи и неповреждённые слизистые оболочки полости рта, носа, глаз, ЖКТ и мочеполового тракта.
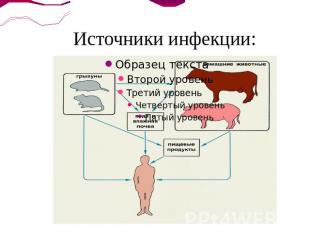
Источники инфекции:

Основные эпидемиологические признаки. Лептоспироз является наиболее распространённым зоонозом в мире. Встречается на всех континентах кроме Антарктиды, особенно высока заболеваемость в тропических странах. Однако уровень заболеваемости во многом зависит от природно-климатических условий: он наиболее высок в районах с густой речной сетью, частыми многократными летними паводками, а также с высокой плотностью поголовья сельскохозяйственных животных. Заболевания часто имеют профессиональный характер. Чаще заболевают дератизаторы, лица, работающие на заболоченных лугах, работники животноводческих ферм, доярки, пастухи, ветеринары. Известны спорадические случаи и эпидемические вспышки.Характерна выраженная летне-осенняя сезонность (особенно в июле и августе). В последние годы отмечена склонность лептоспироза к урбанизации и распространению инфекции на территории рекреационных зон. В крупных городах преимущественную роль в качестве источников инфекции играют собаки.

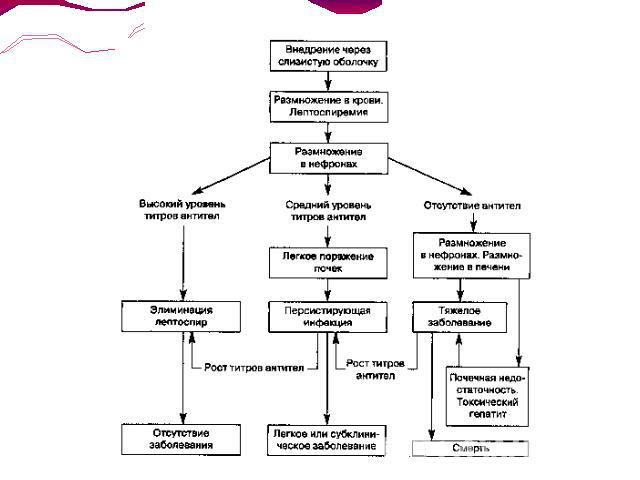
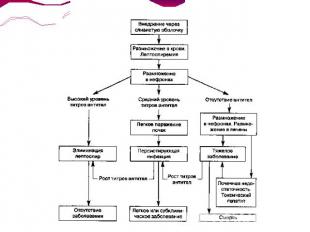
Патогенез.Инкубационный периодЛептоспиры проникают в организм человека через неповреждённые или повреждённые кожные покровы, а также слизистые оболочки полости рта и ЖКТ, глаз, носа, не вызывая никаких изменений в области входных ворот. Возбудители оседают в лимфатических узлах, откуда гематогенно (кратковременная лептоспиремия) распространяются по органам и тканям системы мононуклеарных фагоцитов, преимущественно накапливаясь в печени и селезёнке, почках, лёгких. Первичное диссеминирование способствует быстрому размножению возбудителей.

Начальный периодВ поражённых органах и тканях развиваются дегенеративные и некротические изменения — гепатоцитов, эпителия почечных канальцев, эндотелия капилляров и эритроцитов, накапливаются токсичные метаболиты. Одновременно нарастают лептоспиремия и токсинемия, генерализация возбудителей по новым органам и системам (надпочечники, ЦНС). Возникают лихорадка, ознобы, миалгии, быстро прогрессируют симптомы интоксикации.

Период разгара Токсинемия, патоморфологические и функциональные изменения в органах достигают максимальной степени. Прогрессирует генерализованный капилляротоксикоз с повышением проницаемости стенок сосудов, развитием ДВС-синдрома, нарушениями микроциркуляции и геморрагическими явлениями различной степени выраженности (геморрагическая сыпь на коже и слизистых оболочках, мелкие диапедезные органные кровоизлияния, внутренние и наружные кровотечения). Поражения печени обусловлены механическим повреждением гепатоцитов активно подвижными лептоспирами, токсическим действием эндотоксина, выделяющегося при гибели бактерий, что может приводить к развитию желтухи. Определённая роль в происхождении желтухи принадлежит массивному гемолизу вследствие множественных кровоизлияний при повреждении эндотелия сосудов лептоспирами. Характерны резкие мышечные боли вследствие деструктивных процессов, кровоизлияний и гистиолимфоцитарных инфильтратов в скелетной мускулатуре.

Период реконвалесценцииФормирование иммунитета связано с нарастанием в крови титров специфических AT (агглютининов, опсонинов, комплементсвязывающих AT) и активацией фагоцитоза.Однако при этом лептоспиры ещё могут в течение определённого времени сохраняться в организме. Начиная со 2-й недели возбудитель депонируется преимущественно в извитых канальцах почек и исчезает из крови и других тканей.Лептоспиры могут длительно сохраняться в почках и выделяться с мочой до 40-го дня от начала болезни даже при клиническом выздоровлении.

Клиническая картинаИнкубационный периодВарьирует от нескольких дней до 1 месеца, в среднем продолжается 1-2 недели. Различают желтушные и безжелтушные формы лёгкого, среднетяжёлого и тяжёлого течения. Заболевание отличает цикличность, что позволяет выделить в динамике его развития начальный период, периоды разгара и последующей реконвалесценции.

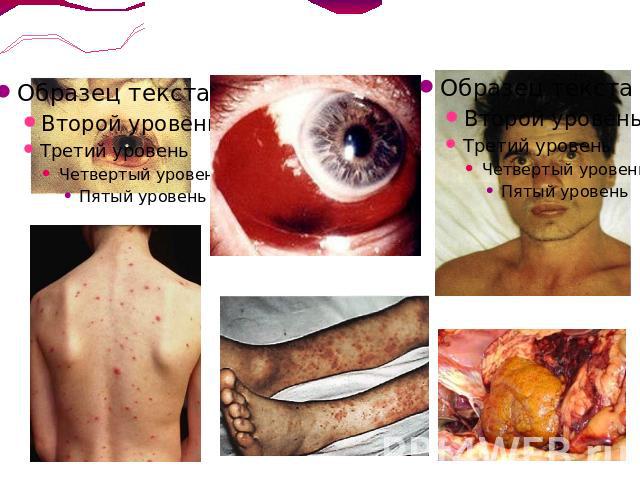
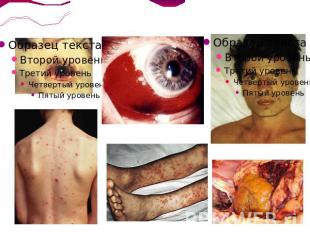
Начальный периодДлится около недели, может укорачиваться. Характерно острое начало болезни. На фоне озноба температура тела в течение 1—2 дней достигает 39- 40 °С, в дальнейшем приобретая неправильный характер. Больные жалуются на головную боль, выраженные боли в икроножных и иногда брюшных мышцах (особенно при пальпации), слабость, головокружение, бессонницу, отсутствие аппетита. Внешний вид больного: Лицо становится одутловатым, гиперемированным, с герпетическими высыпаниями на губах и крыльях носа. Наблюдают инъекцию сосудов склер и гиперемию конъюнктив. Возможны кровоизлияния на склерах и конъюнктивах, геморрагическое пропитывание герпетических высыпаний, гиперемия слизистой оболочки ротоглотки. Геморрагический синдром: петехии, геморрагии в местах инъекций, геморрагические высыпания, часто локализующиеся в подмышечных областях, а также на локтевых сгибах, кровоизлияния в склеры, микро- или макрогематурия, носовые кровотечения.

Период разгараС развитием ДВС-синдрома могут возникнуть обширные кровоизлияния в подкожную клетчатку, мышцы поясницы и брюшной стенки, желудочные, кишечные и маточные кровотечения, кровохарканье, геморрагический отёк лёгких.Нарушения микроциркуляции и геморрагии в слизистые оболочки ЖКТ могут обусловливать возникновение у больных болей в животе и расстройства стула, боли и тяжесть в правом подреберье, тошноту и рвоту.Характерны боли в поясничной области, симптом Пастернацкого положительный. Моча может приобрести тёмный или кровянистый оттенок, содержать повышенное количество белка, лейкоцитов, свежих и выщелоченных эритроцитов, цилиндров. Олигурия, а при тяжёлом течении заболевания анурия с прогрессирующей почечной недостаточностью.Поражение нервной системы проявляется головными болями, бессонницей, возбуждением и беспокойством больных.Формируется клиническая картина менингита, который чаще бывает серозным.Увеличиваются размеры печени, появляются тёмная моча и обесцвеченный кал, кожный зуд.Желтуха яркая, шафранового оттенка, сопровождается проявлениями геморрагического синдрома — кровоизлияниями в кожу и слизистые оболочки.

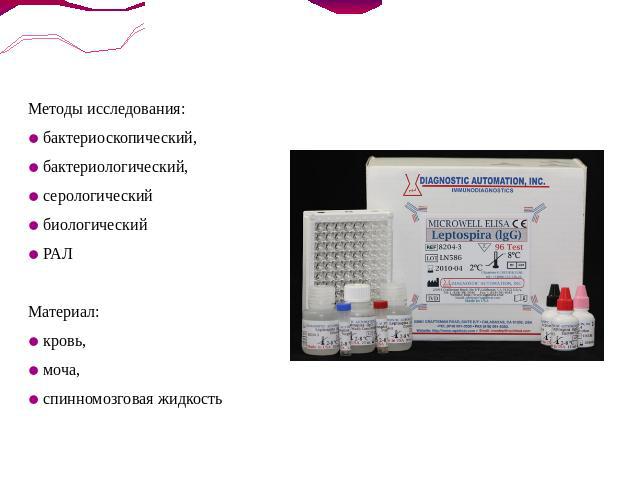
Лабораторная диагностика
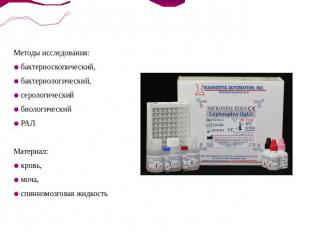
Методы исследования: бактериоскопический, бактериологический, серологическийбиологическийРАЛМатериал:кровь, моча, спинномозговая жидкость

Бактериоскопическое исследование проводят в темном поле микроскопа. Для этого берут каплю крови и наносят на предметное стекло, покрывая его покровным стеклом. В «раздавленной капле» обнаруживают лептоспиры в виде серебряных подвижных нитей. Микроскопический метод исследования имеет ограниченное значение из-за редкого обнаружения лептоспир в исследуемом материале.Значительно чаще в диагностических целях используется бактериологический метод исследования. Кровь в количестве 1–2 мл засевают в три пробирки с питательной средой: с водно-сывороточной средой Уленгута (стерильную пода с 10% свежей кроличьей сыворотки); с фосфатно-сывороточной средой Ферворт–Вольфа (пептон, хлористый натрий и фосфатно-буферная смесь) или Терских; с почечной средой Земского (из почки крупного рогатого скота или лошади). Через 7 дней производят первую микроскопию капли среды в темном поле. При отрицательном результате просмотр повторяется через 5 дней. Лептоспиры в крови обнаруживаются в течение первых 10 дней заболевания. Культивировать лептоспиры из мочи можно, используя полужидкую среду Флетчера.

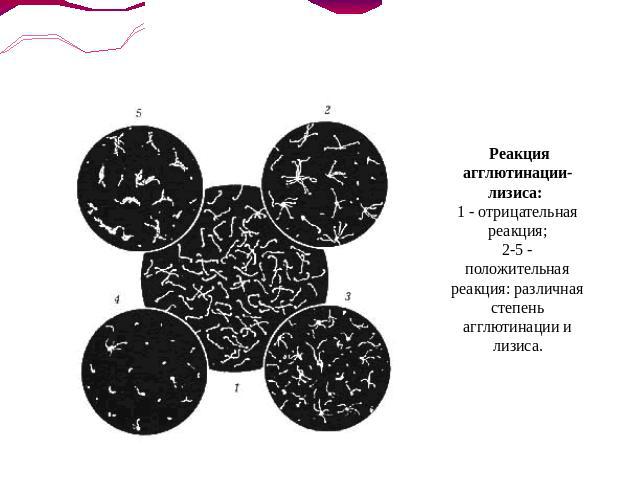
При биологическом методе исследования в качестве экспериментальных животных используются морские свинки, белые мыши, молодые кролики, щенки. Инфекционный материал от больного вводится животным внутрибрюшинно, под кожу, внутрикожно или в переднюю камеру глаза. В тканях погибших животных обнаруживается возбудитель.Серологическая диагностика осуществляется при помощи реакции лизиса и агглютинации или реакции связывания комплемента. Специфические антитела в сыворотке больного обнаруживают с 8–12-го дня болезни.Реакцию агглютинации лизиса (РАЛ) производят путем добавления к разведенной сыворотке больного культуры живых лептоспир. Смесь помещают в термостат на 1 час, после чего из каждой пробирки готовится «раздавленная капля» для просмотра в темном поле зрения микроскопа. При положительных результатах наблюдаются явления склеивания, скучивания лептоспир в виде «паучков» и в различной степени их лизис (набухание, фрагментирование, растворение). Наименьшим диагностическим титром считается разведение сыворотки 1 : 100, а реакции связывания комплемента – 1 : 50 – 1 : 100.

Реакция агглютинации-лизиса: 1 - отрицательная реакция;2-5 - положительная реакция: различная степень агглютинации и лизиса.

Лечение:Противолептоспирозный гамма-глобулин, (лучше донорский, а не лошадиный).Антибактериальная терапия (пенициллин, тетрациклин, аминогликозиды).Дезинтоксикационная терапия (под контролем диуреза).Симптоматическая терапия — гемостатические средства, коррекция кислотно-щелочного равновесия.

Профилактические мероприятия Мероприятия, направленные на профилактику и борьбу с лептоспирозом среди сельскохозяйственных и домашних животных и профилактику заболеваний людей на территории эпизоотического очага.Значительную часть общих санитарных мероприятий проводят ветеринарная служба и руководство животноводческих ферм и других хозяйств. Организационно-методическое руководство работой по профилактике лептоспироза среди людей осуществляют отделы особо опасных инфекций республиканских, краевых и областных (городских) центров государственного санитарно-эпидемиологического надзора. В очагах лептоспироза медицинские и ветеринарные работники, руководители хозяйств проводят санитарно-просветительную работу среди населения о мерах профилактики данной инфекции .

Дератизационные мероприятия

На неблагополучных по лептоспирозу животноводческих фермах, а также в убойных и субпродуктовых цехах мясокомбинатов, в шахтах, рудниках, на земельных работах персонал должен работать в специальной одежде: халатах (комбинезонах), резиновых перчатках, сапогах, фартуках, предохраняющих от проникновения лептоспир через повреждённые кожные покровы и слизистые оболочки.
Для повышения иммунитета населения используются поливалентные убитые вакцины (феноловая, формоловая, гретая). Предложена живая аттенуированная вакцина. Вакцинация проводится по эпидемиологическим показаниям.

Не рекомендуется! Употреблять сырую воду из открытых водоемов.Купаться в малопроточных водоемах, доступным сельскохозяйственным животным.

Благодарю за внимание!

Патогенез: фаза заражения. Лептоспиры проникают через поврежденную кожу и слизистые в кровь, затем внедряются в печень, почки, селезёнку, надпочечники, где они усиленно размножаются. Эта фаза соответствует инкубационному периоду болезни.фаза генерализованной инфекции — повторная лептоспиремия с последующим поступлением в почки, печень, надпочечники, оболочки мозга. Паразитируют на поверхности клеток. Это начальный период болезни.токсинемия — поражается эндотелий капилляров, повышается их проницаемость — возникает геморрагический синдром + поражение печени, почек, надпочечников — это период разгара болезни.формирование нестерильной стадии иммунитета — в крови появляются антитела — клинически угасание процесса.фаза формирования стерильной стадии иммунитета — сочетание гуморального с местным органным и тканевым иммунитетом. Клинически выздоровление