Презентация на тему: хирургия

«ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА АНГИН» БГОУ ВПО КГМУ КАФЕДРА ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ Курск 2013

Ангина, или острый тонзиллит, — острое общее инфекционно-аллергическое заболевание, проявляющееся острым местным поражением лимфаденоидной ткани глоточного кольца. КЛАССИФИКАЦИЯ АНГИН ПО ПРЕОБРАЖЕНСКОМУ-ПАЛЬЧУНУ ► банальные ангины (катаральная, фолликулярная, лакунарная, смешанная); ► атипичные формы ангин (Симановского - Венсана, герпетическая, грибковая, смешанные формы); ► ангины при инфекционных заболеваниях (дифтеритическая, коревая, скарлатинозная, сифилитиче ская, туберкулезная, при ВИЧ-инфекции) ► ангины при заболеваниях крови (моноцитарная, ангина при лейкозах, агранулоцитарная).
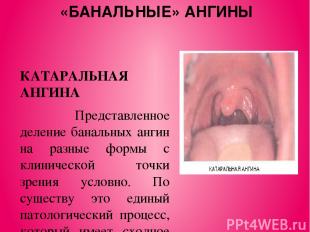
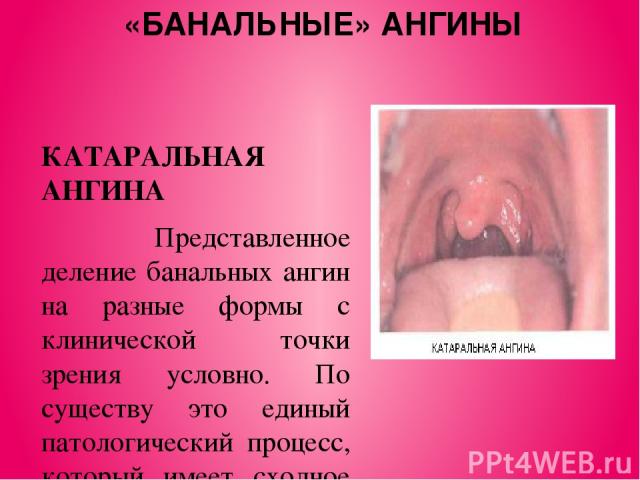
«БАНАЛЬНЫЕ» АНГИНЫ КАТАРАЛЬНАЯ АНГИНА Представленное деление банальных ангин на разные формы с клинической точки зрения условно. По существу это единый патологический процесс, который имеет сходное течение. Катаральная ангина течет более мягко и как самостоятельное заболевание встречается нечасто. При этой форме ангин воспалительный процесс ограничен поражением только слизистой оболочки нёбных миндалин. Заболевание начинается остро, в горле появляется ощущение жжения, сухость, першение, затем умеренная боль, усиливающаяся при глотании. Больной отмечает недомогание, разбитость, головную боль. Температура тела обычно субфебрильная, у детей может повышаться до 38,0 °С.
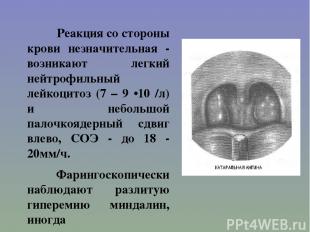
Реакция со стороны крови незначительная - возникают легкий нейтрофильный лейкоцитоз (7 – 9 •10 /л) и небольшой палочкоядерный сдвиг влево, СОЭ - до 18 - 20мм/ч. Фарингоскопически наблюдают разлитую гиперемию миндалин, иногда распространяющуюся на дужки, которые нередко бывают отечны. Заболевание может перейти в другую, более тяжелую форму - фолликулярную или лакунарную. Хотя катаральная ангина от других клинических форм заболевания отличается относительно легким течением, нельзя забывать, что и после нее могут развиться тяжелые осложнения.
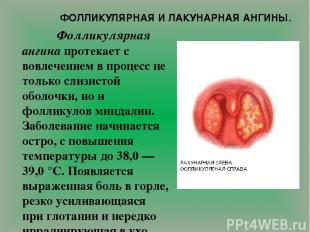
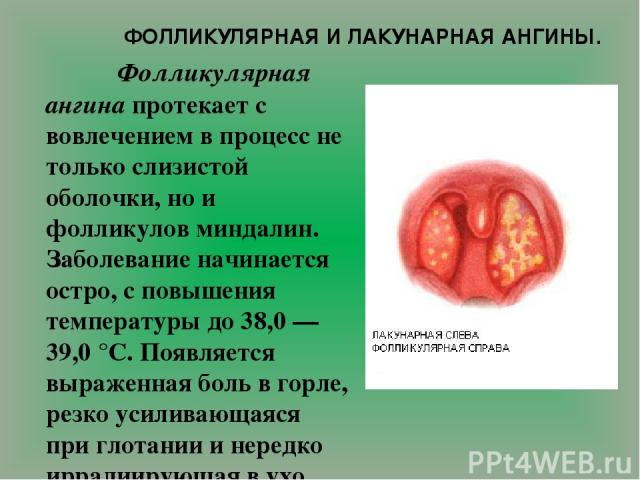
ФОЛЛИКУЛЯРНАЯ И ЛАКУНАРНАЯ АНГИНЫ. Фолликулярная ангина протекает с вовлечением в процесс не только слизистой оболочки, но и фолликулов миндалин. Заболевание начинается остро, с повышения температуры до 38,0 — 39,0 °С. Появляется выраженная боль в горле, резко усиливающаяся при глотании и нередко иррадиирующая в ухо. Выражены интоксикация, головная боль, слабость, лихорадка, озноб, иногда появляется боль в пояснице и суставах. При фарингоскопии на поверхности миндалин видны многочисленные округлые, несколько возвышающиеся над поверхностью желтовато-белые точки величиной 1—3 мм. Это просвечивающие через слизистую оболочку нагноившиеся фолликулы миндалин, которые на 2 — 4-й день болезни обычно вскрываются с образованием эрозии — быстро заживающего дефекта слизистой оболочки.
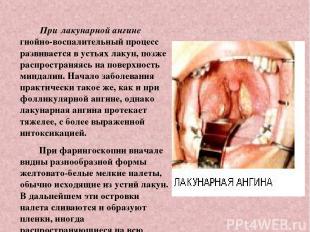
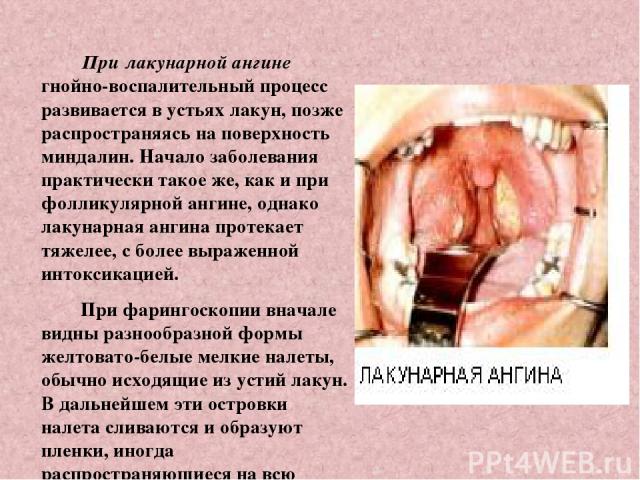
При лакунарной ангине гнойно-воспалительный процесс развивается в устьях лакун, позже распространяясь на поверхность миндалин. Начало заболевания практически такое же, как и при фолликулярной ангине, однако лакунарная ангина протекает тяжелее, с более выраженной интоксикацией. При фарингоскопии вначале видны разнообразной формы желтовато-белые мелкие налеты, обычно исходящие из устий лакун. В дальнейшем эти островки налета сливаются и образуют пленки, иногда распространяющиеся на всю поверхность миндалины.

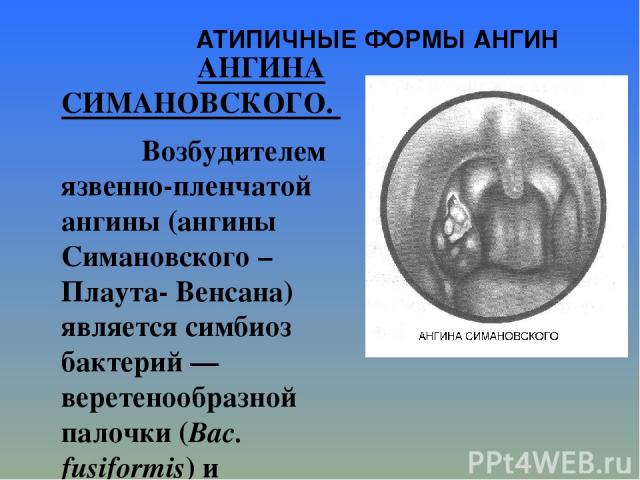
АТИПИЧНЫЕ ФОРМЫ АНГИН АНГИНА СИМАНОВСКОГО. Возбудителем язвенно-пленчатой ангины (ангины Симановского – Плаута- Венсана) является симбиоз бактерий — веретенообразной палочки (Bac. fusiformis) и спирохеты полости рта (Spirochaeta buccalis), поэтому заболевание называют также фузоспирохетозом. Нередко единственным симптомом заболевания является ощущение неловкости, наличия в глотке инородного тела при глотании. Общее состояние больного страдает мало, температура субфебрильная или нормальная. Обычно бывает поражена одна миндалина, двусторонний процесс наблюдается крайне редко. Ангина Симановского встречается в виде двух форм: редкой дифтероидной и значительно более частой язвенно-пленчатой. Фарингоскопия: при дифтероидной форме миндалина увеличена, гиперемирована и покрыта грязным серовато-белым налетом, сходным с дифтерийным, но легко снимаемым. Под налетом обнаруживается кровоточащая эрозия, быстро покрывающаяся новым налетом.
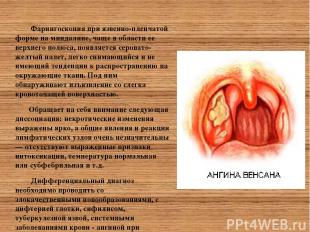
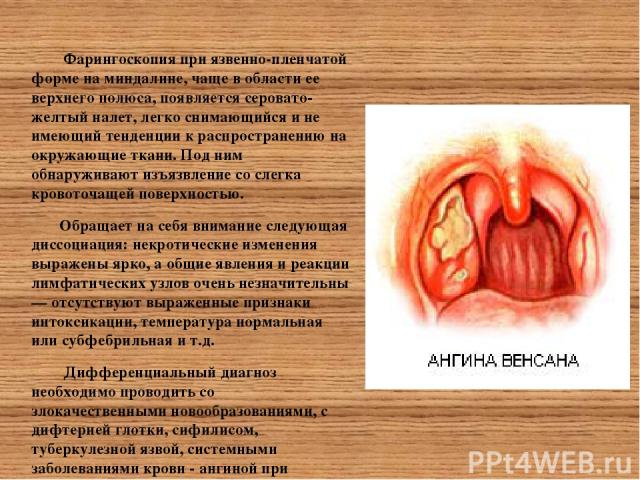
Фарингоскопия при язвенно-пленчатой форме на миндалине, чаще в области ее верхнего полюса, появляется серовато-желтый налет, легко снимающийся и не имеющий тенденции к распространению на окружающие ткани. Под ним обнаруживают изъязвление со слегка кровоточащей поверхностью. Обращает на себя внимание следующая диссоциация: некротические изменения выражены ярко, а общие явления и реакции лимфатических узлов очень незначительны— отсутствуют выраженные признаки интоксикации, температура нормальная или субфебрильная и т.д. Дифференциальный диагноз необходимо проводить со злокачественными новообразованиями, с дифтерией глотки, сифилисом, туберкулезной язвой, системными заболеваниями крови - ангиной при лейкозе, агранулоцитозе, лимфогранулематозе.

ФАРИНГОМИКОЗ (кандидамикоз глотки). Грибковая ангина чаще характеризуется острым началом с умеренным повышением температуры, хотя в ряде случаев температура повышается до фебрильной. Явления интоксикации обычно выражены слабо. Больного беспокоит болезненность в горле, першение, сухость. При фарингоскопии отмечают увеличение и невыраженную гиперемию миндалин (иногда одной), ярко-белые, рыхлые, творожистого вида наложения, которые обычно можно удалить без повреждения подлежащей ткани. Налеты располагаются на миндалинах в виде островков, распространяются на дужки, язычок, корень языка, на заднюю стенку глотки. При бактериологическом исследовании мазка со слизистой оболочки больного грибковой ангиной обнаруживают патогенные дрожжеподобные грибы типа Candida, чаще Candida albicans.
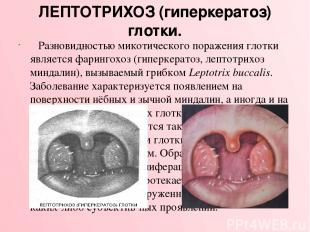
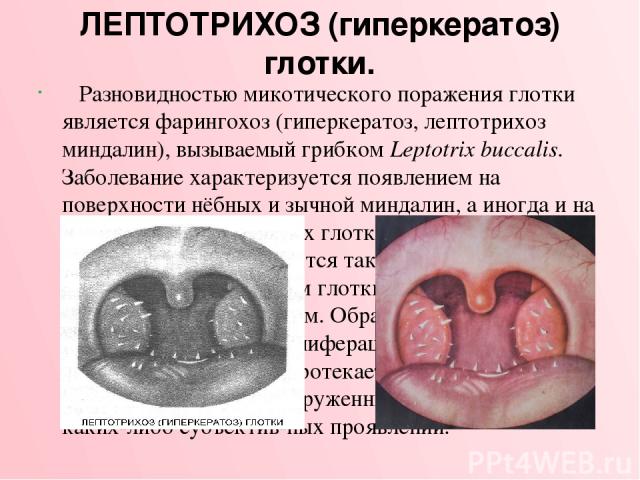
ЛЕПТОТРИХОЗ (гиперкератоз) глотки. Разновидностью микотического поражения глотки является фарингохоз (гиперкератоз, лептотрихоз миндалин), вызываемый грибком Leptotrix buccalis. Заболевание характеризуется появлением на поверхности нёбных и зычной миндалин, а иногда и на боковых и задней стенках глотки плотных белых шипов, которые отличаются такой прочной спаянностью с эпителием глотки, что их с трудом можно оторвать пинцетом. Образование этих шипов вызва но усиленной пролиферацией эпителия и ороговением. Процесс протекает хронически и может долго оставаться необнаруженным из-за отсутствия каких-либо субъектив ных проявлений.
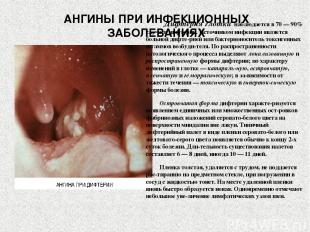
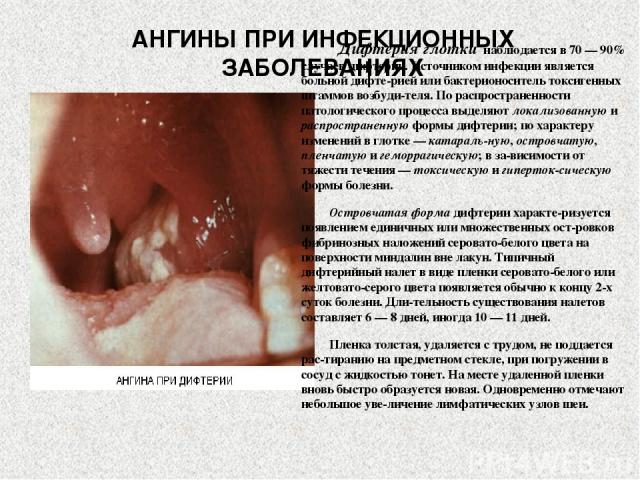
АНГИНЫ ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ Дифтерия глотки наблюдается в 70 — 90% случаев дифтерии. Источником инфекции является больной дифте рией или бактерионоситель токсигенных штаммов возбуди теля. По распространенности патологического процесса выделяют локализованную и распространенную формы дифтерии; по характеру изменений в глотке — катараль ную, островчатую, пленчатую и геморрагическую; в за висимости от тяжести течения — токсическую и гиперток сическую формы болезни. Островчатая форма дифтерии характе ризуется появлением единичных или множественных ост ровков фибринозных наложений серовато-белого цвета на поверхности миндалин вне лакун. Типичный дифтерийный налет в виде пленки серовато-белого или желтовато-серого цвета появляется обычно к концу 2-х суток болезни. Дли тельность существования налетов составляет 6 — 8 дней, иногда 10 — 11 дней. Пленка толстая, удаляется с трудом, не поддается рас тиранию на предметном стекле, при погружении в сосуд с жидкостью тонет. На месте удаленной пленки вновь быстро образуется новая. Одновременно отмечают небольшое уве личение лимфатических узлов шеи.
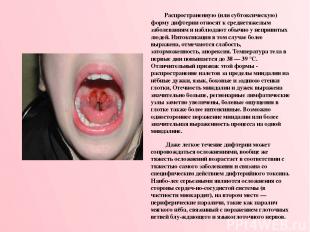
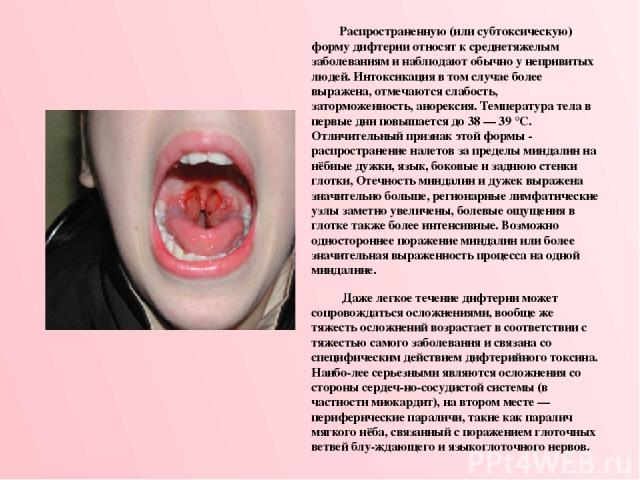
Распространенную (или субтоксическую) форму дифтерии относят к среднетяжелым заболеваниям и наблюдают обычно у непривитых людей. Интоксикация в том случае более выражена, отмечаются слабость, заторможенность, анорексия. Температура тела в первые дни повышается до 38 — 39 °С. Отличительный признак этой формы - распространение налетов за пределы миндалин на нёбные дужки, язык, боковые и заднюю стенки глотки, Отечность миндалин и дужек выражена значительно больше, регионарные лимфатические узлы заметно увеличены, болевые ощущения в глотке также более интенсивные. Возможно одностороннее поражение миндалин или более значительная выраженность процесса на одной миндалине. Даже легкое течение дифтерии может сопровождаться осложнениями, вообще же тяжесть осложнений возрастает в соответствии с тяжестью самого заболевания и связана со специфическим действием дифтерийного токсина. Наибо лее серьезными являются осложнения со стороны сердеч но-сосудистой системы (в частности миокардит), на втором месте — периферические параличи, такие как паралич мягкого нёба, связанный с поражением глоточных ветвей блу ждающего и языкоглоточного нервов.
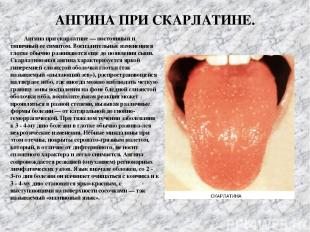
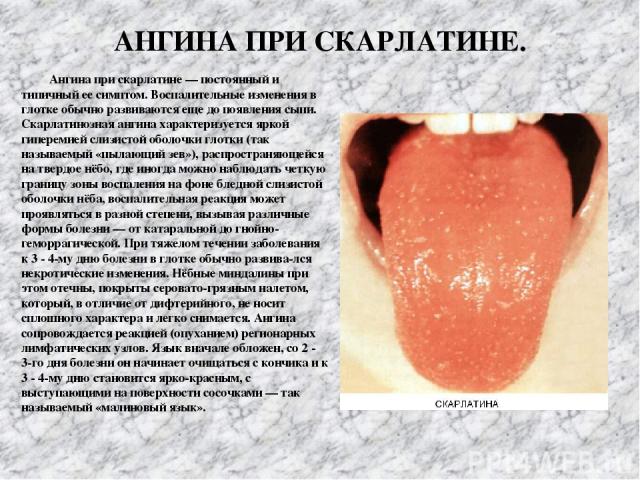
АНГИНА ПРИ СКАРЛАТИНЕ. Ангина при скарлатине — постоянный и типичный ее симптом. Воспалительные изменения в глотке обычно развиваются еще до появления сыпи. Скарлатинозная ангина характеризуется яркой гиперемией слизистой оболочки глотки (так называемый «пылающий зев»), распространяющейся на твердое нёбо, где иногда можно наблюдать четкую границу зоны воспаления на фоне бледной слизистой оболочки нёба, воспалительная реакция может проявляться в разной степени, вызывая различные формы болезни — от катаральной до гнойно-геморрагической. При тяжелом течении заболевания к 3 - 4-му дню болезни в глотке обычно развива лся некротические изменения. Нёбные миндалины при этом отечны, покрыты серовато-грязным налетом, который, в отличие от дифтерийного, не носит сплошного характера и легко снимается. Ангина сопровождается реакцией (опуханием) регионарных лимфатических узлов. Язык вначале обложен, со 2 - 3-го дня болезни он начинает очищаться с кончика и к 3 - 4-му дню становится ярко-красным, с выступающими на поверхности сосочками — так называемый «малиновый язык».
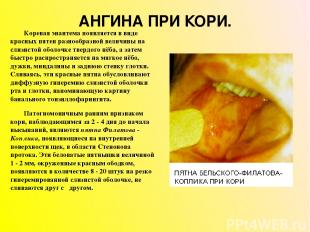
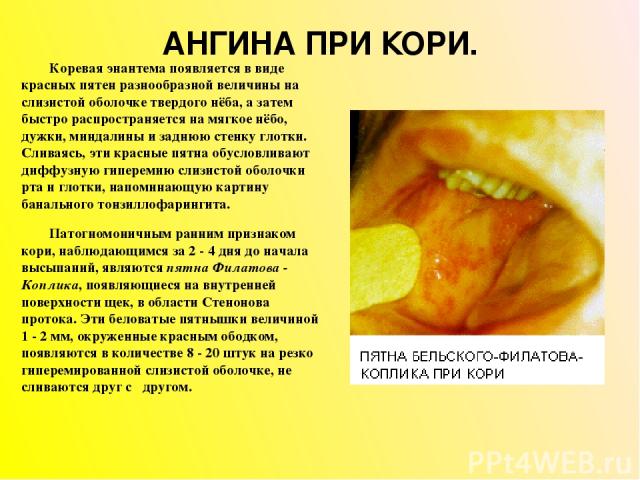
АНГИНА ПРИ КОРИ. Коревая энантема появляется в виде красных пятен разнообразной величины на слизистой оболочке твердого нёба, а затем быстро распространяется на мягкое нёбо, дужки, миндалины и заднюю стенку глотки. Сливаясь, эти красные пятна обусловливают диффузную гиперемию слизистой оболочки рта и глотки, напоминающую картину банального тонзиллофарингита. Патогномоничным ранним признаком кори, наблюдающимся за 2 - 4 дня до начала высыпаний, являются пятна Филатова - Коплика, появляющиеся на внутренней поверхности щек, в области Стенонова протока. Эти беловатые пятнышки величиной 1 - 2 мм, окруженные красным ободком, появляются в количестве 8 - 20 штук на резко гиперемированной слизистой оболочке, не сливаются друг с другом.

АНГИНА ПРИ ГРИППЕ протекает так же, как катаральная, однако правильнее говорить об остром фарингите, поскольку разлитая гиперемия захватывает миндалины, дужки, язычок, заднюю стенку глотки. РОЖА является тяжелым заболеванием, часто протекающим вместе с рожей лица. Начинается с высокой температуры и сопровождается сильными болями при глотании. Слизистая окрашена в ярко красный цвет с резкими очерченными границами покраснения, кажется лакированной из-за отека. АНГИНА ПРИ ТУЛЯРЕМИИ начинается остро с озноба, общей слабости, покраснения лица, увеличения селезенки. Для дифференциальной диагностики важно выяснить контакт с грызунами (водяные крысы, домовые мыши и серые полевки) или кровососущими насекомыми (комары, слепни, клещи). Ангина при туляремии, однако, в большинстве случаев возникает при заражении алиментарным путем - при употреблении воды, пищи после загрязнения грызунами после инкубационного периода 6-8 дней у зараженного больного. Другим дифференциально-диагностическим признаком служит образование бубонов - пакетов лимфоузлов шеи, иногда достигающих размера куриного яйца. Лимфоузлы могут нагнаиваться. Картина глотки может напоминать катаральную или чаще пленчатую ангину, ошибочно диагностируемую как дифтерия.

ТУБЕРКУЛЕЗ ГЛОТКИ может протекать в виде двух форм - острой и хронической. При острой форме характерна гиперемия с утолщением слизистой оболочки дужек, мягкого неба, язычка, напоминающая ангину, температура тела может достигать 38°С и выше. Наблюдаются резкие боли при глотании, появление на слизистой оболочки серых бугорков, затем их изъязвление, характерный анамнез, наличие других форм туберкулеза помогает в диагнозе. Из хронических форм туберкулеза чаще бывает язвенная, развивающаяся из инфильтраций, часто протекающая без симптомов. Края язвы приподняты над поверхностью, дно покрыто серым налетом, после его удаления обнаруживаются сочные грануляции. Чаще всего язвы наблюдаются на задней стенке глотки. Течение процессов в глотке зависит от многих причин: общего состояния больного, его питания, режима, социальных условий, своевременного и правильного лечения. При острой милиарной форме туберкулеза прогноз неблагоприятен, процесс развивается очень быстро с летальным исходом через 2-3 месяца. Лечение туберкулеза глотки, как и других его форм, стало относительно успешным после появления стрептомицина, который вводится внутримышечно по 1г в день в среднем в течение трех недель. Неплохие результаты иногда дает и R- терапия.

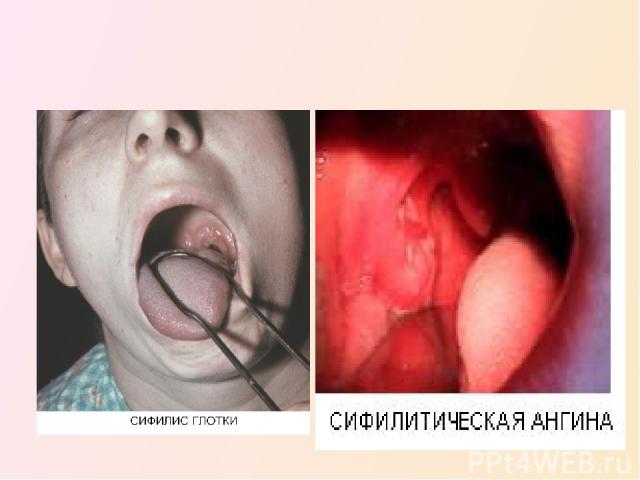
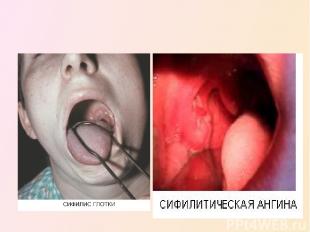
СИФИЛИС ГЛОТКИ. Первичный сифилис чаще всего поражает небные миндалины. Твердый шанкр, как правило, протекает безболезненно. Обычно на красном ограниченном фоне верхней части миндалин образуется твердый инфильтрат, затем эрозия, переходящая в язву, поверхность ее имеет хрящевую плотность. Отмечаются увеличенные шейные лимфоузлы на стороне поражения, безболезненные при пальпации. Развивается первичный сифилис медленно, неделями, обычно на одной миндалине. Ухудшается состояние больных при вторичной ангине, появляется лихорадка, резкие боли. При подозрении на сифилис обязательно исследование реакции Вассермана. Вторичный сифилис появляется через два месяца - полгода - после заражения в виде эритемы, папул. Эритема в глотке захватывает мягкое небо, дужки, миндалины, губы, поверхность щек, языка. Диагноз сифилиса на этой стадии труден до появления папул от чечевичного зерна до боба, поверхность их покрыта налетом с оттенком сального блеска, окружность гиперемирована. Чаще всего папулы локализуются на поверхности миндалин и на дужках. Третичный период сифилиса проявляется в виде гуммы, возникающей, как правило, через несколько лет от начала заболевания. Чаще гуммы образуются на задней стенке глотки и мягком небе. Сначала появляется ограниченная инфильтрация на фоне яркой гиперемии слизистой оболочки глотки. Жалобы в этот период могут отсутствовать. При дальнейшем течении возникает парез мягкого неба, попадание пищи в нос. Течение третичного сифилиса очень вариабельно, зависит от локализации и темпов развития гуммы, которая может поражать костные стенки лицевого черепа, язык, магистральные сосуды шеи, вызывая обильное кровотечение, прорастает в среднее ухо. При подозрении на сифилис обязательна консультация венеролога для уточнения диагноза и назначения рационального лечения.
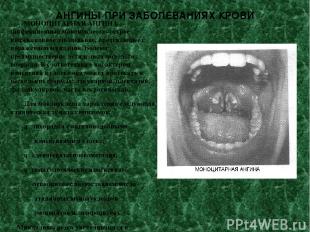
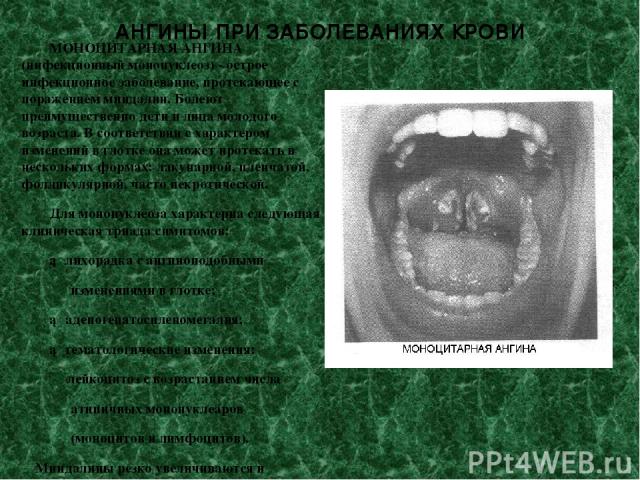
АНГИНЫ ПРИ ЗАБОЛЕВАНИЯХ КРОВИ МОНОЦИТАРНАЯ АНГИНА (инфекционный мононуклеоз) - острое инфекционное заболевание, протекающее с поражением миндалин. Болеют преимущественно дети и лица молодого возраста. В соответствии с характером изменений в глотке она может протекать в нескольких формах: лакунарной, пленчатой, фолликулярной, часто некротической. Для мононуклеоза характерна следующая клиническая триада симптомов: ► лихорадка с ангиноподобными изменениями в глотке; ► аденогепатоспленомегалия; ► гематологические изменения: лейкоцитоз с возрастанием числа атипичных мононуклеаров (моноцитов и лимфоцитов). Миндалины резко увеличиваются и представляют собой крупные, неровные, бугристые образования, налеты грязно-серого цвета остаются на миндалинах в течение не скольких недель или даже месяцев.

АНГИНА ПРИ ЛЕЙКОЗАХ Ангина может быть одним из проявлений лейкоза - злокачественного заболевания крови, протекающего с обязательным поражением костного мозга и вытеснением нормальных ростков кроветворения. Заболевание может носить острый или хронический характер. При остром лейкозе изменения со стороны миндалин могут возникать как в начале заболевания, так и на более поздних стадиях. В начальном периоде на фоне катаральных изменений и отечности слизистой оболочки глотки отмечаютпростую гиперплазию миндалин. На более поздних стадиях заболевание приобретает септический характер, и развивается сначала лакунарная ангина, а затем — язвенно-некротическая . Изменения в крови характеризуются высоким содержанием лейкоцитов — их количество увеличивается иногда до 100 — 20•10 /л, однако возможны и лейкопенические формы лейкоза, при которых количество лейкоцитов снижается до 1,0 - 3,0•10 /л. Характерным признаком лейкоза является преобладание в периферической крови недифференцированных клеток, составляющих до 95% всех клеток. Хронический лейкоз, в отличие от острого, представля ет собой медленно прогрессирующее заболевание, склон ное к ремиссиям. Поражение миндалин при этом выражено не столь ярко.

АНГИНА ПРИ АГРАНУЛОЦИТОЗЕ Агранулоцитоз -- системное заболевание крови, характеризующееся резким уменьшением количества лейкоцитов с исчезновением гранулоцитов (нейтрофилов, базофилов, эозинофилов) и язвенно-некротическим поражением глотки и миндалин. Болезнь встречается преимущественно в зрелом возрасте, женщины заболевают чаще, чем мужчины. Поражение глотки носит вначале эритематозно-эрозивный характер, затем быстро становится язвенно-некротическим. Оно может распространиться на мягкое нёбо и, не ограничиваясь мягкими тканями, переходить на кость. Некротизированные ткани распадаются и отторгаются, оставляя в глотке глубокие дефекты. Процесс сопровождается выраженными болевыми ощущениями, нарушением глотания, обильным слюнотечением, гнилостным запахом изо рта. Картина крови характеризуется выраженной лейкопенией с резким уменьшением, вплоть до полного отсутствия, полиморфноядерных лейкоцитов. При постановке диагноза и определении прогноза заболевания важно оценить состояние костного мозга, выявляемое стернальной пункцией.

АЛИМЕНТАРНО-ТОКСИЧЕСКАЯ АЛЕЙКИЯ характерна тем, что в отличие от агранулоцитоза, когда из периферической крови исчезают только гранулоциты (нейтрофилы, эозинофилы), исчезновение касается всех форм лейкоцитов. Связывают заболевание с попаданием в пищу особого грибка, размножающегося в перезимовавших злаках, оставшихся неубранными на полях (Fusdrium poel), и содержащего очень токсичное вещество - поин, даже очень малое количество которого приводит к контактным поражениям в виде некроза тканей, геморрагических язв, поражающих весь желудочно-кишечный тракт, и даже попадание при этом кала на ягодицы вызывает их изъявление. Яд термостабилен, поэтому термическая обработка муки (изготовление выпеченых изделий, хлеба) не уменьшает его токсичности. Со стороны глотки резко выражена некротическая ангина, когда миндалины выглядят как серые грязные тряпки, а изо рта выделяется резкий тошнотворный запах. Количество лейкоцитов в перифирической крови до 1000 и менее, при этом зернистые лейкоциты полностью отсутствуют. Характерна высокая лихорадка, появле ние геморрагической сыпи. Лечение в ранней стадии состоит в промывании желудка, клизмах, назначении слабительного, щадящей диете, внутривенных вливаниях физраствора с витаминами, гормонами, глюкозой, в переливании крови, лей коцитарной массы. В стадии ангины и некрозов назначают антибиотики. При резких клинических проявлениях заболевания прогноз неблагоприятный.

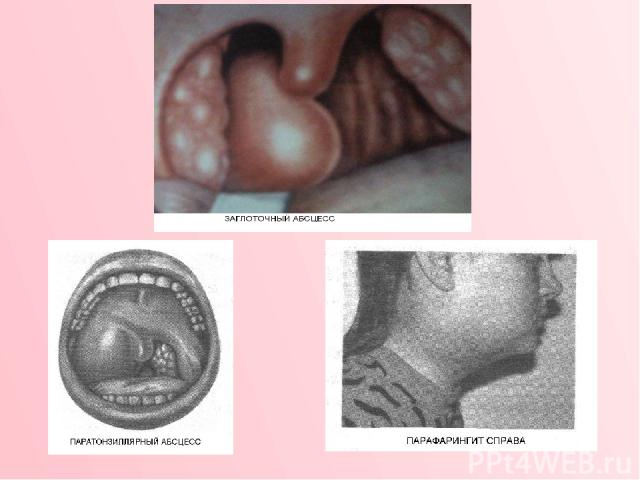
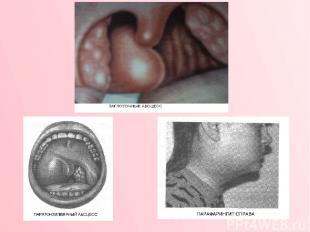
ОСЛОЖНЕНИЯ ПОСЛЕ АНГИН К местным осложнениям ангины относят: ► острый паратонзиллит; ► парафарингит; ►заглоточный абсцесс, который наблюдается почти исключительно у детей раннего возраста. Паратонзиллит - воспалительный процесс, развивающийся в окружающей нёбную миндалину паратонзиллярной клетчатке. Различают отечную, инфилътративную и абсцедирующую формы паратонзиллита. Каждая из этих форм может существовать отдельно либо являться лишь стадией, фазой, которая затем переходит в другую. Диагноз «паратонзиллярный абсцесс» правомерен лишь для конечной стадии патологического про цесса, сопровождающейся нагноением. В зависимости от места локализации воспаления паратонзиллит может быть передневерхним (передним), задним, нижним и боковым (наружным). Заболевание начинается с появления резкой, чаще односторонней, боли в горле при глотании. Боль в дальнейшем становится постоянной и усиливается при попытке проглотить слюну. Состояние больного тяжелое и непрерывно ухудшается. Беспокоит головная боль, разбитость, слабость, температура тела повышается дофебрильных цифр. Появление тризма (тонического спазма жевательной мускулатуры) на стороне поражения свидетельствует о формировании паратонзиллярного абсцесса, который следует вскрыть. При наличии показаний выполняется абсцесстонзиллэктомия.

Парафарингит - воспалительный процесс в ткани окологлоточного пространства, очень быстро приводящий к ее гнойному «расплавлению» с формированием окологлоточного абсцесса. Распространение инфекции на клетчатку парафарингеального пространства возможно при ангине, особенно осложненной наружным (боковым) паратонзиллитом; при травматическом поражении слизистой оболочки глотки; заболевание может носить одонтогенный характер; гной может распространяться из сосцевидного отростка через incisura mastoidea. Если парафарингит развился как осложнение ангины или паратонзиллита, то происходит ухудшение общего состояния, дальнейшее повышение температуры, нарастание боли в горле, усиливающееся при глотании. Становится более выраженным тризм жевательной мускулатуры, появляется болезненная припухлость в области угла нижней челюсти, и сзади от нее. Интоксикация при парафарингите обычно выражена более интенсивно, чем при паратонзиллите. При осмотре бывает видна сглаженность подчелюстной области и в проекции угла нижней челюсти, в дальнейшем здесь может появиться и быстро увеличиваться болезненный при пальпации инфильтрат. Иногда наблюдают вынужденное положение головы с наклоном ее в больную сторону; движения головой обычно резко болезненны. В крови определяют лейкоцитоз (до 20 • 10 / л и выше), сдвиг лейкоцитарной формулы влево, ускоренную СОЭ. При развитии парафарингеальной флегмоны необходимо экстренно произвести вскрытие окологлоточного пространства через боковую стенку глотки (при абсцесстонзиллэктомии) либо наружным подходом. В противном случае высока вероятность распространения воспалительного процесса книзу с прорывом гноя в средостение и развитием медиастинита, чаще переднего.

Заглоточный абсцесс — гнойное воспаление лимфатических узлов и рыхлой клетчатки между фасцией глоточной мускулатуры, на которой располагается слизистая оболочка глотки, и предпозвоночной фасцией. Заболевание встречается почти исключительно в детском возрасте в связи с тем, что лимфатические узлы и рыхлая клетчатка в этой области хорошо развиты лишь до 4 -5-летнего возраста, а затем они подвергаются инволюционным изменениям. Заглоточный абсцесс возникает в результате заноса инфекции в лимфатические узлы при остром ринофарингите, ангине, острых инфекционных заболеваниях (кори, дифтерии, скарлатине), а также может быть связано с травмой задней стенки глотки при проведении аденотомии. Заболевание протекает тяжело: выражены симптомы интоксикации, слабость, потливость, характерно значительное повышение температуры до 38 — 39 °С. Положение головы вынужденное, с наклоном в больную сторону и кзади, развивается умеренная ригидность затылочных мышц и гиперсаливация. При расположении заглоточного абсцесса в верхнем отделе глотки возникает затруднение носового дыхания, сопровождающееся гнусавостью, у грудных детей нарушается акт сосания. При локализации абсцесса в ротовой части глотки расстраивается глотание, появляется фарингеальный стридор. При абсцессе нижнего отдела глотки происходит сдавление входа в пищевод и трахеи. Появляется затруднение дыхания, особенно выраженное в горизонтальном положении ребенка. При фарингоскопии наблюдают гиперемированное выпячивание слизистой оболочки задней стенки глотки округлой или овальной формы, асимметрично расположенное, нередко флюктуирующее при пальпации. Диагноз устанавливают на основании фарингоскопии, пальпации и боковой рентгенографии шеи. Для выявления абсцесса в носоглотке шпателем приподнимают мягкое нёбо, а если абсцесс расположен в нижней части глотки, отдавливают корень языка. Выявленный заглоточный абсцесс вскрывают как можно раньше. Чтобы предупредить аспирацию гноя в нижележащие дыхательные пути, предварительно производят пункцию абсцесса толстой иглой и аспирацию гноя шприцем.

КОНЕЦ