Презентация на тему: Целиакия

Наследственные заболевания ЖКТ – Целиакия, врожденная диарея

ЦелиакияМодель развития дефицита нутриентов у детей - ЦЕЛИАКИЯ : хроническое наследственное полисиндромное заболевание, характеризующееся неспецифическими повреждениями слизистой оболочки тонкой кишки глютеном, нарушающими пищевую абсорбцию на поврежденном участке, и исчезновением повреждения при устранении из пищи глиадина пшеницы и аналогичных ему фракций ржи, ячменя, овса
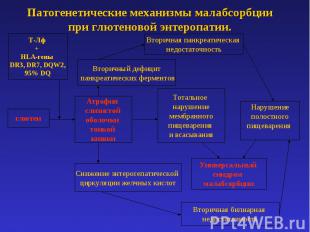
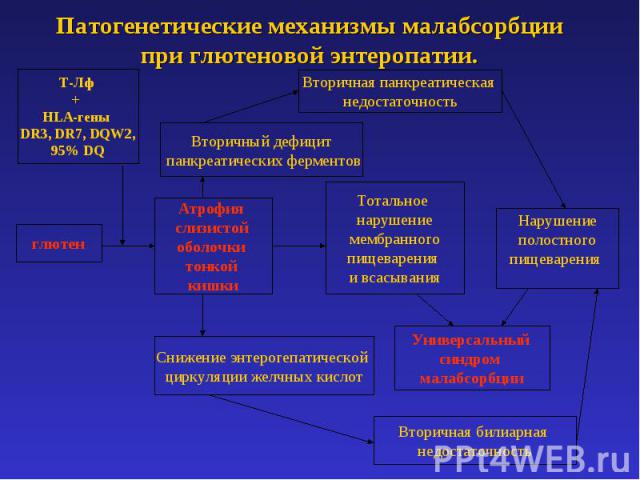
Патогенетические механизмы малабсорбции при глютеновой энтеропатии.

Диагностика. Диагноз ставится на основании:Характерных клинических проявлений и данных анамнеза,Специфичных данных гистологического исследований слизистой оболочки тонкой кишки,Положительных результатов серологического обследования.

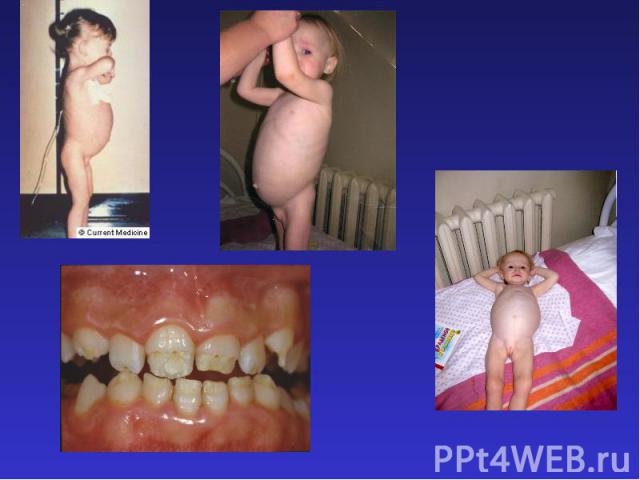
Клиническая картина. Типичная целиакия. В типичном случае целиакия манифестирует через 1,5-2 месяца после введения злаковых продуктов в питание, как правило, в 8-12 месячном возрасте ребенка. Манифестация целиакии возможна после инфекционного заболевания (кишечной инфекции, ОРВИ), которое является провоцирующим фактором, а также без связи с каким-либо заболеванием или состоянием.Первыми симптомами типичной целиакии являются эмоциональная лабильность, снижение аппетита, замедление темпов прибавки массы тела.Характерные симптомы: учащение стула, полифекалия, стеаторея, увеличение живота на фоне снижения массы тела, истончение подкожного жирового слоя, снижение мышечного тонуса, гипотрофия.Возможны многообразные дефицитные состояния: рахитоподобный синдром, повышенная ломкость костей, судорожный синдром, дистрофия зубов, анемия, утрата ранее приобретенных навыков и умений, полиурия, полидипсия.
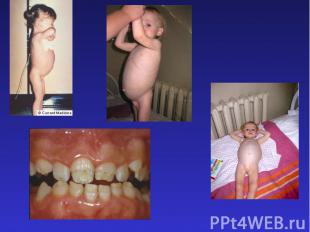

Атипичная целиакия проявляется каким-либо отдельным симптомом при отсутствии прочих (чаще анемией или низким ростом).При латентной целиакии клинические признаки заболевания отсутствуют. Часто наблюдается у родственников больных целиакией. Как показывают последние эпидемиологические данные латентная целиакия широко распространена в европейской популяции

КЛИНИКО-ЛАБОРАТОРНЫЕ КРИТЕРИИ ДИАГНОСТИКИ Основные:обильный зловонный светлый стул 2 и более раз в день (83,4%)- увеличение окружности живота (74,4%), боли в животе (72,9%) снижение аппетита и/или его повышение (60,5%) рвоты от редких до ежедневных (48%) отставание массы тела и роста (52,7%)боли в костях (52,8%), суставах (32,9%), множественный кариес зубов (37,6%), переломы(6%) раздражительность (64%), агрессивность (39,5%) неспокойный сон, сноговорение, снохождение, бессонница (43%) головная боль (44,7%)ОРВИ чаще 6 раз в год (66,8%) утомляемость (43,5%) наличие жирных кислот, мыл в серии копрограмм дисбактериоз кишечника

КЛИНИКО-ЛАБОРАТОРНЫЕ КРИТЕРИИ ДИАГНОСТИКИ ЦЕЛИАКИИДополнительные: плохая память (15%) стойкие запоры (10,2%) повторяющиеся мышечные судороги (14%), мышечная слабость (12%), повторяющиеся парестезии (14%) обмороки (5%) нарушение сумеречного зрения (5%) частые кровотечения из носа, ювенильные маточные и другие кровотечения (17,4%), нарушения менструального цикла (5%) фолликулярный гиперкератоз (ок.10%) распространенный кожный зуд (37,8%) герпетиформный дерматит рецидивирующие стоматиты (29,2%) длительные температурные состояния (20,7%) рецидивирующий фурункулез (18,6%) витилиго (3%) выпадение волос вплоть до тотальной алопеции (4%) гипопротеинемические отеки (2%)

Серологическое обследование. Больным с целиакией для подтверждения диагноза должно быть проведено серологическое исследование. Возможно определение в крови антиглиадиновых (AGA), антиретикулиновых (ARA), антиэндомизиальных (ЕMA) антител, а также антител к тканевой трансглутаминазе (anti-tTG). В настоящее время наиболее информативным считается определение anti-tTG, в то время как наиболее доступным является определение AGA. В случае определения AGA обязательна оценка двух подклассов антител (IgA и IgG).

Провокационный тест. Порядок проведение провокационного теста.Исходное условие: подозрение на Ц у пациента при отсутствии клинических проявлений заболевания. Данные гистологического и серологического исследований – сомнительные.Этапы провокационного теста.Расширение диеты на срок до 1 месяца при условии наблюдения врачом за состоянием пациента. Завершение теста через 1 месяц или раньше в случае появления симптомов заболевания. Повторное проведение гистологического и серологического исследований.Интерпретация результатов. Ц подтверждается, если через месяц несоблюдения безглютеновой диеты или ранее (при появлении симптомов) развивается достоверная атрофия слизистой оболочки тонкой кишки и повышаются уровни специфичных для целиакии антител в крови до диагностически значимых величин.

ОСНОВНЫЕ ЭТАПЫ ДИАГНОСТИКИ ЦЕЛИАКИИ I. КЛИНИКО-ЛАБОРАТОРНЫЙ: сочетание 3 основных симптомов или 2 основных и 2 и более дополнительных – подозрение на целиакию.II. СЕРОЛОГИЧЕСКИЙ: повышение уровня АГА A и / или G, АЭМА, антител к тТГ определяемых до назначения диеты (а не на ее фоне) - целиакия возможна с большой степенью вероятности.III. ИНСТРУМЕНТАЛЬНЫЙ: выявление атрофии слизистой 12-перстной кишки визуально и характерные морфологические признаки в биоптате 12-перстной кишки (до диеты) и их отсутствие (через 12 и более месяцев строгой диеты) - целиакия подтверждена.IV.ДОПОЛНИТЕЛЬНЫЙ: определение HLA II класса, провокация глютеном

Лечение Безглютеновая диета (разрешены рис, греча, кукуруза, пшено, бобовые) – Dr Schär Восполнение дефицита нутриентов Использование смесей, например, Алфаре (Нестле), Пепти ТСЦ, «Нутридринк» (Нутриция), Супро Плюс Нормализация дисбиоценозаЛечение гиповитаминозов, остеопорозаВосполнение энергетического дефицита (Элькар)Симптоматическое лечение

Медикаментозная терапия. Коррекция водно-электролитных нарушений (физиологический раствор хлорида натрия, изотонический раствор глюкозы, коррекция содержания калия).Коррекция белкового обмена. Коррекция нутритивного статуса внутривенным введением комплексов аминокислот. Коррекция онкотического давления крови препаратами альбумина. Коррекция жирового (увеличение доли среднецепочечных триглицеридов), и углеводного обменов диетотерапией.По показаниям: применение препаратов, тормозящих моторику (лоперамид) и мукоцитопротекторов (смекта).Ферментотерапия микросферическими препаратами панкреатических ферментов (Креон)Пре- и пробиотики назначаются с целью коррекции вторичных нарушений микрофлоры кишечника.

Коррекция вторичных нарушений и дефицитных состояний. Назначение витаминов, в первую очередь, жирорастворимые, желательно в легкоусвояемых (водорастворимых) формах. Возможно применение комплексных препаратов витаминов и минералов по мере восстановления слизистой оболочки тонкой кишки. Препараты кальция, магния, цинка, селена.Препараты гормонов щитовидной железы.Анаболические средства: нестероидные, стероидные.

ВРОЖДЁННАЯ ХЛОРИДНАЯ ДИАРЕЯ Болезнь описана T.L. Gambel и F.A. Darrow в 1945 г.Сущность болезни состоит в избыточной потери ионов хлора с калом вследствие нарушения всасывания его в подвздошной и поперечноободочной кишке. Связано это, как считают, с нарушением кишечного транспорта электролитов и атрофией микроворсинок кишечника. Заболевание наследуется по аутосомно-рецессивному типу.

Клиническая картинаводянистый стул, чрезвычайно частый и обильный; гипокалиемия;гипонатриемия; гипохлоремия;метаболический алкалоз.Заболевание проявляется уже внутриутробно. Первый стул бывает настолько водянистым, что воспринимается окружающими как моча. Отмечают резкое увеличение живота и признаки паралитической (динамической) непроходимости кишечника.Гипохлоремия и гипонатриемия развиваются в первые дни жизни. Гипокалиемия и метаболический алкалоз — позднее. Резко выражены признаки обезвоживания.Если ребёнок не погибает в первые недели жизни, в последующем отмечают дистрофию (дефицит массы тела достигает 50–60%). Развивается анемия.

Лабораторная диагностика включает обязательное исследование :общего анализа мочи – моча имеет щелочную реакцию;биохимический анализ крови – выраженная гипохлоремия, гипокалиемия, тяжелый алкалоз. Дополнительные исследования: анализ кала — повышение экскреции хлоридов (более 150 ммоль/л или более 1 г/сут.) вследствие чего наблюдается снижение экскреции с мочой хлоридов и нулевая кислотность желудочного сока, что расценивается как косвенные признаки этой болезни.

ЛечениеПрежде всего — регидратация, возмещение дефицита жидкости. Однако обычная инфузионная терапия — введение калия хлорида из расчета 3 ммоль/кг — эффекта не даёт. Рекомендуют одновременное введение 0,7% раствора натрия хлорида и 0,3% раствора калия хлорида для новорождённого и 1,8% раствора натрия хлорида и 1,9% раствора калия хлорида для более старших детей под контролем электролитного состава плазмы.

Спасибо за внимание!