Презентация на тему: Ба

Казахская государственная медицинская академия. Кафедра патологической физиологии им. Корпачева В. Г. Выполнила: Нургалимова Алия Жалеловна, 308 гр., педиатрический факультет Проверила: Кабдуалиева Н. Б., доцент, к. м. н. Астана 2008 г.

БРОНХИАЛЬНАЯ АСТМА- хроническое воспалительное заболевание дыхательных путей, характеризующееся обратимой бронхиальной обструкцией и гиперреактивностью бронхов

ОДНАКО…

Печальным фактом является то, что, несмотря на научные достижения в области этиологии и наличие новых лекарственных средств, заболеваемость и смертность от бронхиальной астмы постоянно возрастают. Это характерно для большинства стран Европы, США, Австралии. За период 1990-1994 гг. заболеваемость бронхиальной астмой совокупного населения возросла на 34% и в 1994 г. составила 405 случаев на 100000 населения, а летальность – 3,8 случая на 100000.

Актуальность. Часть 2 Социальная значимость БА определяется не числом лиц с этим диагнозом,а ее местом в общей патологии человека. Она сопоставима с такими заболеваниями как тиреотоксикоз,диабет,язвенная болезнь и обуславливает 1,4% всех госпитализаций, 1,5% всех инвалидов, 0,2% общей смертности населения. В общем БА сокращает ср. продолжительность жизни у мужчин с БА на 6,6 лет а женщин –на 13,5 лет.

Документы..

Бронхиальная астма (от греческого astma – тяжелое дыхание, удушье) –заболевание человека, известное с древних времен. Упоминание об астме найдены у Гомера, Геродота, Гиппократа, Галена и Цельса. Классическое описание клинических проявлений бронхиальной астмы, которое мало чем можно дополнить в настоящее время, было дано Г.И. Сокольским более 100 лет назад Гиппократ Цельс


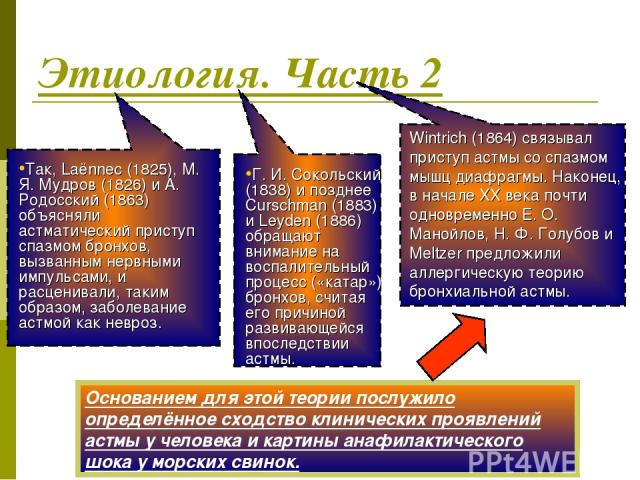
Этиология. Часть 2 Основанием для этой теории послужило определённое сходство клинических проявлений астмы у человека и картины анафилактического шока у морских свинок.

Хроническое воспаление бронхиального дерева приводит к повышенной чувствительности к различным раздражающим стимулам. Основным патофизиологическим признаком считается гиперреактивность бронхов, определяемая как повышенная чувствительность дыхательных путей к стимулам, индифферентным для здоровых лиц. Под специфической гиперреактивностью бронхов понимают повышенную чувствительность бронхиального дерева к определенным аллергенам, под неспецифической - к разнообразным стимулам неаллергенной природы. Состояние гиперреактивности лежит в основе нестабильности дыхательных путей при БА.

Патогенез. Часть 2 Клинически гиперреактивность проявляется лабильностью проходимости бронхов в течение дня. Эта лабильность хорошо видна на примере ночных приступов удушья . Следствием гиперреактивности является повышенный тонус гладкой мускулатуры бронхов даже вне приступа БА. У большинства больных БА гиперреактивность бронхов имеется при отсутствии симптомов заболевания и сохраняется даже после продолжительной противовоспалительной терапии. Кроме того гиперреактивность бронхов может быть прелюдией астмы у лиц с атопией (экзема, полиноз и т.д.), работающих в условиях профессиональной вредности

Патогенез. Часть 3 Воспаление дыхательных путей при БА имеет иммунологический характер. Это результат выброса иммунологических медиаторов вследствие реализации как IgE-зависимых , так и Т-лимфоцитзависимых механизмов. В большинстве случаев иммунологическое воспаление при БА развивается по IgE-зави-симому механизму путем продукции специфических антител. Активированные Т-лимфо-циты контролируют специфический IgE-ответ, оказывают провоспалительное действие, повышая цитотоксическую активность и секрецию цитокинов. Цитокины, в свою очередь, вызывают накопление и активацию лейкоцитов, в наибольшей степени эозинофилов. Эпителиальные, эндотелиальные клетки и фибробласты выделяют ряд цитокинов, усиливающих и поддерживающих воспаление, что приводит к хронизации заболевания.

Однако ,наиболее значимыми медиаторами в формировании бронхообструкции, обусловленой ингаляцией аллергена являются – лейкотриены С4, D4, простагландины D2, F2 , тромбоксан А2 гистамин . Каждый из них способствует развитию характерного для БА патологического процесса. В комплексе эти медиаторы приводят к бронхообструкции, обусловленной спазмом гладкой мускулатуры бронхов, К отеку бронхиальной стенки К гиперсекреции бронхиальных желез

ОСТРАЯ БРОНХОКОНСТРИКЦИЯ (СПАЗМ) Аллергениндуцированная ОБ возникает в результате Ig-E-зависимого высвобождения из тучных клеток медиаторов(гистамин, простагландины, лейкотриены), Они спазмируют гладкую мускулатуру бронхов. ОБ могут вызвать многие стимулы, такие как ингаляция аллергенов, физическая нагрузка, холодный воздух, пары и химикаты, а также яркое выражение эмоций. Действие этих факторов объясняется комбинацией прямого бромхоконстриктивного действия,выброса медиаторов из воспалительных клеток,стимулированых цитокинами,а также возбуждением местных и центральных рефлексов

ОТЕК СЛИЗИСТОЙ ОБОЛОЧКИ БРОНХИАЛЬНОЙ СТЕНКИ Приводящий к набуханию бронхиальной стенки, также приводит к обструкции дыхательных путей. Отек проявляется уменьшением просвета воздухоносных путей, возникающий через 6-24 часа после контакта с аллергеном. Воспалительная природа заболевания, связанная с воздействием специфических и неспецифических факторов, проявляется в морфологических изменениях стенки бронхов - инфильтра ции клеточными элементами, прежде всего эозинофилами, дисфункцией ресничек мерцательного эпителия, деструкции эпителиальных клеток, вплоть до десквамации, дезорганиза ции основного вещества, гипер плазии и гипертрофии слизистых желез и бокаловидных клеток. В воспалительном процессе участвуют также другие клеточ ные элементы, в том числе туч ные клетки, лимфоциты, макрофаги. Длительное течение воспа ления приводит к необратимым морфофункциональным изме нениям, характеризующимся резким утолщением базальной мембраны с нарушением микроциркуляции, и склерозу стенки бронхов.

ОТЕК СЛИЗИСТОЙ ОБОЛОЧКИ БРОНХИАЛЬНОЙ СТЕНКИ. Часть 2 Описанные изменения приводят к формированию бронхообструктивного синдрома, обусловленного бронхоконстрикцией, отеком, дискринией и склеротическими изме нениями. В зависимости от этиологического фактора заболевания, тяжести течения и этапа болезни может преобладать тот или иной компонент бронхиальной обструкции.


-в стенке которой находят большое количество эозинофилов,тучных клеток,мононуклеаров.
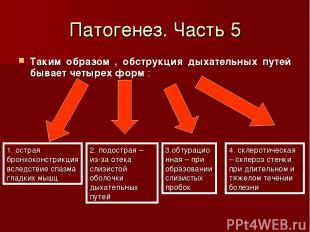
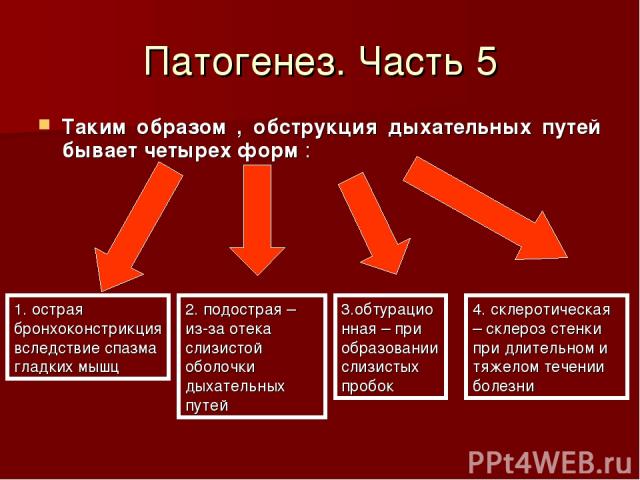
Патогенез. Часть 5 Таким образом , обструкция дыхательных путей бывает четырех форм : 1. острая бронхоконстрикция вследствие спазма гладких мышц 2. подострая – из-за отека слизистой оболочки дыхательных путей 3.обтурационная – при образовании слизистых пробок 4. склеротическая – склероз стенки при длительном и тяжелом течении болезни

Основные факторы риска,приводящие к бронхиальной астме подразделяются на 1.Предрасполагающие факторы-обуславливающие склонность индивидуума к болезни,которые включают АТОПИЮ-склонность к продуцированию повышенного количества Ig-E в ответ на воздействие аллергенов окружающей среды(наиболее значимый фактор для развития БА).В популяционных исследованиях было показано,что большинство детей и взрослых с доказаной БА имели атопию.По результатам исследований атопия была определена как наличие повышенного уровняIg-E и/или + кожных проб к распространенным аллергенам,которая наследуется по материнской линии по аутосомно-доминантному типу. Генетическим факторам БА уделяется особое внимание.Описаны случаи заболевания астмой однояйцевых близнецов,у детей,матери которых больны астмой:в нескольких поколениях одной и той же семьи.Клинико-генеалогический анализ обнаруживает наследственный характер астмы у 1\3 больных.Однако,присутствие гена астмы не обязательно означает развитие этой болезни.Астма, начинающаяся в детском возрасте, наследуется с большей вероятностью,чем астма с дебютом в зрелые годы.Народная мудрость гласит,что чаще всего наследует астму первый родившийся в семье мальчик. Причем,если болен один родитель,вероятность БА у ребенка составляет 20-30%,а если оба родителя-до 75%. Пол и астма.-В детстве мальчики болеютБА чаще,чем девочки,что связано,вероятнее не с полом а с более суженым респираторным трактом и повышенным тонусом бронхиального дерева(т.к. различия исчезают к 10 годам, когда соотношения одинаковые в обеих группах).

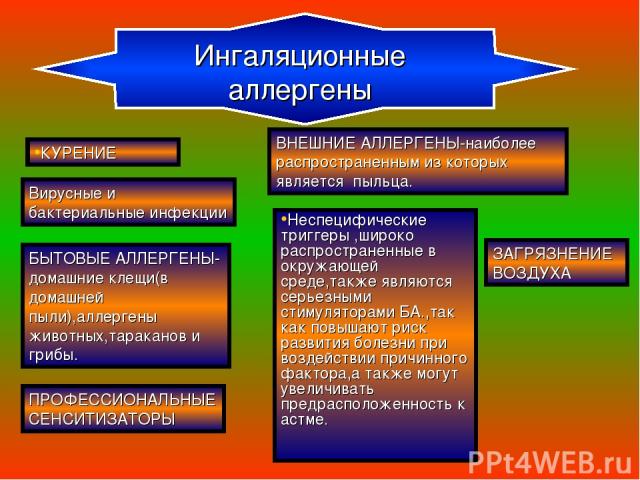
Факторы, способствующие развитию БА Причинные (этиологические) факторы- сенсибилизируют дыхательные пути и провоцируют начало астмы.Пусковые механизмы БА можно разделить на пять групп: А -находящиеся в воздухе аллергены(ингаляционные) Б -неаллергические раздражители В -вирусные и бактериальные инфекции Г -химические соединения и некоторые виды пищи Е -психологические факторы Наиболее важными являются ингаляционные аллергены,включающие:
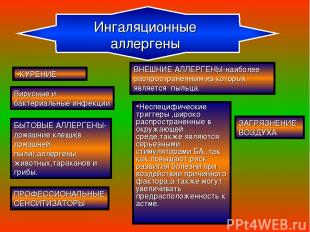
БЫТОВЫЕ АЛЛЕРГЕНЫ-домашние клещи(в домашней пыли),аллергены животных,тараканов и грибы. ВНЕШНИЕ АЛЛЕРГЕНЫ-наиболее распространенным из которых является пыльца. Неспецифические триггеры ,широко распространенные в окружающей среде,также являются серьезными стимуляторами БА.,так как повышают риск развития болезни при воздействии причинного фактора,а также могут увеличивать предрасположенность к астме. КУРЕНИЕ ЗАГРЯЗНЕНИЕ ВОЗДУХА Вирусные и бактериальные инфекции ПРОФЕССИОНАЛЬНЫЕ СЕНСИТИЗАТОРЫ

Бытовые аллергены Домашняя пыль- Давно известно, что в чистом и проветриваемом помещении вероятность заболевания снижается. Около 70% страдающих БА чувствительны именно к домашней пыли,и для многих она является единственно значимым аллергеном. Домашний пылевой клещ является наиболее распространенным мощным бытовым аллергеном по всему миру.Аллергены его находятся в теле,секрете , продуктах жизнедеятельности и составляют основную часть домашней пыли Плесневые грибки мельчайшие растения без корней и стеблей ,размножающиеся спорами, которые выделяют в окружающий воздух.Большое их количество может содержаться во многих видах пищи-это сыры,пиво,сухофрукты,залежавшийся хлеб.

Бытовые аллергены животных Аллергены животных преобладают в слюне,экстементах и слущеном эпителии. Кошки являюттся мощными сенсибилизаторами(основной аллерген-в шкуре и в секрете сальных желез).Даже после удаления кошки из дома кошачий аллерген удерживается в течении нескольких недель,а то и месяцев. Аллергическая сенсибилизация к собакам не является такой распространенной(основной аллерген-в шерсти и слущеном эпителии). Грызуны-которые живут в спальнях у многих детей являются также сильным причинным фактором развития БА у их держателей(сенсибилизация к белкам мочи). Аллергизация к тараканам для некоторых районов может быть распространенней,чем к домашней пыли т.к. центральное отопление позволило им мигрировать за зоны их обычного проживания в тропическом климате.

ВНЕШНИЕ АЛЛЕРГЕНЫ-наиболее распространенным из которых является пыльца. Пыльца растений -аллергены пыльцы находятся в основном в пыльце деревьев,трав и сорняков. Из пыльцы высвобождаются частици гранул крахмала,особенно после ливней,что по-видимому и является причиной обострения БА. Пыльца деревьев преобладает ранней весной, пыльца трав-поздней весной и летом,сорняков-летом и осенью.

Курение КУРЕНИЕ-сжигание табака приводит к появлению обширной и комплексной смеси газов,испарений и частиц. Пассивное курение-табачный дым,исходящий из курильщика плюс дым, исходящий от кончика сигареты имеет большее токсическое и термическое воздействие ,чем дым, вдыхаемый курящим человеком. Установлено,что пассивное курение способно вызвать рак легких и отяготить любые имеющиеся легочные заболевания,в том числе и астму.

ЗАГРЯЗНЕНИЕ ВОЗДУХА-это аккумуляция раздражающих веществ в атмосфере до уровня,способного оказывать вредное воздействие на человека,животных, и растения. К аэрополлютинам относятся ирританты как вне- так и внутри помещений. К внешним относятся-индустриальный смог,фотохимический смог(озон,окислы азота),к полютантам помещений-приготовление пищи с использованием природного газа,дров,угля, керосина, нагревательные приборы,синтетические покрытия и др. Три главных загрязнителя воздуха-это,.

Роль вирусных инфекций в возникновении БА Вирусные инфекции относятся к наиболее сильным из всех триггеров. Доказано,что существует временная связь между ОРВИ и развитием БА в дебюте , а также обострения БА после перенесенной ОРВИ. Подобно действию пассивного курения, ОРВИ рассматривается как фактор риска возникновения БА

Роль пищевой аллергии в патогенезе БА Пищевая аллергия - это иммунологически опосредованная гиперчувстви-тельность больных к пищевым продуктам. В общей популяции она встречается у 1-2% людей. У детей до 3-х лет частота ее повышается до 8%. Как причина БА-аллергия на пищу наблюдается у 4-6% у детей ,и в 1-4% у взрослых. Непереносимость пищи может быть обусловлена: -высоким содержанием биогенных аминов и либераторов(цитрусовые,земляника,томаты,рыба,шоколад,сыр и др.) -наличием искусственных добавок и красителей(кондитерские изделия,консервы,масло) пациенты,с чувствительностью к ним ощущают горение щек,покалывание в пальцах после приема пищи с этими добавками. Однако,наиболее часто сенсибилизация развивается к молоку,орехам,хлебным злакам. У 40% больных имеется аллергия на продуктам растительного происхождения (яблоки,груши, абрикосы,персики,морковь).

Профессиональные сесинтезаторы ПРОФЕССИОНАЛЬНЫЕ СЕНСИТИЗАТОРЫ-могут быть различного происхождения.

Роль лекарственных веществ в патофизиологии бронхиальной астмы

-аллергическая р-я развивается только в случае сенсибилизации больного определенным препаратом(больной должен получать данное лекарство ранее) .При первичном контакте реакция как правило возникает через 7-9 дней. -аллергическая р-я не зависит от дозы препарата и пути его введения. -после отмены препарата аллергические с-мы подвергаются обратному развитию,а при повторном введении появляются вновь.


Классификация. Часть 2 Экзогенная БА (чаще у детей) Экзогенные факторы представляют белковый субстрат,на который возникает аллергическая реакция.К ним можно отнести- пыль, шерсть, пух, клещи,еда и др. группа с известным экзогенным этиологическим группа с неясными эндогенными предпосылками.

Эндогенная БА Эндогенная БА (чаще у взрослых) Эндогенные факторы представляют собой ТРИГГЕРЫ - факторы риска, вызывающие обострения БА путем стимуляции воспаления или провоцирования острого бронхоспазма и включают длительное воздействие причинных факторов, которых дыхательные пути больного БА уже сенсибилизированы. К триггерам относят воздейтсвие физической нагрузки, холодного воздуха,инфекции, раздражающих газов и резких запахов, изменения погоды и чрезмерной эмоциональной нагрузки,а так же реакцию на лекарственные препараты. Для идентификации каждого индивидуального триггера требуется тщательное изучение анамнеза заболевания. Респираторная инфекция может утяжелять БА с помощью различных механизмов (1. повреждения эпителия и провоцирование воспаленния в бронхиальном дереве вирусом и 2. выработка специфичных иммуноглобулинов E –антител) , физическая нагрузка и гипервентиляция. Отрицательное воздействие метеорологических факторов обусловлено как непосредственным их воздействием на дыхательные пути,так и изменением концентрации аллергенов и поллютантов в воздухе.
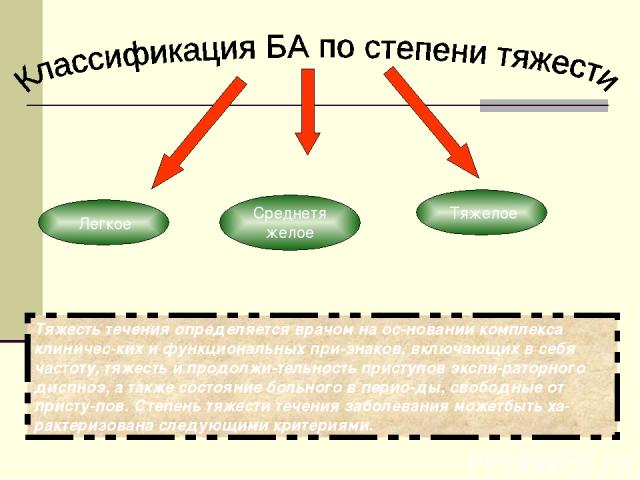
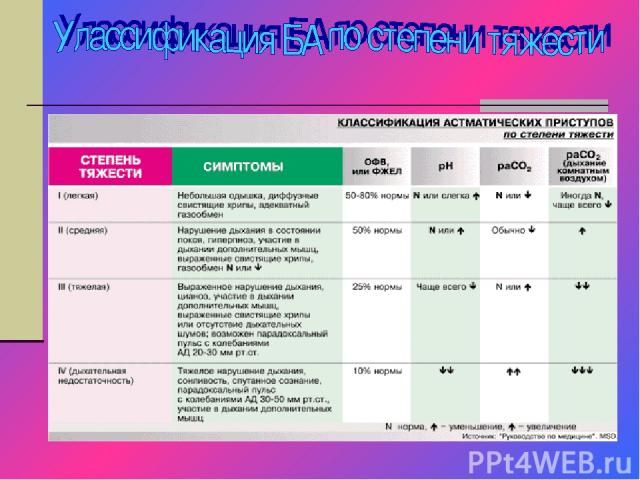
Тяжесть течения определяется врачом на ос новании комплекса клиничес ких и функциональных при знаков, включающих в себя частоту, тяжесть и продолжи тельность приступов экспи раторного диспноэ, а также состояние больного в перио ды, свободные от присту пов. Степень тяжести течения заболевания можетбыть ха рактеризована следующими критериями.
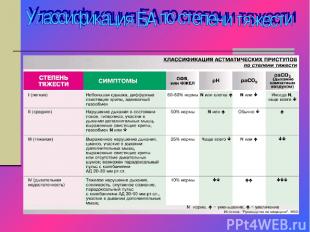

Легкая степень тяжести БА При легкой степени тяжести (с интермиттирующим и персистирующим течением) обычно характеризуется отсутствием классических развернутых при ступов удушья. Обострения наблюдаются не чаще 1 раза в год,длятся менее 1 месяца. Вне периода обострения-симптомы отмечаются реже 1-2 раз в неделю и кратковременны. Ночной сон пациентов характеризуется пробуждением от респиратор ного дискомфорта реже 1-2 раз в месяц(рпи персистсрующем течении). Оценка функциональных показателей ПОСвыд или ОФВ1> 80% от должных величин, суточный разброс показателей менее 20%. Исследуемые показатели принимают нормальные долж ные значения после ингаляции бронходилататоров. При БА с интермиттирующим течением терапия проводится курсом после обострения .При БА с персистирующим течением требуется постоянная базисная терапия.

Астма среднетяжелого течения Обострения наблюдаются 1-2 раза в году, длительностью 1-1.5 месяца. Вне периода обострения-характеризуется возник новением развернутых присту пов удушья, возникающих чаще 1-2 раз в неделю. Приступы ночной астмы рецидивируют чаще 2-х раз в месяц. Отмечается ежедневная потребность в симпатомиметиках. ПОСвыд или ОФВ1 состав ляет 60-80'% от должных величин., восстанавливающийся до нормальных значении после повторных ин галяций бронхолитиков, суточ ный разброс показателей ко леблется в пределах 20-30%.
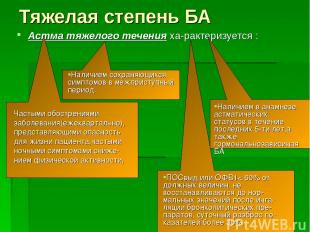
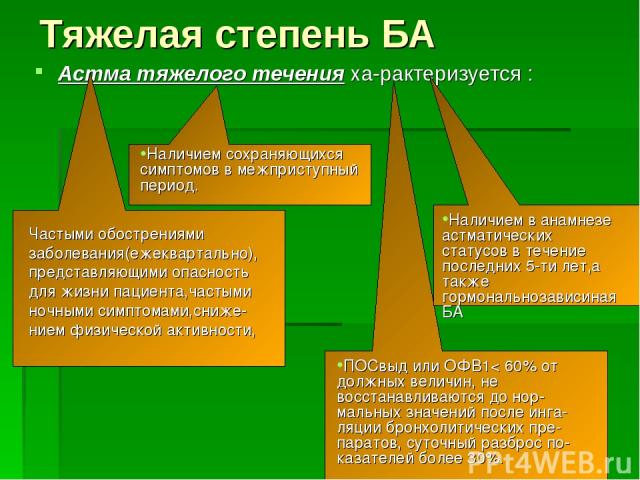
Тяжелая степень БА Астма тяжелого течения ха рактеризуется :
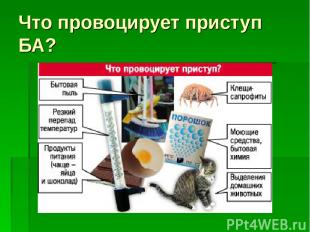
Что провоцирует приступ БА?

КЛИНИЧЕСКАЯ КАРТИНА БА Основным клиническим проявлением БА типичным для данного заболевания является приступ удушья, в котором различают 3 периода: период предвестников, период разгара и период обратного развития. Клинически он проявляется –экспираторной одышкой и приступами кашля с отхождением вязкой трудноотделяемой мокротой. Типичная поза с приподнятым верхним плечевым поясом,грудная клетка цилиндрической формы.Больной делаетт короткий вдох и без паузы продолжительный мучительный выдох,сопровождающийся сухими дистанционными хрипами.В дыхании активно учавствует вспомогательная мускулатура грудной клеттки,плечевого пояса, брюшного пресса.Межреберныепромежутки расширены и расположены горизонтально.

Клиническая картина. Часть 2 При перкуссии-характерный коробочный звук.Нижние границы легких смещены вниз,снижена экскурсия легочных полей. Нередко экспираторная одышка провоцируется физической нагрузкой, резкими запахами, но затруднение дыхания при этом не достигает интенсивности приступа удушья, проходит самостоятельно Бронхообструктивный синдром у больных проявляется сильным, приступообразным кашлем, усиливающимся от разных запахов, при снижении температуры вдыхаемого воздуха, ночью и утром при вставании с постели, при заболевании гриппом, острым катаром верхних дыхательных путей, от физической нагрузки, нервного напряжения и других причин. Кашель утихает или становится менее интенсивным после приёма внутрь или ингаляции бронхолитиков. При аускультации-ослабленное дыхание,сухие хрипы по всей легочной поверхности.После кашля количество хрипов увеличивается.При продуктивном кашле их количество уменьшается и дыхание из ослаблленного становится жестковатым. Внелёгочные проявления: вазомоторный ринит, крапивница, нейродермит, вазомоторный отёк Квинке, мигрень. При длительно протекающих приступах удушья могут появляться признаки недостаточности правого желудочка. При рентгенологическом исследовании определяется повышенная прозрачность лёгочных полей, низкое стояние диафрагмы.

АСТМАТИЧЕСКИЙ СТАТУС -относится к грозным осложнениям БА. Выделение АС диктуется особенностями клинической картины и принципов терапии. Основным отличительным признаком АС является возрастающая резистентность к проводимой бронходилятирующей терапии,а также непродуктивный мучительный кашель,изнуряющий дольного.Формирующаяся резистентность к бронходилятаторам связана с прогрессирующей блокадой B-адренэргических рецепторов,плюс выраженное нарушение функции мукоцилиарного барьера с продукцией вязкого стекловидного секрета и обтурация мелких дронхов слизистыми пробками. Нарушение проходимости усугубляется также за счет отека слизистой оболочки.Вследствии этого нарушаются вентиляционно-перфузионные отношения,кислотно-щелочное состояние. Перед развитием коматозного состояния часто появляются делириозные эпизоды,отказ от проводимой терапии,возбуждение,судороги и потеря сознания.Устанавливается редкое поверхностное дыхание,сохраняются выраженные признаки эмфиземы

В клиническом течении выделяют 3 стадии АС- -начальная стадия – характеризуется гипервентилляцией,гипокапнией,на ЭКГ-признаки перегрузки правого предсердия и желудочка,отсутствие мокроты. -стадия “немого легкого”- всегда поражает несоответствием между выраженностью дистанционных хрипов и их отсутствием при аускультации.Часто появляется парадоксальный пульс,ЧСС более 120/мин., возможны аритмии,на ЭКГ признаки перегрузки правых отделов.АД имеет тенденцию к повышению.Формируется респираторный,а затем смешаного типа ацидоз. -стадия гипоксически-гиперкапнической комы – резко возрастаетт степень одышки,цианоз.С потерей сознания тахипноэ переходит в брадипноэ, сохраняется картина немого легкого при аускультации,снижается АД сохраняется парадоксальный пульс

основывается на анамнезе, оценке клинических симптомов, физикальном обследовании, исследовании функции внешнего дыхания (ФВД) и аллергического статуса.

ЖАЛОБЫ Основные проявления БА это эпизодическая одышка, свистящие хрипы, ощущение сдавления грудной клетки, кашель. Эти симптомы появляются или усиливаются преимущественно в ночное время и в ранние утренние часы. Другой клинический маркер астмы - исчезновение симптомов спонтанно или при применении бронходилятаторов и противовоспалительного лечения. . ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ Желательно обследовать больного утром, в критический период бронхиальной проходимости, до приема бронходилатирующих препаратов. При обострении бронхиальной астмы вероятность клинических проявлений, таких, как одышка, раздутие крыльев носа при вдохе, прерывистая речь, возбуждение, включение вспомогательной дыхательной мускулатуры, положение ортопноэ, постоянный или прерывающийся кашель, достаточно высока. Бронхоскопия . ИЗУЧЕНИЕ АЛЛЕРГОЛОГИЧЕСКОГО СТАТУСА Пикфлоуметрия Ренгенография грудной клетки

Следует помнить!!!! Противопоказанием к проведению бронхоскопии являются острые воспалительные и инфекционные заболевания, сердечная недостаточность, нарушения свертывающей системы крови, непереносимость анестетиков и препаратов для общего обезболивания. Однако эти противопоказания могут быть относительными, если бронхоскопия применяется при угрозе асфиксии, обусловленной трахеобронхиальной непроходимостью (инородные тела, опухоли, врожденные пороки развития легких).

ТРУДНОДИАГНОЗЦИРУЕМЫЕ ГРУППЫ БА 1Астма детского возраста 2Астма пожилых 3Профессиональная астма 4Сезонная астма 5Кашлевой вариант

ПРИНЦИПЫ КОМПЛЕКСНОГО ИНДИВИДУАЛЬНОГО ЛЕЧЕНИЯ БОЛЬНЫХ БР. АСТМОЙ. Основные задачи терапии БА основаны на правильном построении индивидуального лечения ,которое зависит от : -фазы заболевания (фактическая терапия в фазу обострения и стратегическая- в фазу ремиссии) -тяжести течения заболевания -клинико-патогенетического варианта -возрастных особенностей и сопутствующих заболеваний.
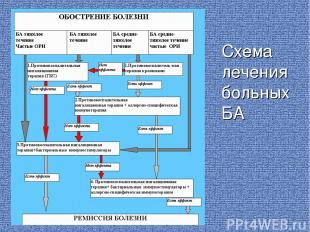
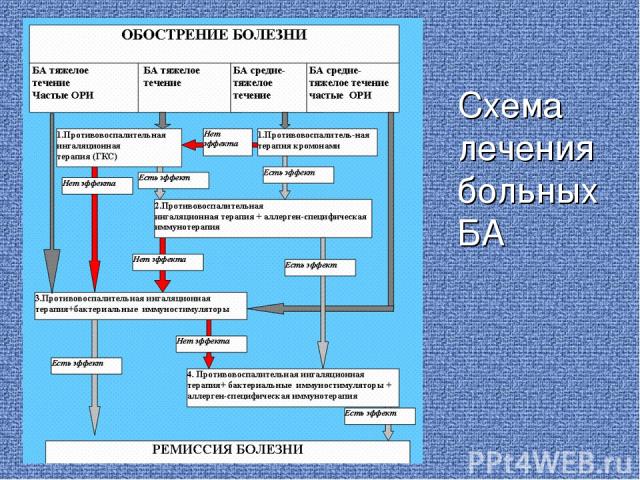
Схема лечения больных БА

элиминационная терапия,направленная на устранение причиннозначимых факторов внешней среды. патогенетическая и симптоматическая терапия натуротерапия,включая саногенетическую тренирующую терапию. обучение больных БА.

Лечение БА. Часть 3 Фармакотерапия имеет основное значение в фазу обострения БА . Поддерживающая,минимальная и достаточная терапия должна проводиться в фазу ремиссии. Основное значение поддерживающей терапии и натуротерапии – профилактика обострения в фазу ремиссии и уменьшение дозы лекарственного препарата.

ПАТОГЕНЕТИЧЕСКАЯ И СИМПТОМАТИЧЕСКАЯ ТЕРАПИЯ Лекарственная терапия БА , как говорилось выше ,делится на фактическую терапию в фазу обострения и стратегическую- в фазу ремиссии . БРОНХОЛИТИКИ К этой группе препаратов относятся В-2 адреномиметики короткого и длительного действия, метилксантины ,М-холинолитики . Препараты короткого д-я используются для купирования приступа БА ,т.к. эффект наступает непосредственно после приема препарата и длится не более 4-6 часов.Основной эффект достигается ,благодаря такими их свойствами ,как : -расслабление бронхиальной мускулатуры -активация мукоцилиарного клиренса -снижение секреторной активности тучных клеток -предупреждают бросхоспазм и др.

Лечение. Часть 5 ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ Негормональные препараты – стабилизаторы мембран ИНТАЛ (КРОМОЛИН Na ) , ТАЙЛЕД (НЕДОКРОМИЛ Na ) - в 10 раз сильнее интал , ДИТЕК(1/4 беротека и 1 доза интала) ,ИНТАЛ ПЛЮС (1/4 венталина и 1 доза интала ).Препараты снижают выделение медиаторов воспаления, цитокинов и тучных клеток и тормозят активность эозинофилов,макрофагов,нейтрофилов и тромбоцитов. Также они уменьшают чувствительность эфферентных нервых окончаний бронхов(подавляют рефлекторный бронхоспазм). Гормональные препараты – топические(местного применения) ингаляционные, такие как ФЛИКСАТИД , ИНГАКОРТ ,БУДЕСОНИД(обладает противогрибковым эффектом).Преимущество ингаляционных стероидов в снижении системных побочных эффектов практически до минимума.Длительное использование препаратов может осложнится дисфонией,осиплостью голоса, кандидозом ротовой полости,остеопорозом.Для получения большего эффекта глюкокортикоиды следует принимать через 20-40 минут после В-2 агонистов короткого действия. 3 МУКОЛИТИКИ Основное фармакологическое свойство данной группы препаратов связанно со способностью деполимеризации и разжижением мукопротеиновых и мукополисахаридных волокон.Они способствуют стимуляции образования сурфактанта, нормализуют измененную бронхолегочную секрецию т.к. уменьшают вязкость и адгезивные свойства мокроты,а так же облегчают ее выведение из бронхов.

Заключение Больные БА должны находиться на диспансерном учете у участкового врача, который в случае необходимости консультирует их с пульмонологом и другими специалистами (аллергологом, дерматологом, риноотоларингологом и т. д.), решает вопросы трудоспособности, госпитализации, трудоустройства. Регулярный обмен информацией между врачом, пациентом и его семьей позволяет: создать адекватные представления о характере заболевания, помочь пациенту в выполнении индивидуального плана лечения, научить его ориентироваться в изменениях своего состояния и правильно на них реагировать. Пациентов следует знакомить с доступной им популярной медицинской литературой, проводить обучение в системе "астма-школ".

Список используемых ресурсов