Презентация на тему: терапия
Презентация на тему:Сестринский уход при циррозах печени

Содержание: Определение Этиология Патогенез Классификация Осложнения Диагностика Лечение Диета

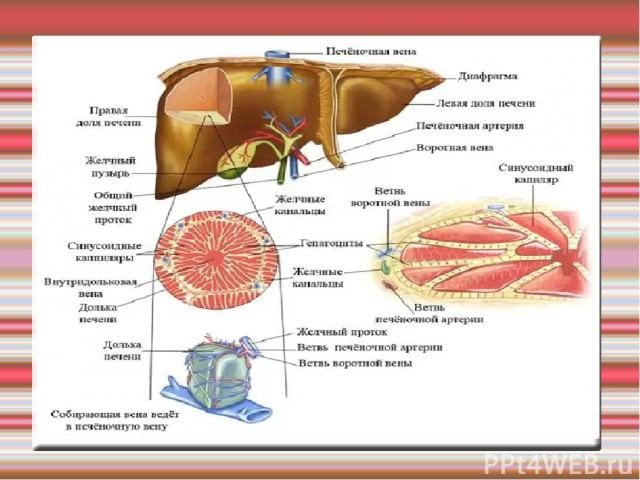
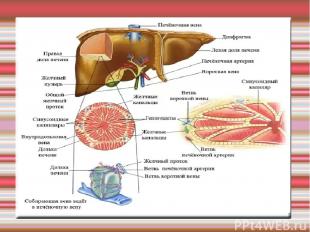
Цирроз печени Это хроническое диффузное поражение, характеризующееся нарушением нормальной дольковой архитектоники печени в результате фиброза и образования структурно-аномальных узлов регенерации, обусловливающих развитие функциональной недостаточности печени и портальной гипертензии. Цирроз печени входит в число основных причин смертности населения, он занимает 4-е место в структуре смертности мужчин старше 40 лет в США.
Этиология В развитии цирроза печени наиболее важную роль играют вирусные гепатиты В, С, D, G. Возможность развития цирроза при других инфекционных заболеваниях (сифилисе, туберкулезе, малярии и др.), а также паразитарных инвазиях отрицается. Считают, что только шистосомоз может способствовать развитию цирроза печени. Вторым по частоте этиологическим фактором является алкоголь.

Этиологические факторы (алкоголь, вирусная инфекция, дефекты метаболизма и др.) вызывают некроз гепатоцитов. Определенное значение при этом имеют аутоиммунные реакции к печеночному липопротеиду. При массивных, субмассивных некрозах, а также при распространении некроза от центра дольки до портального тракта (мостовидный порто-центральный некроз) под действием внутрипеченочного давления наступает коллапс дольки — потеря пространства, которое ранее занимала паренхима. Восстановление печеночной ткани при этом становится невозможным. В результате сближаются портальные тракты и центральные вены, начинается разрастание соединительной ткани. Уцелевшие гепатоциты или фрагменты печеночных долек регенерируют и формируют узлы-регенераты, которые вместе с остатками сохранившейся паренхимы образуют псевдодольки. Патогенез
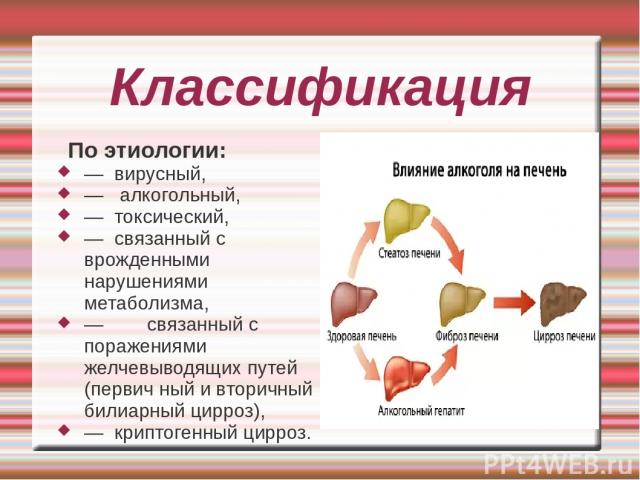
Классификация По этиологии: — вирусный, — алкогольный, — токсический, — связанный с врожденными нарушениями метаболизма, — связанный с поражениями желчевыводящих путей (первич ный и вторичный билиарный цирроз), — криптогенный цирроз.
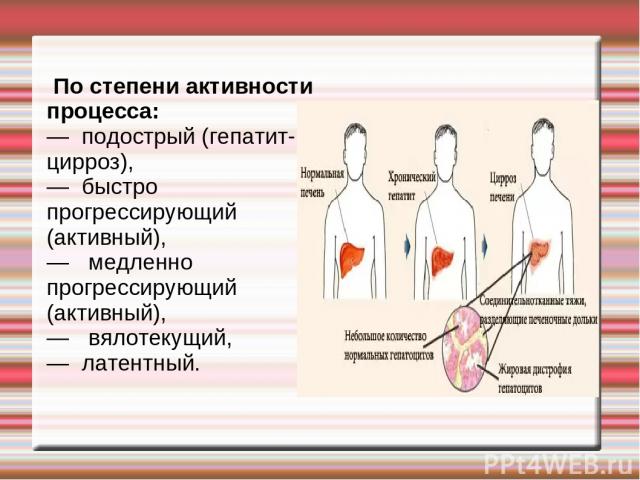
По степени активности процесса: — подострый (гепатит-цирроз), — быстро прогрессирующий (активный), — медленно прогрессирующий (активный), — вялотекущий, — латентный.

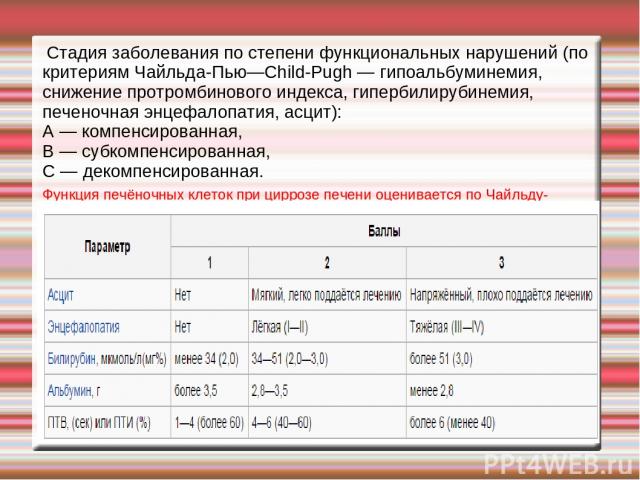
Стадия заболевания по степени функциональных нарушений (по критериям Чайльда-Пью—Child-Pugh — гипоальбуминемия, снижение протромбинового индекса, гипербилирубинемия, печеночная энцефалопатия, асцит): А — компенсированная, В — субкомпенсированная, С — декомпенсированная. Функция печёночных клеток при циррозе печени оценивается по Чайльду-Пью.
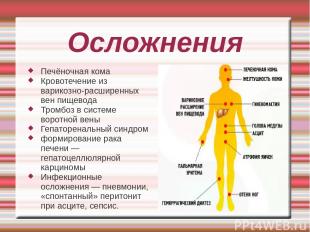
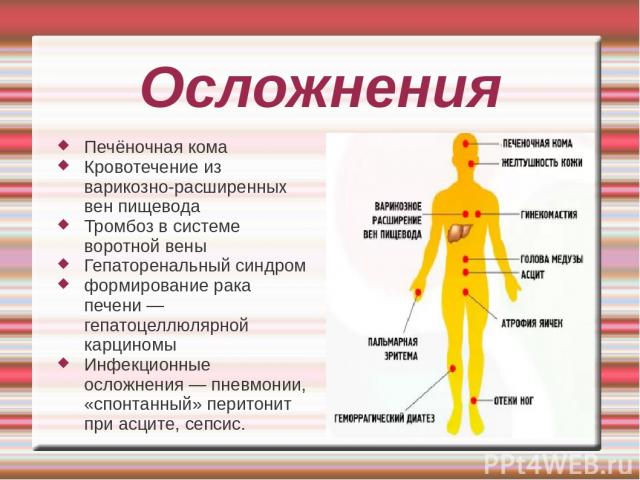
Осложнения Печёночная кома Кровотечение из варикозно-расширенных вен пищевода Тромбоз в системе воротной вены Гепаторенальный синдром формирование рака печени — гепатоцеллюлярной карциномы Инфекционные осложнения — пневмонии, «спонтанный» перитонит при асците, сепсис.

Диагностика ОАК- анемия,лейкопения, увлечение СОЭ. ОАМ- билирубин в моче. Иммунологический анализ. Маркёры вирусной инфекции. Биохимический исследование крови.
Инструментальные методы иследования УЗИ- печении желочного пузыря. Колоноскопия Компьютерная томография органов брюшной полости. Гастроскопия.

Лечение Лечебный режим. Лечебное питание-диета №5 Противовирусное лечение. Патогенетическое лечение. Имунномоделирующая терапия.
Профилактические мероприятия Предупреждение заражения острым вирусным гепатитом Отказ от алкоголя Защита от гепатотоксических препаратов

Диета при ЦП должна быть полноценной, содержащей 70—100 г белка (1—1,5 г на 1 кг массы тела), 80—90 г жиров (из них 50 % — растительного происхождения), 400—500 г углеводов. Необходимо учитывать привычки больного, переносимость продуктов и сопутствующие заболевания органов пищеварения. Исключаются химические добавки, консерванты и токсические ингредиенты. Диета модифицируется при наличии осложнений портальной гипертензии (отечно-асцитический, гепаторенальный синдром, печёночная энцефалопатия и др.) Диета

Сестринский процесс при циррозе печени Проблемы пациентов: А. Существующие (настоящие): - боли в правом подреберье; тошнота, горечь во рту; - метеоризм; - снижение аппетита; - кожный зуд; - увеличение живота (из-за асцита); - олигурия; - слабость, быстрая утомляемость; - нарушение сна; - раздражительность; - необходимость постоянно принимать лекарственные препараты; - недостаток информации о заболевании; необходимость отказа от приема алкоголя; - дефицит самоухода. Б. Потенциальные: - риск развития кровотечений из вен пищевода, геморроидальных вен; - риск развития печеночной комы; возможность инвалидизации.

Сбор информации при первичном обследовании: А. Расспрос пациента о: - перенесенных ранее заболеваниях (гепатит, заболевания желчевыводящих путей); - отношении пациента к алкоголю; - особенностях питания; - профессиональной деятельности (контакт с гепатотропными ядами); - приеме гепатотропных лекарственных препаратов; - аллергических реакциях на лекарства, продукты питания и пр.; - длительности заболевания, частоте обострений; - наблюдении гастроэнтерологом, регулярности обследования (даты результатов последних биохимических анализов крови АЛT,ACT, белковые фракции крови; осадочные пробы, УЗИ, сканирования печени); - приеме лекарственных препаратов (название препарата, доза, регулярность приема, переносимость); - жалобах пациента в момент осмотра. Б. Осмотр пациента: - состояние кожных покровов и слизистых; цвет (наличие желтухи или иктеричности). цвет ладоней, наличие расчесов, «сосудистых звездочек», расширенных вен на передней брюшной стенке; - масса тела пациента; - измерение температуры тела; исследование пульса; - измерение артериального давления; - оценить размеры живота (наличие асцита); - поверхностная пальпация живота.