Презентация на тему: Перикардит

Клиническая демонстрация На тему: «Перикардит»

Больной К, 64 года. Больной К, 64 года. Жалобы и анамнез заболевания Считает себя больным с 2011 когда по поводу давящих загрудинных болей был госпитализирован в Свердловскую областную больницу, где впервые выявили ишемическую болезнь сердца и аритмию по типу фибрилляции предсердий, после проведенного лечения был выписан под наблюдение участкового терапевта. В начале февраля 2012 года перенес ОРЗ, неизвестной этиологии. После чего появилась эпизодическая колющая боль в центре груди, общая слабость, снижение работоспособности, легкое недомогание. Самостоятельно принимал НПВС, при болях в груди нитроглицерин без положительного эффекта. За медицинской помощью не обращался. 20 февраля 2012 почувствовал общую слабость, недомогание, одышку, преимущественно инспираторного характера при минимальной физической нагрузке, быструю утомляемость, давящие боли в груди (слева и справа, опоясывающего характера) с иррадиацией в левую ключицу, обратился за медицинской помощью, был доставлен в клинику госпитальной терапии ВМА им СМ. Кирова бригадой скорой медицинской помощи. Диагноз врача скорой помощи: ИБС. Безболевая ишемия миокарда. Фибрилляция предсердий, нормосистолия. ХСН 2 ФК.

ОБСУЖДЕНИЕ жалоб и анамнеза ОБСУЖДЕНИЕ жалоб и анамнеза: При анализе жалоб важно обратить внимание на поражение преимущественно появление у больного признаков прогрессирующей сердечной недостаточности, давящие боли в груди (слева и справа, опоясывающего характера!) с иррадиацией в левую ключицу. Также очень характерен срок развития данных жалоб – как правило этот срок несколько недель, неэффективность приёма нитропрепаратов при болях за грудиной, низкая эффективность самостоятельной противовоспалительной монотерапии, появление на ЭКГ изменений, которые можно при невнимательности трактовать как ишемические.

Объективный статус и его обсуждение (при поступлении в ОРИТ КГТ 20.02.12): Рост 171 см; вес 75 кг, ИМТ – 26 кг/М2, t = 38,6 С При поступлении состояние тяжёлое, обусловлено сочетанием нестабильности гемодинамики, электрической нестабильностью миокарда, признаками сердечной и дыхательной недостаточности. Сознание ясное. Положение ортопноэ. Цианоз губ, умеренный акроцианоз. Пульс одинаковый на обеих руках, удовлетворительного наполнения, аритмичный с частотой ~90- 100 в минуту, дефицит пульса ~70 в минуту. По кардиомонитору регистрируется тахисистолическая форма фибрилляции предсердий с ЧСЖ~150-160/мин. АД 80-90/40-50 мм. рт. ст. Границы сердца: правая и верхняя - в норме, левая граница по срединно-ключичной линии в пятом межреберье. При аускультации тоны сердца глухие, мягкий систолический шум на верхушке. Частота дыхания 26-28 в минуту, SatО2 при дыхании атмосферным воздухом 90-92%, при инсуфляции увлажнённым кислородом 95-97%. Живот при пальпации мягкий, безболезненный. Край печени выступает на 4 см из-под края реберной дуги, эластичной консистенции, Размеры печени по Курлову 14х10х8см.

ОБСУЖДЕНИЕ объективного статуса: Тяжесть состояния, может быть обусловлена сочетанием ряда синдромов: интоксикации, сердечной недостаточности, электрической нестабильности миокарда, нестабильности гемодинамики (низкий уровень АД, на который влияет в том числе тахисистолическая форма фибрилляции предсердий при которой сердце в диастолу не успевает адекватно «наполниться»). Лихорадка, характеризует наравне с другими признаками активность патологического процесса. Важно помнить, что лихорадка выше 38,0 требует медикаментозного снижения. Военнослужащие при выявлении признаков перикардита не могут оставаться на стационарном лечении в медицинском пункте части и должны быть направлены на госпитализацию в гарнизонный госпиталь. Тахикардия, нарушение ритма обусловленная как непосредственным влиянием выпота в перикарде, так и вовлечением в патологический процесс миокарда, в том числе атипичного миокарда (проводящей системы), системным инфекционно-токсическим воздействием на миокарда, лихорадкой. Важно учесть, что сохраняющаяся после нормализации температуры тела тахикардия может косвенно свидетельствовать об активном миокардите. Изменение аускультативной картины со стороны сердца. Наличие у пациента с подозрением на перикардит изменений со стороны сердечно-сосудистой системы обязывает лечащего врача более детально провести обследование с целью исключения перикардита. Наличие данного аускультативного феномена (тоны сердца глухие, мягкий систолический шум на верхушке), обуславливает и оправдывает необходимость проведения таких высокотехнологичных и информативных методов, как ЭхоКГ в динамике (несколько раз за время госпитализации и после выписки) с целью оценки степени выпота, исключения признаков развития тампонады сердца, исключения инфекционного поражения клапанов сердца, при необходимости КТ груди и МРТ сердца для выявления возможного генеза развития выпота в перикард. Положение ортопноэ. Цианоз губ, умеренный акроцианоз. Частота дыхания 26-28 в минуту, SatО2 при дыхании атмосферным воздухом 90-92%, при инсуфляции увлажнённым кислородом 95-97%. Размеры печени по Курлову 14х10х8см указывают на наличие у больного признаков развившейся сердечно-лёгочной недостаточности. Таким образом, полученные при исследовании объективного статуса данные свидетельствуют о наличии у пациента патологического процесса, сопровождающегося синдромом общей интоксикации, электрической нестабильности, нестабильности гемодинамики на фоне выпота в перикард и требуют срочного перевода данного пациента в отделение реанимации и интенсивной терапии.

Показатели гемограммы
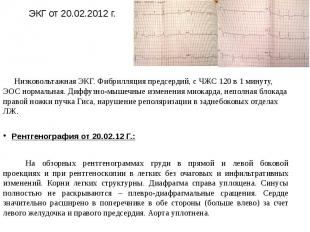
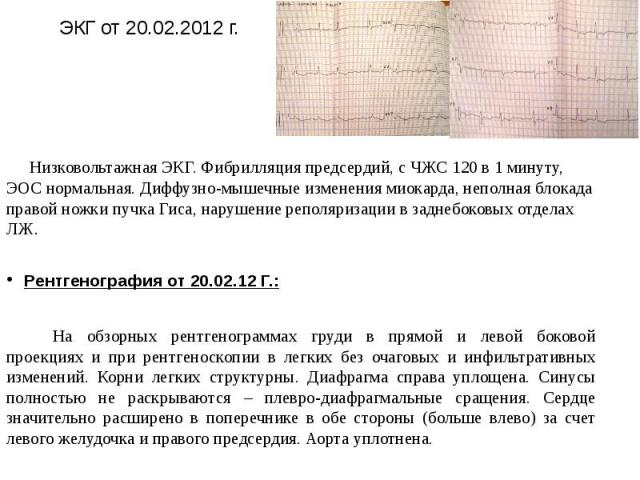
ЭКГ от 20.02.2012 г. Низковольтажная ЭКГ. Фибрилляция предсердий, с ЧЖС 120 в 1 минуту, ЭОС нормальная. Диффузно-мышечные изменения миокарда, неполная блокада правой ножки пучка Гиса, нарушение реполяризации в заднебоковых отделах ЛЖ. Рентгенография от 20.02.12 Г.: На обзорных рентгенограммах груди в прямой и левой боковой проекциях и при рентгеноскопии в легких без очаговых и инфильтративных изменений. Корни легких структурны. Диафрагма справа уплощена. Синусы полностью не раскрываются – плевро-диафрагмальные сращения. Сердце значительно расширено в поперечнике в обе стороны (больше влево) за счет левого желудочка и правого предсердия. Аорта уплотнена.
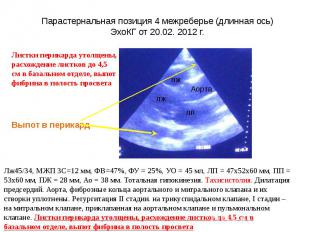
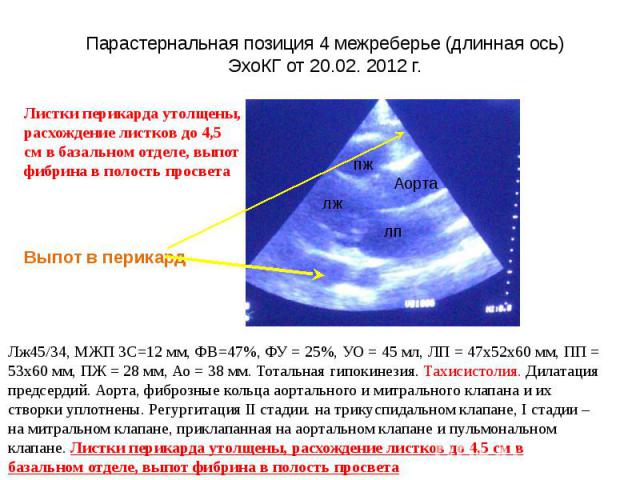
Парастернальная позиция 4 межреберье (длинная ось) ЭхоКГ от 20.02. 2012 г.

Обсуждение лабораторных и инструментальных исследований 1. Ускорение СОЭ. Несмотря на то, что ускорение скорости оседания эритроцитов не является специфичным маркером перикардита и встречается при множестве как патологических, так и физиологических процессов, подобные отличные от нормальных величин показатели должны натолкнуть доктора на мысль о наличии у пациента выраженного активного воспалительноого процесса. 2. Выраженный лейкоцитоз со сдвигом влево и высоким показателем лейкоцитарного индекса интоксикации позволяет заподозрить наличие у больного активного бактериального (при таком уровне лейкоцитоза у данного больного возможно использование термина «гнойного») воспаления 3. В настоящее время эхокардиография является наиболее доступной неинвазивной методикой, позволяющей оценить как морфологическое, так и функциональное состояние сердца. Доказано, что при выпотном перикардите очень часто вовлекается миокард, что позволяет говорить о миоперикардите, а при вовлечении и эндокарда - панкардите, т.е. поражается и эндокард, и миокард, и перикард. У нашего пациента при ЭхоКГ выявлены тотальная гипокинезия, тахисистолия, дилатация предсердий, аорта, фиброзные кольца аортального и митрального клапана и их створки уплотнены. Регургитация II стадии на трикуспидальном клапане, I стадии – на митральном клапане, приклапанная на аортальном клапане и пульмональном клапане. Снижение сократительной функции левого желудочка является одним из наиболее часто встречающимся ультразвуковым признаком поражения миокарда как при миокардите. В настоящее время доказано, что бактериальные токсины обладают непостедственным токсическим действием на миокард, вызывая повреждение и гибель кардиомиоцитов, что и приводит к снижению насосной функции сердца, значительный выпот в перикард, быстрое нарастание выпота в перикард только усугубляет этот процесс. Наличие патологического обратного тока крови на клапанах свидетельствует о поражении эндокарда и развития вальвулита. 4. Данные рентгенологического исследования подтверждают выпот в перикард и исключают патологию лёгких как первопричину развития данного состояния ЗАКЛЮЧЕНИЕ В клинической картине больного можно выделить несколько синдромов: 1.Сердечно-лёгочной недостаточности 2.Синдром интоксикации.
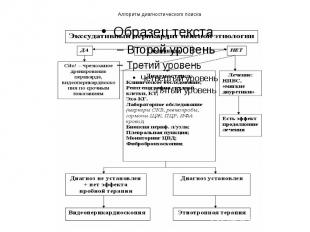
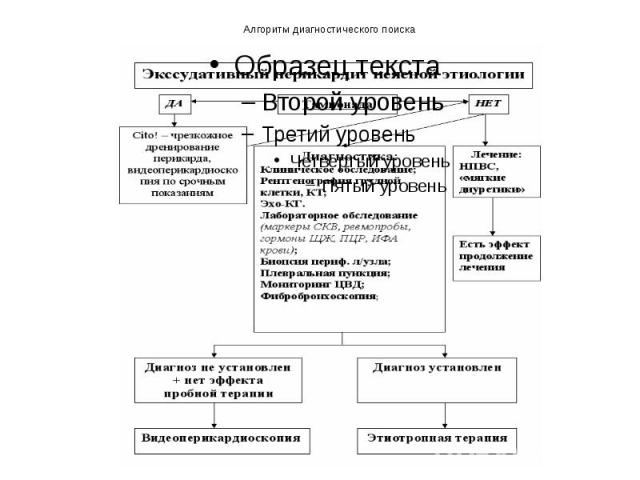
Алгоритм диагностического поиска

Медикаментозное лечение пациента Антибиотикотерапия (Левофлоксацин 500 мг Х 2 раза в сутки) Диуретики (фуросемид в/в 20 мгх4 раза в сутки, гипотиазид 0,025 х 2 раза в сутки) Сердечные гликозиды (дигоксин 0,000125 мг – по ½ таб. вечером). β-блокаторы (Метопролол 25 мг 2 раза в день) Антикоагулянты (гепарин 10000 ЕД /сутки) НПВС (ибупрофен 0,4 2 раза в день под прикрытием антацидных средств)

Обоснование и современные принципы медикаментозного лечения Терапия главным образом заключается в лечении основного заболевания (при его выявлении), на фоне которого развился перикардит. Терапия активного периода проводится в стационаре. После купирования активности процесса больные должны наблюдаться амбулаторно врачом-кардиологом. Лечение острого фибринозного и экссудативного перикардита включает назначение НПВС (индометацин - 25-100 мг, ибупрофен - 400-800 мг 4 раза в сутки или другие препараты). При отсутствии эффекта - преднизолон до 60 мг в сутки с постепенным снижением дозы. При экссудативном перикардите в случае отсутствия в течение 2 нед эффекта от проводимой терапии и сохранения большого объема выпота показан перикардиоцентез с введением кортикостероидов в полость сердечной сумки. Для профилактики рецидивов эффективен колхицин - 0,5 мг 2 раза в сутки в качестве монотерапии или в сочетании с НПВС, по жизненным показаниям проводится перикардиоцентез. Показания к перикардиоцентезу - расхождение листков перикарда в диастолу более 20 мм (по данным ЭхоКГ), при объемном выпоте, сохраняющимся на фоне медикаментозного лечения более 1-2 нед, а также с диагностической целью. Противопоказания - расслоение аорты, некомпенсированная коагулопатия, выраженная тромбоцитопения. Консервативная терапия направлена на уменьшение явлений недостаточности кровообращения, снижение венозного давления (сердечные гликозиды в данном случае нередко бывают неэффективны), повышение уровня белка и нормализацию электролитного баланса. Одновременно с антибактериальной и противовоспалительной терапией назначается симптоматическая терапия, направленная на лечение сердечной недостаточности, антиаритмические препараты, кардиопротекторы.

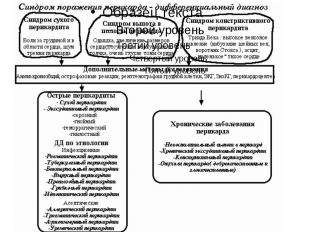
Дифференциальный диагноз поражения перикарда

Тампонада сердца – декомпенсированная фаза сдавления сердца, вызванного накоплением жидкости в перикарде и повышением внутриперикардиального давления. Объем жидкости, вызывающий тампонаду, находится в обратной зависимости от ригидности и толщины париетального перикарда (150-2000 мл).

Основные причины перикардитов Инфекционные: Вирусная инфекция (вирусы Коксаки, ЕСНО, гриппа, герпеса, аденовирус и др.) Бактериальная инфекция (пневмококки, стафилококки, менингококки, стрептококки, микобактерии туберкулеза, хламидии, сальмонеллы и др.) Грибковая инфекция Риккетсии Неинфекционные: Аллергические заболевания (сывороточная болезнь, лекарственная аллергия и др.) Диффузные заболевания соединительной ткани (СКВ, ревматоидный артрит, системная склеродермия, ревматизм и др.) Инфаркт миокарда (эпистенокардитический перикардит и перикардит при постинфарктном синдроме Дресслера) Заболевания с выраженным нарушением обмена веществ (гипотиреоз, уремия, подагра, амилоидоз и др.) Травма грудной клетки Ионизирующая радиация, рентгенотерапия Злокачественные опухоли (метастатическое поражение, первичные опухоли перикарда) Гемобластозы Геморрагические диатезы