Презентация на тему: Невралгия тройничного нерва
Невралгия тройничного нерва. Кафедра неврологии и нейрохирургии Подготовила презентацию Король Н.А (врач-интерн)

Введение. Болевые синдромы в области лица представляют сложную проблему в практике невролога. Для их успешной диагностики и лечения важное значение имеет особенности клинических проявлений и чёткое представление о патофизиологических механизмах, необходимые для определения той или иной терапевтической тактики

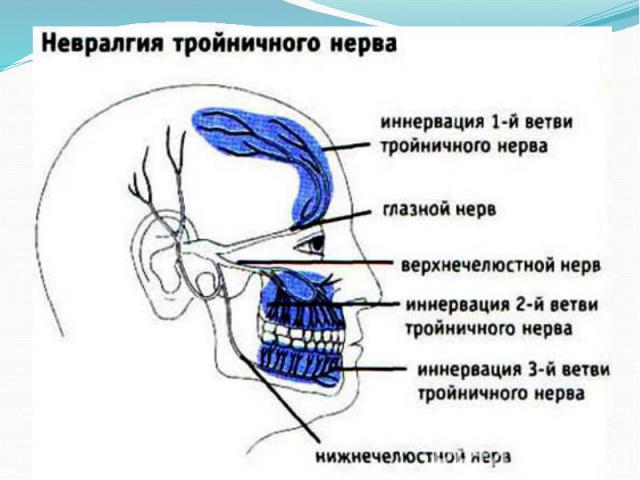
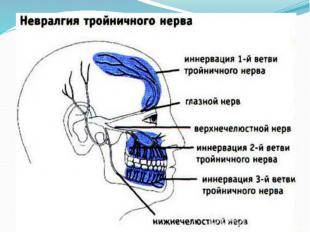
Невралгия тройничного нерва (синонимы : тригеминальная невралгия, болевой тик, болезнь Фозергиля) это хроническое заболевание, протекающее с ремиссиями и обострениями, хар-ся приступами чрезвычайно интенсивной, «стреляющей» боли в зонах иннервации II, III и редко I ветви тройничного нерва
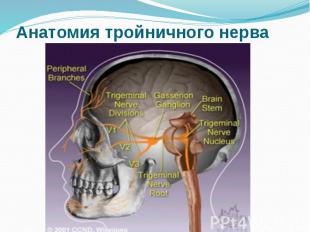
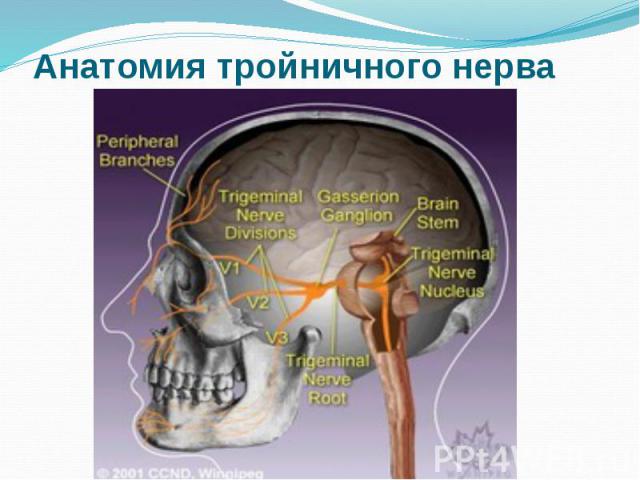
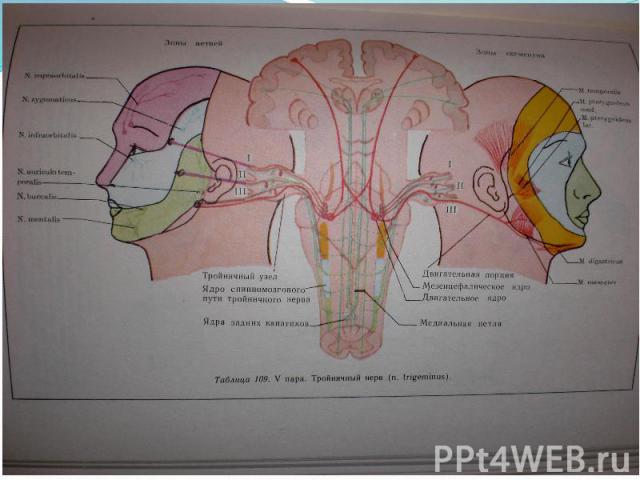
Анатомия тройничного нерва
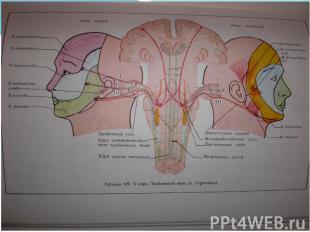

Этиология Выделяют первичную (идиопатическую) и вторичную (симптоматическую) невралгию тройничного нерва. 1)Симптоматическая невралгия (или вторичная) развивается как одно из проявлений других заболеваний ЦНС(рассеянный склероз, глиома ствола мозга, опухоли мостомозжечковой области, стволовой инсульт и др.),также из-за воспаления верхнечелюстной пазухи, одонтогенного периостита и др. 2)Первичная невралгия тройничного нерва ,в подавляющем большинстве случаев ,связана с компрессией корешка в области вхождения нерва в ствол мозга. Обычно сдавление обусловлено патологически извитой петлёй верхней мозжечковой артерии( в 80 %)

Патогенез Под воздействием этиологического фактора происходит компрессия корешка тройничного нерва. За счёт влияния компрессионного фактора и длительного подпорогового раздражения в мозге формируется алгогенная система, обладающая стабильностью, высокой возбудимостью, отвечающая на любые афферентные потоки возбуждения пароксизмального типа.
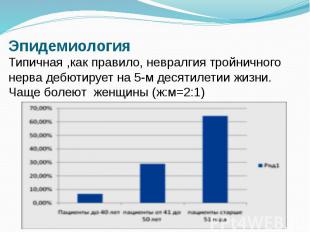
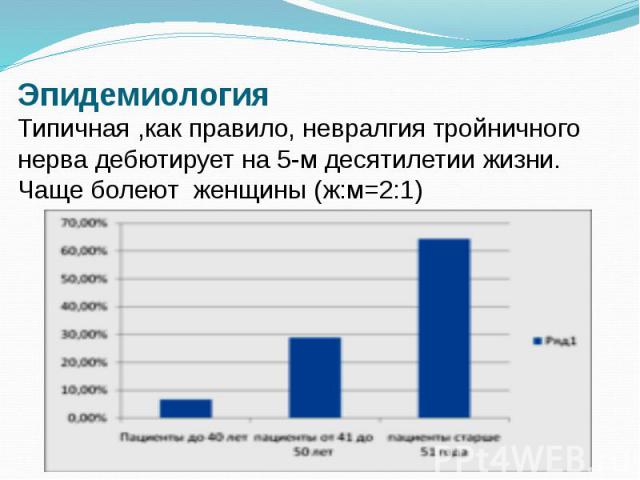
Эпидемиология Типичная ,как правило, невралгия тройничного нерва дебютирует на 5-м десятилетии жизни. Чаще болеют женщины (ж:м=2:1)

Клиника 1) БОЛЬ: пароксизмального, чрезвычайно жестокого, «стреляющего» характера в лице, сравниваемая пациентами с разрядами электрического тока. Продолжительность болевого пароксизма не превышает 2 минут (чаще 10-15 сек.). Между двумя отдельными приступами бывает «светлый» промежуток, продолжительность которого зависит от выраженности обострения. Боль в период обострения имеют определенную, существенно не меняющуюся на протяжении многих лет заболевания локализацию в пределах зон иннервации тройничного нерва

Болевой приступ всегда имеет определённую направленность- боль исходит из одного участка лица и достегает другого. 2) В период обострения болевые приступы провоцируются любыми раздражениями: разговором, жеванием, мимическими движениями. 3)Характерно, что во время болевого приступа больные не мечутся, не кричат, а ошеломлённые страшной болью замирают, потирают щёку или надавливают на висок с целью облегчить приступ (жест-антагонист) 4) Наличие триггерных зон: участки кожи на лице и в полости рта, слабое раздражение которых вызывает типичный пароксизм. Наиболее частое расположение триггерных зон – носогубный треугольник и альвеолярный отросток.

5) На высоте болевого приступа иногда возникают подёргивание мимических или жевательных мышц (так называемый болевой тик ), однако в связи с применением в лечении антиконвульсантов этот признак наблюдается редко. 6) Приступы боли обычно сопровождаются вегетативными нарушениями – заложенностью носа или отделением жидкого секрета, слезотечением, гиперемией лица. 7) Отсутствие сенсорного дефекта (выпадение поверхностной чувствительности)в зоне болевых приступов

8) У ряда больных с течением времени развивается вторичный мышечно-фасциальный прозопалгический синдром: все больные в период обострения и ремиссии используют для жевания здоровую половину рта, поэтому в мышцах гомолатеральной стороны лица возникают дегенеративные изменения с развитием типичных мышечных уплотнений

9) В последующем на поражённой половине лица появляются умеренная атрофия жевательных мышц и снижение чувствительности.
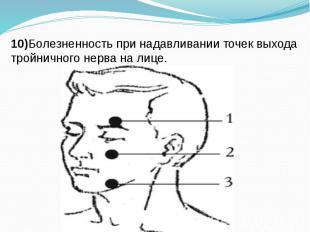
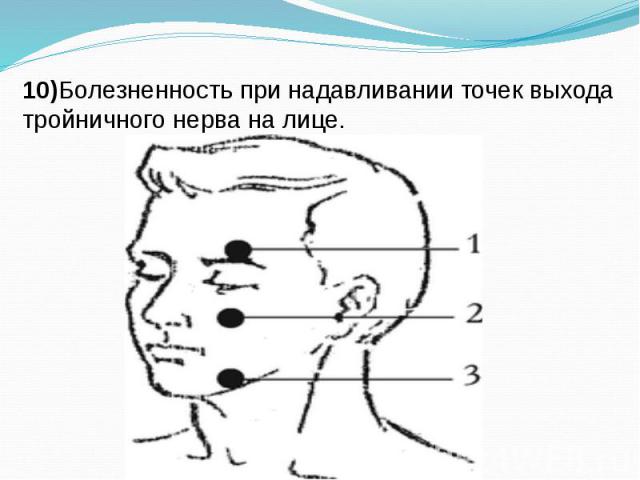
10)Болезненность при надавливании точек выхода тройничного нерва на лице.

Постгерпетическая невропатия Постгерпетическая невропатия тройничного нерва- нередкое и тяжёлое последствие поражения тройничного нерва вирусом опоясывающего ,редко простого герпеса. Клинически заболевание хар-ся постоянной, глубинной, изнуряющей болью, на фоне которой возможны повторяющиеся приступы стреляющей боли. Обычно в зоне бывших высыпаний отмечается тотальная анестезия. В 80 % случаев в процесс вовлекается глазной нерв.

Развитие заболевания проходит несколько стадий : 1)продромальную, предшествующую сыпи (острая боль, кожный зуд) 2) односторонняя сыпь на коже и слизистых (везикулы, пустулы, корочки) 3) заживление кожи (2-4 неделя болезни) 4) постгерпетическая невралгия

Клинические проявления в развёрнутой стадии весьма типичны: 1) рубцы на коже (на фоне её гипер- или гипопигментации) в области лба и волосистой части головы) 2) наличие триггерных участков на коже головы (с. расчёски), лба, век. 3) сочетание перманентного и пароксизмального болевых синдромов. 4) наличие аллодинии, гипестезии, гипералгезии, гиперпатии.

Симптоматическая невралгия тройничного нерва по клиническим проявлениям не отличается от классической идиопатической невралгии, но для нее хар-ны : нарастание сенсорного дефицита в зоне иннервации соответствующей ветви , отсутствие рефрактерного периода после болевого пароксизма в начале заболевания, а также появление других очаговых симптомов поражения ствола мозга или смежных ЧН (нистагм, атаксия, снижение слуха)

Психогенные лицевые боли 1) Сопровождает психические заболевания , такие как шизофрения, маниакально-депрессивный психоз. Лицевые боли сопровождаются галлюцинациями( ползанье змей по голове, червяки грызут мозг и тд. ) 2) Истерические лицевые боли- как правило симметричны, часто сочетаются с головными болями. Но данное состояние практически никак не влияет на повседневную активность пациента 3) Лицевые боли при депрессиях- также часто двусторонняя, сопровождается головной болью. Сочетается это всё с синдромами депрессии (двигательная заторможенность, мимические маркёры депрессии и др).
Всем больным с невралгией тройничного нерва назначается диагностический минимум: 1) ОАК, ОАМ 2) Рентгенограмма придаточных пазух носа 3) консультация стоматолога, окулиста и ЛОР-врача.

Лечение: 1) Анальгетики: метамизол (производный пиразола, оказывает анальгетическое, жаропонижающее и противовоспалительное д-ие) 250-500 мг 2-3 р/сутки или 25 %-1 мл в/м .Трамадол (опиоидный анальгетик, неселективный агонист мю-, дельта-, каппа-рецепторов в ЦНС. Обладает анальгезирующим и седативным эфф.) 1-2 мл в/м -для снятия чрезмерно сильных приступов боли , однократно дабы избежать привыкания 2) Карбамазепин (оказывает противосудорожное, нормотимическое, антиманиакальное, антидиуретическое и анальгезирующее д-ие.) 200 мг 3 р в день.

3) Антидепрессанты : амитриптилин (трициклический антидепрессант из группы неизберательных ингибиторов нейронального захвата моноаминов . Обладает антидепрессантным, седативным, анальгетическим, антибулимическим д-ем. ) 12,5-25 мг 2-3 р в день. 4) НПВС: ибупрофен 200 мг 3р в день ( при болях слабой и средней интенсивности.) 5) ФТЛ: электрофорез с новокаином на поражённую половину лица № 10, ИРТ № 10, лазеротерапия.
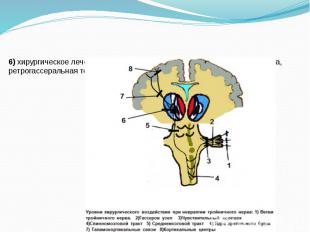
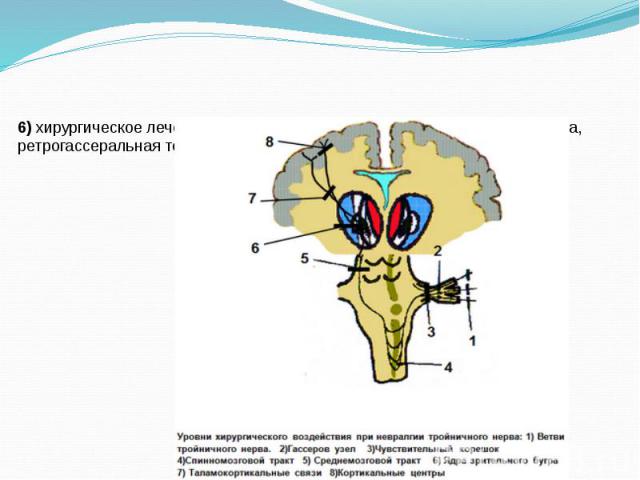
6) хирургическое лечение: микроваскулярная декомпрессия корешка нерва, ретрогассеральная терморизотомия, нервэкзерез.

Спасибо за внимание